La hipotermia inducida neonatal, también conocida como enfriamiento terapéutico, se ha establecido como una intervención médica crucial para mejorar los resultados en recién nacidos que han sufrido asfixia perinatal. Esta técnica innovadora consiste en reducir la temperatura corporal del neonato durante un período específico con el fin de mitigar el daño cerebral asociado a la falta de oxígeno al nacer.
La aplicación de la hipotermia inducida ha demostrado ser eficaz en la mejora de los resultados clínicos en neonatos afectados por la asfixia perinatal. Este proceso implica la reducción controlada de la temperatura corporal del neonato a niveles por debajo de la normotermia (alrededor de 33-34°C). El enfriamiento se realiza de manera gradual y supervisada para prevenir complicaciones.
El éxito de la hipotermia inducida depende en gran medida de la aplicación de protocolos de tratamiento específicos. Estos protocolos incluyen la identificación temprana de neonatos en riesgo, la iniciación rápida de la terapia de enfriamiento y la monitorización continua para garantizar la seguridad del paciente. Para la elaboración de este trabajo, se ha realizado una revisión bibliográfica sistemática de la literatura científica existente.

Comprendiendo la Asfixia Perinatal y sus Consecuencias
La falta de oxígeno durante el parto, definida como asfixia perinatal, puede resultar en lesiones cerebrales significativas en los neonatos. Estas lesiones pueden tener consecuencias a largo plazo, manifestándose como discapacidades neurológicas.
La hipotermia inducida actúa como una herramienta efectiva para reducir la cascada de eventos neurodegenerativos que suceden tras la asfixia perinatal. Además, la hipotermia controlada ha demostrado ser eficaz en la disminución de la respuesta inflamatoria y el estrés oxidativo en el cerebro del neonato, procesos que pueden exacerbar el daño cerebral inicial.
Numerosos estudios clínicos y ensayos controlados han revelado que la hipotermia inducida puede mejorar significativamente los resultados a largo plazo en neonatos que han experimentado asfixia perinatal. A pesar de los beneficios evidentes, la hipotermia inducida presenta desafíos logísticos y éticos, como la necesidad de una intervención temprana y la logística asociada a su implementación en entornos clínicos.
Incidencia y Fisiopatología de la Encefalopatía Hipóxico-Isquémica (EHI)
La encefalopatía hipóxico-isquémica (EHI), resultado de un aporte insuficiente de oxígeno y/o sangre alrededor del nacimiento, es una causa importante de daño neurológico agudo en recién nacidos a término o casi a término. Su incidencia en países desarrollados es relativamente baja, afectando aproximadamente entre 1-3 casos por cada 1.000 recién nacidos vivos con edad gestacional igual o superior a 36 semanas. En España, estudios recientes sugieren una tendencia a la disminución de esta incidencia, situándola en torno al 0,49 por 1.000 para EHI moderada y grave.
A nivel mundial, la EHI representa hasta un 23% de la mortalidad infantil total y es responsable de aproximadamente el 20% de los casos de parálisis cerebral infantil. El conocimiento de la fisiopatología de esta entidad ha permitido el desarrollo de diversas estrategias terapéuticas, siendo la hipotermia la única con un efecto neuroprotector demostrado hasta la fecha.
Etapas Fisiopatológicas del Daño Cerebral Hipóxico-Isquémico
La lesión cerebral por EHI se desarrolla en varias fases. Inicialmente, tras la agresión, ocurre una falla energética primaria con despolarización celular y muerte neuronal. Posteriormente, tras la reperfusión, se produce una fase latente con recuperación parcial del metabolismo oxidativo. Finalmente, puede sobrevenir una fase de falla energética secundaria, caracterizada por la alteración de la función mitocondrial, que conduce a una mayor muerte neuronal por necrosis y apoptosis. La fase latente representa la "ventana terapéutica", un período durante el cual una intervención puede mitigar el daño cerebral. En modelos animales y estudios en humanos, esta fase no suele exceder las 6-15 horas post-agresión.
El final de la fase latente y el inicio de la falla energética secundaria están marcados por una fase de hiperperfusión cerebral ("de lujo"). La alteración en la función mitocondrial caracteriza esta última fase, que puede extenderse durante varios días y comienza entre las 6 y 15 horas post-agresión. La magnitud de este fracaso energético se correlaciona estrechamente con la gravedad de la discapacidad ulterior.
Mecanismos de Acción de la Hipotermia
Aunque los mecanismos exactos que subyacen al efecto terapéutico de la hipotermia no se conocen con total precisión, el principal parece ser la disminución del metabolismo cerebral (aproximadamente un 5% por cada grado centígrado de descenso en la temperatura). Sin embargo, la hipotermia ejerce una acción múltiple, suprimiendo vías de lesión clave activadas durante la fase latente:
- Reducción de radicales libres de oxígeno y mantenimiento del potencial de membrana mitocondrial.
- Disminución de la muerte celular programada (apoptosis), que es la principal forma de muerte neuronal en el cerebro inmaduro. La hipotermia inhibe la actividad de la caspasa-3, una proteasa crucial en la ejecución de la apoptosis.
- Potencial papel en la disminución del daño neuronal mediado por la activación de receptores del glutamato y N-metil-D-aspartato (NMDA). En modelos animales, la hipotermia reduce la actividad epileptiforme y la pérdida neuronal asociada al glutamato.
La hipotermia, iniciada precozmente en la fase latente, puede prolongar el período de hipoperfusión tras la hipoxia-isquemia, disminuyendo así el daño cerebral.
Neuroprotección con Hipotermia Cerebral
La temperatura cerebral es una variable biológica crítica durante y después de una agresión hipóxico-isquémica. Mientras que la hipertermia incrementa el deterioro neurológico y la morbimortalidad, una reducción de la temperatura cerebral de 3-4°C, iniciada precozmente, ejerce un claro efecto neuroprotector.
La evidencia experimental demuestra una mayor neuroprotección cuanto antes se inicie el tratamiento con hipotermia, preferiblemente durante la fase latente. Cuando se inicia precozmente y se mantiene durante 72 horas, mejora la recuperación electroencefalográfica y disminuye el edema citotóxico y la pérdida neuronal. Aunque la duración óptima de la hipotermia para maximizar su efecto neuroprotector aún se desconoce, los ensayos clínicos controlados sugieren mantenerla durante al menos 72 horas.

Guía de Estándares para la Aplicación Clínica de la Neuroprotección con Hipotermia
La estandarización de la hipotermia como tratamiento de la encefalopatía hipóxico-isquémica perinatal se apoya en la evidencia científica actual. Este documento, elaborado a petición de la Sociedad Española de Neonatología, pretende ser una "guía de estándares" para su aplicación clínica.
Identificación de Recién Nacidos Candidatos a Tratamiento con Hipotermia
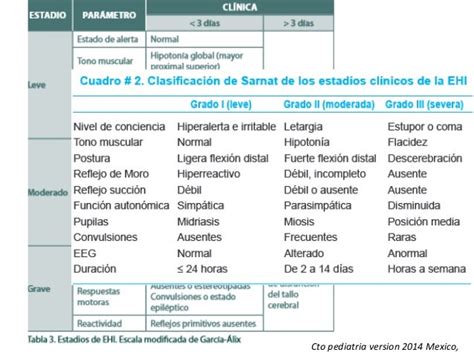
El término encefalopatía hipóxico-isquémica (EHI) de origen perinatal señala la existencia de una disfunción neurológica aguda. Es fundamental realizar un exhaustivo examen neurológico ante cualquier recién nacido de más de 34 semanas de edad gestacional con sospecha de asfixia neonatal al nacimiento para evaluar la existencia de disfunción neurológica. Para ello, se utilizan escalas de valoración validadas, como la escala cualitativa de Sarnat o la de García Alix modificada, que gradúan la gravedad en función del nivel de conciencia, tono muscular, reflejos y presencia de convulsiones.
Dada la magnitud del problema, es importante la atención integral de estos recién nacidos, el uso de medidas de neuroprotección desde antes del parto y la protocolización de las actuaciones en las unidades neonatales. Es necesario detectar cualquier antecedente de riesgo perinatal, realizar una reanimación neonatal adecuada, apagar la fuente de calor una vez finalizada, monitorizar la temperatura central, activar el código de hipotermia e iniciar la monitorización electroencefalográfica continua.
La valoración continuada es precisa, ya que la EHI es una patología tiempo-dependiente, y sus resultados mejoran con un diagnóstico y tratamiento precoces. Se requiere una valoración multiorgánica del paciente con monitorización continua, ya que la agresión hipóxico-isquémica puede afectar a otros sistemas, agravando el daño cerebral o la disfunción neurológica.
En casos de EHI grave, hasta el 90% de los pacientes presentan afectación respiratoria y cardiovascular. La hipoperfusión sistémica puede producir afectación renal, daño hepático, hipoglucemia e incluso coagulopatías. Por ello, es preciso el control de las comorbilidades, evitando la hipocapnia, la hipo o hiperoxia, y manteniendo la SatO2 entre 87-96%. Se debe corregir la glucemia si es inferior a 50 mg/dl, así como la hipocalcemia e hipomagnesemia, y monitorizar el pH y los gases con corrección de temperatura.
Monitorización Durante el Tratamiento
Durante el tratamiento con hipotermia, es importante llevar a cabo una adecuada monitorización, ya que la hipoxia puede condicionar afectación sistémica de los diferentes órganos. La intensidad de esta afectación variará según la gravedad del cuadro.
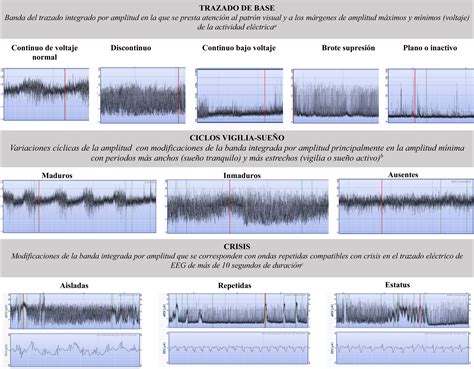
La monitorización cerebral se realiza mediante electroencefalograma integrado por amplitud (aEEG). Se analiza el trazado de fondo y la presencia de actividad paroxística sugestiva de crisis. Un patrón adecuado sería un trazado continuo con voltaje normal, donde el límite inferior está por encima de 5 μV y el superior entre 10-50 μV. Ondas monomorfas repetitivas (duración >10 segundos) serían sugestivas de crisis convulsivas.
Fases de la Terapia de Hipotermia Inducida
La terapia de hipotermia inducida se divide en tres fases:
Fase de Enfriamiento o Inducción
La hipotermia tiene mayores beneficios cuanto antes se inicie, preferiblemente en las primeras 6 horas de vida. La temperatura se disminuye de forma gradual y controlada hasta los 33-34°C para hipotermia total, o hasta 34-35°C para enfriamiento selectivo.
Fase de Mantenimiento
Esta fase tiene una duración de 72 horas, durante las cuales se realiza un control y vigilancia constante del paciente.
Fase de Recalentamiento
El recalentamiento debe ser lento y progresivo (0,3-0,5°C por hora), alcanzando la normotermia (36,5-37°C). Un calentamiento rápido puede empeorar el pronóstico y provocar convulsiones e hipotensión. Este período es crítico debido al riesgo de efectos adversos, y se debe evitar la hipertermia.

Cuidados de Enfermería en Hipotermia Inducida
Los cuidados de enfermería son fundamentales durante la hipotermia inducida, abarcando todas las fases de la técnica y fortaleciendo el vínculo familiar. El personal de enfermería en las unidades de cuidados intensivos neonatales juega un papel crucial en el manejo de esta terapia.
Antes de iniciar el tratamiento, el equipo de hipotermia debe estar preparado. Al llegar el recién nacido, se le pesará y se tomarán sus constantes vitales. Se debe asegurar que no haya fuentes de calor conectadas y colocar los sensores de temperatura cutánea y rectal. Si el neonato precisa soporte ventilatorio, se debe garantizar que el humidificador esté conectado, ya que las secreciones pueden espesarse. Se realizará monitorización cerebral continua mediante registro electroencefalográfico.
Durante el tratamiento, se modificará el rango de temperatura del gasómetro antes de analizar las muestras de sangre. Se prestará especial atención a la asepsia, ya que existe un mayor riesgo de infección debido a la leucopenia. Se valorarán signos de estrés en el recién nacido (hipertensión arterial, frecuencia cardiaca elevada), alteraciones en el EEG, arritmias, y se realizarán cambios posturales cada 4 horas. No se realizará el método canguro y se mantendrá un ambiente tranquilo con pocos estímulos.
Es importante que el personal de enfermería conozca las características del manejo de esta terapia y los cuidados necesarios para asegurar la efectividad del tratamiento y proporcionar cuidados de calidad.
Impacto en el Neurodesarrollo y Seguimiento
La hipotermia inducida puede afectar la sustancia blanca y la corteza cerebral, así como los ganglios de la base y el tálamo, con un impacto considerable en el neurodesarrollo.
El seguimiento del neurodesarrollo debe iniciarse desde el primer momento y llevarse a cabo por un equipo multidisciplinar de valoración y atención temprana, hasta, como mínimo, los 6 años de edad.
A los padres se les debe ofrecer la máxima información y apoyo posible, proporcionándoles guías informativas como "Encefalopatía Hipóxico-Isquémica e Hipotermia: Guía para madres y padres". Es fundamental que los padres conozcan la encefalopatía hipóxico-isquémica como una de las principales causas de morbilidad a largo plazo y la importancia de un seguimiento multidisciplinar, siendo su pediatra de Atención Primaria el principal referente.

Conclusiones y Perspectivas
La hipotermia inducida en neonatos representa un hito significativo en la medicina perinatal, ofreciendo una esperanza renovada para aquellos que enfrentan el desafío de la asfixia perinatal. Su aplicación, basada en evidencia científica sólida, ha demostrado mejorar la mortalidad y reducir la discapacidad en recién nacidos con encefalopatía hipóxico-isquémica moderada y grave.
A pesar de los avances, aún existen interrogantes por resolver, como su posible beneficio en casos de EHI leve, su eficacia si se inicia entre las 6-12 horas de vida, o su aplicabilidad en países con recursos limitados. Sin embargo, la evidencia actual respalda su uso generalizado en unidades neonatales, convirtiéndola en una urgencia neurológica debido a la necesidad de iniciarla antes de las 6 horas de vida.
Para mejorar la eficacia de este tratamiento neuroprotector, es necesaria una mejor identificación de los pacientes con daño cerebral potencialmente reversible. El desarrollo de nuevos biomarcadores de daño cerebral facilitará esta tarea. Todo niño tratado con hipotermia debe ser incluido en un programa de seguimiento para evaluar su neurodesarrollo.
Valdecilla aplica la hipotermia terapéutica a los bebés que sufren asfixia en el parto
tags: #hipotermia #inducida #neonatal