Introducción a la Hipoxia Fetal
A pesar de los avances técnicos en el estudio del bienestar fetal intraparto, el Riesgo de Pérdida de Bienestar Fetal (RPBF), anteriormente conocido como sufrimiento fetal agudo, que se manifiesta como hipoxia y acidosis fetal, continúa siendo el principal factor determinante de la morbimortalidad perinatal. La prevención de estas condiciones es uno de los objetivos fundamentales de la obstetricia.
Actualmente, la sospecha de RPBF se basa principalmente en el registro cardiotocográfico fetal. Si bien esta prueba ha demostrado ser sensible para evaluar el bienestar fetal, su falta de especificidad ha resultado en un aumento de la tocurgia, con el consecuente incremento de la morbilidad maternofetal y del gasto sanitario.
La búsqueda de pruebas más específicas para el bienestar fetal ante un registro cardiotográfico insatisfactorio ha llevado a obstetras y neonatólogos a introducir nuevas técnicas, como la determinación de pH mediante micromuestra de cuero cabelludo fetal y la pulsioximetría. Ambas técnicas buscan objetivar la ausencia de compromiso en el equilibrio ácido-base del medio fetal, ya sea diagnosticando la acidosis en un momento concreto (pHmetría) o midiendo de forma continua la saturación de hemoglobina oxigenada (%SpO2) del feto (pulsioximetría).
Mecanismos de Adaptación y Compensación Fetal a la Hipoxia
El feto se desarrolla en un ambiente relativamente hipóxico, pero con suficiente oxígeno (O2) para cubrir sus necesidades. Ante una disminución de este aporte, el feto dispone de mecanismos de adaptación y compensación que constituyen su "Reserva fetal".
Adaptaciones Fetales a la Hipoxia:
- Mayor afinidad por O2 de la hemoglobina fetal.
- Mayor capacidad de los tejidos para extraer O2.
- Mayor resistencia tisular a la acidosis.
Mecanismos de Compensación de la Asfixia:
- Redistribución del flujo sanguíneo.
- Bradicardia.
- Menor consumo de O2.
- Glucolisis anaerobia.
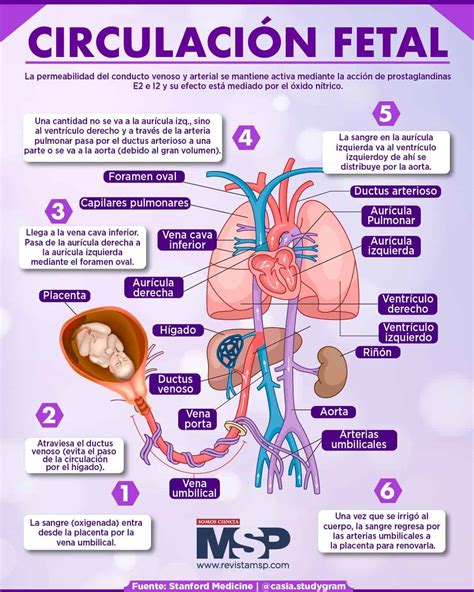
Ante una disminución del aporte de O2, un feto sano responde fundamentalmente mediante una redistribución del flujo sanguíneo. Se incrementa el flujo hacia órganos vitales como el corazón, el cerebro y las cápsulas suprarrenales, mientras que disminuye en la circulación renal, muscular y piel. A esto se asocia un mayor ahorro de energía por cese de sus movimientos, lo que reduce el consumo de O2.
Si la disminución de O2 persiste, se produce un fallo de estos mecanismos de compensación, lo que puede llevar a la pérdida de la redistribución de flujo, hipotensión, fallo del gasto cardíaco y disminución de la perfusión cerebral, con posible lesión. La lesión cerebral parece estar más relacionada con la caída de la presión arterial que con la hipoxia o la acidosis en sí.
Técnicas de Monitorización Fetal
pHmetría Fetal
La determinación de pH mediante micromuestra de cuero cabelludo fetal ha mejorado la especificidad del diagnóstico de acidosis fetal. Sin embargo, su determinación puntual no permite conocer las variaciones a lo largo del tiempo durante la dilatación y el expulsivo, a menos que se realicen muestras seriadas. El pH indica la presencia o ausencia de acidosis, pero no proporciona información directa sobre la oxigenación arterial fetal.
Pulsioximetría Fetal
La pulsioximetría es una técnica que mide de forma continua la saturación de oxígeno en sangre (%SpO2) y se ha convertido en un método de monitorización estándar en diversas áreas médicas. En obstetricia, puede ser útil para monitorizar el bienestar fetal durante el parto, ofreciendo la ventaja de ser mínimamente invasiva y fácil de usar.
La saturación de hemoglobina fetal oxigenada (%SpO2) es un buen parámetro para medir el contenido-déficit fetal de oxígeno. Una saturación menor del 30% durante un período superior a 10 minutos se correlaciona con una pHmetría de micromuestra de cuero cabelludo fetal <7,20 y es predictiva de mal pronóstico neonatal.
El rango normal de la saturación arterial de oxígeno en el feto se encuentra entre el 30-70%, una zona que ocupa la mitad de la curva de disociación de la hemoglobina fetal. Por ello, pequeños cambios en el pH o en la pO2 pueden causar grandes variaciones en la SpO2 fetal. La curva de disociación de la hemoglobina se desplaza a la derecha con el descenso del pH o aumento de H+ (efecto Bohr), así como con el aumento de 2,3-difosfoglicerato (DPG), pCO2 y temperatura. Esta desviación a la derecha de la curva de disociación de la hemoglobina puede dar una falsa impresión de normalidad en la pO2, cuando en realidad hay una marcada caída de la SpO2.
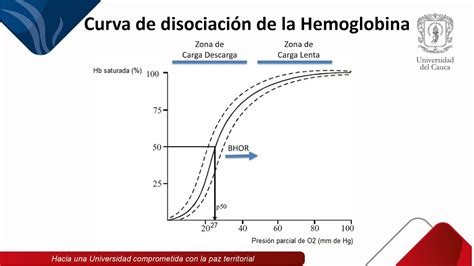
En la génesis de la hipoxia fetal influyen tanto la duración como la intensidad de la hipoxia. Un tiempo superior a 2 minutos con valores de SpO2 <30% se asocia a compromiso fetal. El mantenimiento de un valor de SpO2 <30% por más de 10 minutos se corresponde con un valor de pH <7,15 y un déficit de bases (EB) >12 mmol/l.
Estudio Comparativo de Técnicas de Monitorización Fetal
Objetivos del Estudio
Los objetivos del presente trabajo fueron:
- Observar si el uso combinado de la pulsioximetría y la pHmetría proporciona resultados perinatales equivalentes y disminuye la tasa de cesáreas intraparto debidas a sospecha de pérdida de bienestar fetal intraparto.
- Establecer una correlación entre los valores de la saturación de oxígeno en sangre (pulsioximetría) y los valores de pH, pO2 y equilibrio ácido-base (EB) obtenidos por pHmetría.
Material y Métodos
Se recogieron datos de 2 grupos de 80 pacientes con gráfica insatisfactoria, comparables entre sí. En el primer grupo (A), se realizó el seguimiento del parto bajo pHmetría seriada cada 20-30 minutos, adoptando el criterio de extracción fetal si el pH era inferior a 7,20. En el segundo grupo (B), los controles fetales se realizaron de forma conjunta con pHmetría y pulsioximetría. En este último grupo, se adoptó el criterio de extracción fetal si el porcentaje de saturación de hemoglobina fetal oxigenada (% SpO2) era inferior al 20% o se mantenía entre 20-30% durante más de 10 minutos. Se realizaron 3 tomas de pHmetría en el grupo B: al colocar el pulsioxímetro, cuando el valor de % SpO2 era <30%, y en el expulsivo.
Se utilizaron equipos como el monitor de saturación de oxígeno Nellcor Puritan Bennett N-400, sensores de oxígeno fetal Nellcor Puritan Bennett, monitor de cardiotocografía Hewlett Packard serie 50 IP y un analizador de gases sanguíneos y pH Ciba-Corning mod. Chiron 840.
Criterios de Exclusión:
- Maternos: Riesgo vital (preeclampsia grave, eclampsia y fallo multiorgánico).
- Fetales: Bradicardia fetal <100 lpm >10 min, taquicardia fetal >180 lpm >15 min, arritmia grave.
Criterios de Registro Cardiotocográfico Fetal Satisfactorio:
Frecuencia cardíaca fetal basal 120-160, reactividad fetal +/++, <25% DIPS I y ausencia de DIPS II.
Criterios de Mal Pronóstico Perinatal:
pH en la arteria umbilical placentaria <7,20; Apgar al minuto <3 y a los 5 min <7, y secuelas neurológicas o evidencia de fallo multiorgánico en el período posparto inmediato.
Valores de pH de Cuero Cabelludo Fetal:
- >7,25: normal.
- 7,20-7,25: prepatológico.
- <7,20: patológico.
Valores de Pulsioximetría Fetal (% SpO2):
- >30%: normal.
- 20-30% entre 10-20 minutos: prepatológico.
- <20% o >20% durante más de 10 minutos: patológico.
Se consideró criterio de extracción fetal los fetos que obtuvieran valores patológicos o prepatológicos según criterio médico.
Resultados
Se obtuvieron resultados estadísticamente significativos en la vía del parto en el estudio comparativo de ambos grupos. Atendiendo a los resultados perinatales, los datos indican que no existen diferencias significativas en los valores de pH de la arteria umbilical ni en los valores del Apgar al minuto y a los 5 minutos del parto entre los dos grupos, lo que sugiere que ambos protocolos son igualmente satisfactorios.
La correlación de los datos obtenidos por pHmetría con los de la pulsioximetría fue estadísticamente significativa.
Conclusiones
El uso combinado de la pulsioximetría y la pHmetría aumenta la sensibilidad y especificidad del diagnóstico de riesgo de pérdida del bienestar fetal intraparto, sin afectar negativamente los resultados perinatales y reduciendo la tasa de cesáreas intraparto debidas a registro cardiotocográfico fetal patológico.
Existe una correlación estadísticamente significativa entre los resultados obtenidos por el pulsioxímetro y la determinación del equilibrio ácido-base, tanto de micromuestra sanguínea fetal del cuero cabelludo como de sangre de cordón umbilical.
Consecuencias de la Hipoxia Fetal
La hipoxia fetal, definida como la falta de oxígeno en los tejidos fetales antes, durante o después del parto, puede tener graves consecuencias para el bebé. Cuando ocurre, el feto comienza a generar energía sin oxígeno (metabolismo anaeróbico), lo que provoca la acumulación de ácido láctico en la sangre, resultando en acidosis. Esta acidosis, junto con la hipoxia, puede disminuir la función cardíaca.
Los efectos de la hipoxia dependen del nivel de alteración en la entrega de oxígeno a los tejidos y de su duración. Una privación de oxígeno reducida y de corta duración puede tener secuelas leves. Sin embargo, una privación prolongada (5-15 minutos) puede causar efectos negativos más importantes, como consecuencias a nivel neurológico, convulsiones y parálisis cerebral.
Cuando la reducción del suministro de oxígeno se acompaña de una disminución del flujo sanguíneo, se habla de encefalopatía hipóxico-isquémica (EHI). Las manifestaciones de la asfixia perinatal son multisistémicas, afectando al sistema nervioso central (SNC), cardiovascular, respiratorio, renal, digestivo, hematopoyético y metabólico. El sistema cardiovascular es el primero en fallar ante la pérdida de compensación.
Formas de Hipoxia Fetal:
- Hipoxia aguda: Se desarrolla súbitamente, principalmente durante el parto, por causas como enroscamiento del cordón umbilical, desprendimiento de placenta, baja actividad uterina, prolapso del cordón o hipotensión materna. Requiere intervención de emergencia, generalmente cesárea.
- Hipoxia crónica: Ocurre progresivamente a lo largo de semanas o meses, usualmente por una perturbación en la irrigación sanguínea de la placenta. Puede acompañarse de retraso del crecimiento intrauterino (RCIU) y disminución de la actividad fetal.
- Hipoxia combinada: Combina signos de las formas aguda y crónica.
Clasificación según el Momento de Aparición:
- Prénatal: Antes del inicio del parto.
- Intraparto: Durante el parto.
- Postnatal: Después del nacimiento, generalmente asociado a hipoxia intrauterina previa.
Síntomas de la Hipoxia Fetal:
- Observados por la mujer: Aumento de la actividad motriz fetal, seguido de una disminución brusca o ausencia total de movimientos.
- Diagnosticados por el médico: Taquicardia (>160 latidos/minuto), bradicardia (<110 latidos/minuto), ausencia de variabilidad del ritmo cardíaco en el ECG; retraso en el crecimiento fetal, alteraciones en la circulación sanguínea, modificación de la cantidad de líquido amniótico en ecografía y dopplerometría; presencia de meconio en el líquido amniótico (signo de hipoxia aguda); puntuación Apgar baja, llanto débil, cianosis (coloración azul de la piel) al nacer.
Tratamiento de la Hipoxia Fetal:
- En caso de hipoxia crónica: Hospitalización, tratamiento medicamentoso (preparaciones con hierro, antihipertensores, hormonas), alimentación equilibrada, reposo, vigilancia constante (ECG, ecografía, doppler). En caso de agravamiento, parto prematuro (generalmente por cesárea).
- En caso de hipoxia aguda: Parto de urgencia, reanimación del recién nacido (oxigenación, ventilación mecánica, asistencia cardíaca, cuidados intensivos neonatales).
Consecuencias de la Hipoxia Fetal:
- Encefalopatía hipóxico-isquémica.
- Trastornos de la audición, la vista, las funciones motrices.
- Retraso en el desarrollo psicomotor.
- Trastornos respiratorios y cardíacos.
- En casos graves: muerte fetal intrauterina.
La encefalopatía hipóxico-isquémica (EHI) no tiene cura. Las células del cerebro dañadas no se regeneran. El daño cerebral es en gran medida permanente, aunque evoluciona. El tratamiento se limita a terapias para controlar la afección y mejorar la funcionalidad del niño. Muchos bebés con lesiones moderadas a graves requerirán asistencia médica y terapia de por vida.
Los niños con lesión cerebral hipoxia pueden desarrollar trastornos emocionales y del comportamiento, como hiperactividad, depresión, ansiedad, problemas sociales, desafíos de atención y trastorno del espectro autista (TEA).
Hipoxia Fetal y Fertilización In Vitro (FIV)
La hipoxia fetal tras una fertilización in vitro (FIV), incluyendo programas con donación de óvulos, requiere atención especial. Estos embarazos presentan un mayor riesgo de complicaciones, incluida la hipoxia. Factores de riesgo tras una FIV incluyen la edad de la paciente, el uso de material de donante, insuficiencia feto-placentaria y embarazo múltiple. Después de una FIV con donación de óvulos, el riesgo de trastornos en la circulación sanguínea placentaria aumenta, especialmente en mujeres con insuficiencia ovárica.
Aspectos Legales y Negligencia Médica
La hipoxia o asfixia perinatal es una causa importante de lesiones cerebrales, que pueden variar de leves a graves, con efectos a corto y largo plazo, y en el peor de los casos, daños cerebrales permanentes o muerte fetal. La incidencia de hipoxia perinatal es significativa a nivel mundial.
El origen de la hipoxia puede estar relacionado con el embarazo de riesgo o con el propio parto, a menudo asociado a patologías o complicaciones del cordón umbilical, la placenta o las contracciones uterinas. La reducción o interrupción del suministro de oxígeno puede causar hipoxia.
Entre los fetos que sufren hipoxia grave, un porcentaje puede experimentar muerte neonatal o fetal, y un número significativo desarrolla lesiones neurológicas, incluyendo retrasos en el desarrollo mental, problemas de aprendizaje, convulsiones, epilepsia, parálisis cerebral y problemas del habla.
Se considera negligencia médica si se cumplen ciertos criterios, como la falta de asistencia adecuada durante el embarazo o el parto, la no detección de anomalías congénitas, el manejo incorrecto de la hipertensión arterial o complicaciones cardíacas, lesiones por complicaciones del cordón umbilical, retraso en la decisión de realizar una cesárea, interrupción del suministro de oxígeno, hemorragia intraparto, desprendimiento de placenta, rotura uterina, mal uso de oxitocina, infección materna no tratada, parto prolongado, cesárea retrasada por no reconocer sufrimiento fetal, hipotensión materna aguda, desproporción cefalopélvica, entre otros.
Para determinar si hubo negligencia, es crucial evaluar si se tomaron las medidas necesarias y si hubo mala praxis médica, considerando la presencia de asfixia, necesidad de reanimación, niveles de gases en sangre del cordón umbilical y fetal, convulsiones, hallazgos en resonancia magnética cerebral, hipotensión, acidosis metabólica, y anomalías en el tono, reflejos y nivel de actividad del niño.
Las demandas por hipoxia fetal con resultado de daños cerebrales son frecuentes debido a las secuelas neurológicas a largo plazo que pueden presentarse, como parálisis cerebral, retraso mental, epilepsia, ceguera, sordera, problemas de aprendizaje, trastornos del comportamiento, deterioro cognitivo y autismo. En estos casos, la intervención de abogados especializados en negligencias médicas es fundamental para buscar una compensación que proporcione al niño los recursos necesarios para su cuidado.
Aunque no todos los casos de hipoxia son negligentes, muchas acciones negligentes en partos están asociadas a la hipoxia o asfixia perinatal debido a la falta de diligencia de los profesionales sanitarios, como el no control adecuado de la condición fetal o la espera excesiva para realizar una cesárea. Los abogados defensores de centros médicos a menudo argumentan que la hipoxia se produjo mucho antes del parto.
tags: #mecanismos #compensacion #hipoxia #fetal