Las arritmias cardíacas representan una complicación significativa durante el embarazo, con una incidencia que aumenta en este período, siendo las arritmias supraventriculares más comunes que las ventriculares. Estas arritmias en la paciente embarazada conllevan un riesgo de eventos fetales adversos, tanto por la propia arritmia como por los potenciales riesgos de los medicamentos utilizados para su tratamiento. En este artículo se revisan los aspectos más importantes sobre el mecanismo y el tratamiento de las arritmias en la paciente gestante.
Introducción a las Arritmias Cardíacas en el Embarazo
Las arritmias cardíacas son una complicación frecuente durante el embarazo, e incluso se considera que este período incrementa la incidencia de arritmias en pacientes con y sin enfermedad cardíaca estructural. El riesgo de que una mujer embarazada presente taquicardia supraventricular, en comparación con la población no gestante, se ha calculado en 5.15. Sin embargo, en la mayoría de los casos, las palpitaciones y arritmias más reportadas son benignas y no requieren tratamiento. No obstante, es crucial tener presente que en otros casos las arritmias pueden representar un problema clínico considerable.
Las arritmias supraventriculares son las más comunes, ocurriendo de forma sostenida hasta en el 1.3% de las mujeres embarazadas sin enfermedad cardíaca estructural. De estas, el 34% experimentan el primer episodio de arritmia durante el embarazo, y entre el 29% y 44% presentan una exacerbación de arritmias ya conocidas. En clínicas especializadas en embarazadas con enfermedad cardíaca, aproximadamente el 22% de las evaluaciones se deben a algún tipo de arritmia, de las cuales el 87.5% son supraventriculares y el resto ventriculares.
Adicionalmente, hasta en el 20% de los embarazos pueden ocurrir eventos fetales adversos, tales como prematuridad, síndrome de dificultad respiratoria y feto pequeño para la edad gestacional. El tratamiento agudo de la arritmia suele realizarse con medicamentos como adenosina, metoprolol o cardioversión eléctrica, considerados seguros para el feto y generalmente efectivos para interrumpir el evento arrítmico. La ablación por radiofrecuencia, un procedimiento curativo en muchos casos, raramente se lleva a cabo durante el embarazo debido a los riesgos de la radiación de rayos X para el feto. Sin embargo, en pacientes donde los medicamentos no han sido efectivos para controlar una arritmia aguda o prevenir recurrencias, la ablación puede ser la única alternativa terapéutica.
Mecanismos Arritmogénicos Durante la Gestación
El tratamiento de las diversas arritmias durante la gestación es un aspecto de la cardiología no completamente definido, debido a las particularidades de estas pacientes, influenciadas por los cambios fisiológicos del embarazo y la presencia del feto, que limitan muchas intervenciones. El aumento del volumen plasmático se ha implicado en la producción de estiramiento de los miocitos auriculares y ventriculares, lo que podría causar posdespolarizaciones tempranas, conducción lenta, acortamiento del período refractario y dispersión espacial a través de canales iónicos activados por el estiramiento. Adicionalmente, la dilatación de las fibras miocárdicas y el aumento del tamaño cardíaco podrían facilitar el sostenimiento de los circuitos de reentrada al incrementar la longitud del trayecto implicado en este fenómeno. El aumento de la frecuencia cardíaca en reposo, más acentuado en el tercer trimestre del embarazo, también se ha señalado como un predictor de arritmogénesis.
En cuanto a los cambios hormonales y autonómicos, estudios en animales y algunos reportes en humanos sugieren que el estradiol y la progesterona pueden aumentar la aparición de arritmias, un fenómeno que podría relacionarse especialmente con los estrógenos, por su potencial para incrementar los receptores adrenérgicos. Estos mecanismos arritmogénicos, además de contribuir a una mayor frecuencia de arritmias durante el embarazo, perjudican a la madre y conllevan riesgos adicionales para el feto. Las arritmias pueden provocar una presión arterial más baja de lo habitual, reduciendo consecuentemente la perfusión placentaria. Entre los efectos adversos fetales se describen la prematuridad (con sus complicaciones asociadas), síndrome de dificultad respiratoria, feto pequeño para la edad gestacional e incluso enfermedades cardíacas congénitas. Muchos de los casos reportados con estos efectos adversos recibieron tratamiento con antiarrítmicos o anticoagulantes durante el embarazo, lo que dificulta la diferenciación entre el impacto aislado de la arritmia y el efecto de los medicamentos administrados concomitantemente.
Tratamiento de las Arritmias Cardíacas en el Embarazo
Medicamentos Antiarrítmicos
En términos generales, los antiarrítmicos se clasifican como categoría C y D por la Administración de Alimentos y Medicamentos (FDA). Si un antiarrítmico presenta un riesgo aceptable y es efectivo en el tratamiento de arritmias maternas previas al embarazo o durante la gestación, puede continuarse. Al lograr estabilizar el trastorno del ritmo, los beneficios de mantener la terapia podrían superar los riesgos, aunque lo ideal es buscar una terapia con la dosis mínima efectiva.
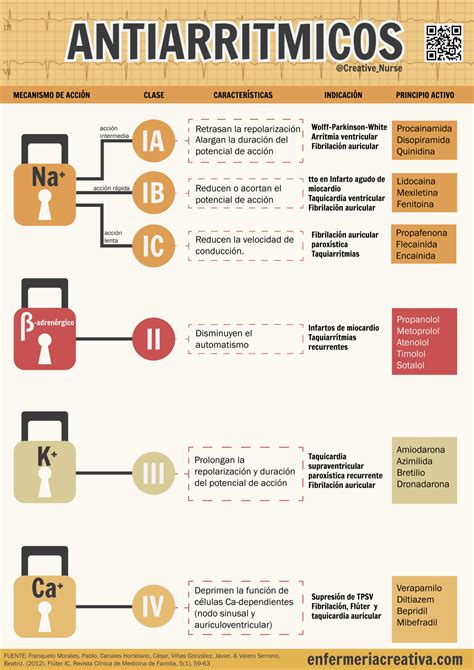
La clasificación de Vaughan Williams divide los antiarrítmicos en clases:
Clase I: Estabilizadores de Membrana
- Clase IA: Alargan la duración del potencial de acción y el período refractario, prolongando el segmento QT. Incluyen quinidina, procainamida y disopiramida. La quinidina es el fármaco con mayor perfil de seguridad y más experiencia de uso durante el embarazo, utilizada desde principios de 1930. Aunque se han comunicado efectos adversos, se considera relativamente segura a dosis terapéuticas, siendo obligatoria la monitorización de las concentraciones séricas. La procainamida es similar a la quinidina, administrable por vía intravenosa, y ha demostrado ser segura y eficaz. Se requiere ajuste de dosis y existe riesgo de síndrome de Lupus-like con uso prolongado. La disopiramida se prescribe menos debido a la falta de experiencia y a un caso reportado de contracciones uterinas dolorosas y hemorragia.
- Clase IB: Acortan la duración del potencial de acción y reducen la automaticidad anormal. Incluyen lidocaína, difenilhidantoína (fenitoína) y mexiletina. La lidocaína se usa parenteralmente y es de elección en arritmias ventriculares asociadas a infarto agudo de miocardio o intoxicación digitálica. Hay poca experiencia de su uso como antiarrítmico en el embarazo, pero estudios sugieren seguridad materna y fetal. Se deben evitar partos prolongados y distrés fetal debido al riesgo de acidosis fetal y toxicidad. La fenitoína (categoría D de la FDA) debe evitarse por alto riesgo de malformaciones congénitas, incluido el "síndrome hidantoinfetal".
- Clase IC: Disminuyen la conducción de las fibras de Purkinje. Incluyen propafenona y flecainida. La flecainida ha demostrado ser segura y eficaz en arritmias maternas y fetales, siendo de elección para taquicardia supraventricular fetal complicada con hidrops fetal. La experiencia con propafenona es más limitada, sin efectos adversos reportados en el tercer trimestre, pero sin datos de seguridad en el primer trimestre.
Clase II: Bloqueadores Beta
Se utilizan para arritmias secundarias a aumento del tono simpático, isquemia miocárdica, o para bloquear el nodo AV. Existe amplia experiencia en el embarazo, considerándose seguros, aunque se han descrito efectos adversos fetales aislados. El atenolol (categoría D de la FDA) se ha asociado con retraso del crecimiento intrauterino y partos pretérmino, a diferencia del propranolol y metoprolol (categoría C).
Clase III: Aumentan la Duración del Potencial de Acción
Incluyen amiodarona, bretilio, sotalol, ibutilida y dolfetalida. La amiodarona (categoría D de la FDA) es muy efectiva pero presenta múltiples efectos adversos fetales, incluido hipotiroidismo fetal, por lo que está contraindicada en el embarazo, reservándose para situaciones de riesgo vital. El sotalol (categoría B de la FDA) se usa con éxito para la hipertensión y es considerado de primera línea para el flúter auricular fetal.
Cardioversión Eléctrica
La cardioversión eléctrica es una estrategia de tratamiento segura en todas las etapas del embarazo. Es la terapia de elección en pacientes con inestabilidad hemodinámica y una alternativa electiva para arritmias sin respuesta a terapia médica. No altera significativamente el flujo sanguíneo fetal, y el riesgo de arritmias fetales es mínimo. Sin embargo, se requiere monitorización fetal y disponibilidad para cesárea de emergencia en casos reportados.
Ablación con Catéter
Aunque es una estrategia muy efectiva, su uso en pacientes embarazadas es limitado debido al riesgo de radiación por fluoroscopia. Puede realizarse de emergencia ante la falta de respuesta a terapia médica o cardioversión eléctrica repetida. Se han reportado casos con tiempos de fluoroscopia variables y sin complicaciones inmediatas o tardías, aunque existe la posibilidad de riesgos fetales a largo plazo.
Cardioversión
Arritmias Fetales Específicas
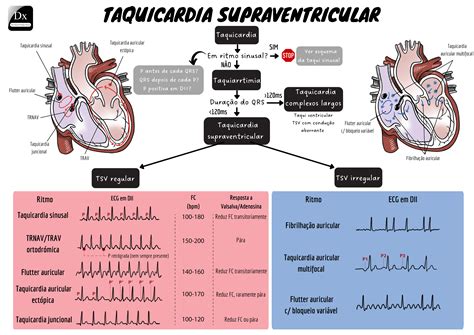
En el feto, las arritmias más características son la taquicardia supraventricular y el flúter auricular. La taquicardia supraventricular (TSV) es la arritmia más común en la población pediátrica, y se estima su prevalencia en uno de cada 250 a 25,000 niños. Las formas más comunes son la reentrada auriculoventricular (TRAV), incluyendo el síndrome de Wolff-Parkinson-White (WPW), y la reentrada nodal (TRNAV). En neonatos y lactantes sanos, las extrasístoles auriculares y de la unión son frecuentes.
El flúter auricular fetal se caracteriza por una frecuencia auricular rápida (>300/min) con ondas en "dientes de sierra". La fibrilación auricular fetal presenta una frecuencia auricular extremadamente rápida (350-600/min) con respuesta ventricular irregularmente irregular. La taquicardia auricular ectópica es rara, pero puede ser rebelde al tratamiento y desaparecer espontáneamente. Las taquicardias con implicación nodal, ya sean ectópicas o por reentrada, son frecuentes en la edad pediátrica, iniciándose y cesando bruscamente.
Clínicamente, la TSV puede manifestarse como palpitaciones, dolor torácico, fatiga y mareo. El síncope es una presentación poco común, pero el síncope asociado con WPW y un intervalo RR preexcitado <220 ms en niños es una señal de advertencia grave. La historia natural de la TSV varía con la edad de presentación, con mayor probabilidad de ser asintomática en bebés que se presentan en el período neonatal.
Los ritmos originados en el miocardio ventricular o células de Purkinje se caracterizan por complejos QRS anchos. Las extrasístoles ventriculares son comunes en niños sanos y generalmente benignas si son monomórficas y disminuyen con el ejercicio. Signos de mal pronóstico incluyen asociación con cardiopatía, antecedentes familiares de muerte súbita, aumento con el ejercicio o ser multifocales.
tags: #fetal #idiopathic #tachycardia