La hipotonía, término médico para el bajo tono muscular o debilidad muscular, es una condición que puede detectarse poco después del nacimiento o a medida que el niño crece. Puede presentarse como una afección aislada, conocida como hipotonía axial infantil, o, más comúnmente, ser un síntoma de una condición subyacente más seria, como la parálisis cerebral y otras patologías que se detallan a continuación.
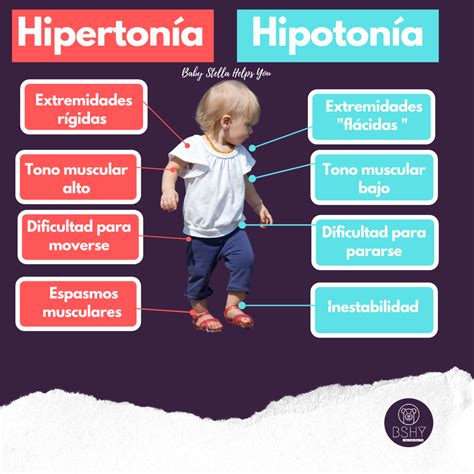
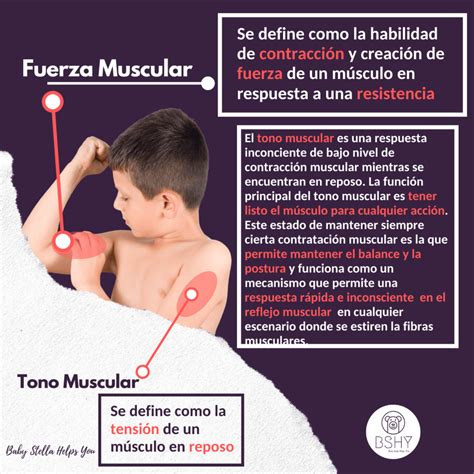
El tono muscular, también conocido como tensión muscular residual, es la contracción parcial y continua de los músculos, que proporciona una ligera resistencia al movimiento pasivo. En los bebés, el tono muscular juega un papel crucial en el mantenimiento de la postura y el desarrollo motor. La hipotonía se manifiesta clínicamente por una disminución de esta resistencia al movimiento pasivo, lo que puede ir o no acompañada de una disminución de la fuerza muscular. Los bebés afectados a menudo presentan una apariencia flácida, con extremidades que descansan extendidas en lugar de flexionadas como es típico en bebés con tono normal, y pueden ser descritos como "muñecos de trapo".

Causas de la Hipotonía
La hipotonía puede ser causada por una amplia gama de afecciones, incluyendo trastornos genéticos y musculares. La identificación de la causa subyacente es fundamental para un diagnóstico preciso y un tratamiento efectivo, especialmente porque la hipotonía puede ser indicativa de otros trastornos neurológicos.
Clasificación General de la Hipotonía
La hipotonía se clasifica principalmente en dos categorías:
- Hipotonía central o no paralítica: Debida a una lesión o disfunción en el sistema nervioso central (SNC), que incluye el cerebro y la médula espinal.
- Hipotonía periférica o paralítica: Secundaria a lesiones en el sistema nervioso periférico (SNP), que abarca los nervios, la unión neuromuscular y los músculos.
Es importante notar que esta clasificación puede ser arbitraria, y en algunos casos puede existir una superposición de características clínicas, o incluso hipotonía mixta.
Causas Comunes de Hipotonía Central
La hipotonía central puede estar asociada con diversas condiciones, entre las que se incluyen:
- Enfermedades sistémicas: Afectan al SNC de forma difusa.
- Encefalopatía hipóxico-isquémica (EHI): Una de las causas más frecuentes de hipotonía central, a menudo asociada con alteración de la conciencia en el período neonatal.
- Sepsis e infecciones congénitas: Como la infección por citomegalovirus (CMV), que en casos severos puede acompañarse de microcefalia/macrocefalia, petequias, trombocitopenia, hepatomegalia e hipoacusia.
- Insuficiencia cardíaca.
- Errores innatos del metabolismo: Pueden presentarse como encefalopatía aguda neonatal con hipotonía, acompañada de vómitos, rechazo del alimento, dificultad respiratoria, apnea, bradicardia y convulsiones.
- Desórdenes tiroideos: Una causa tratable de hipotonía congénita central.
- Hipotonía sindrómica o síndromes genéticos:
- Síndrome de Down (Trisomía 21): Una de las causas genéticas más comunes.
- Síndrome de Prader-Willi (PWS): Caracterizado por hipotonía severa, disminución de movimientos espontáneos y trastorno de deglución en el período neonatal e infantil temprano.
- Síndrome de Angelman.
- Síndrome de Edwards (Trisomía 18).
- Disgenesia cerebral: Anomalías en el desarrollo encefálico, que pueden ser menores o mayores (como esquizencefalia o lisencefalia).
- Cerebro estructuralmente normal: Alteraciones del SNC que no presentan características dismórficas reconocibles.
- Malformaciones cerebelosas:
- Síndrome de Joubert: Caracterizado por malformación del tronco encefálico, hipoplasia del vermis cerebeloso ("signo del diente de molar"), hipotonía y retraso del desarrollo motor.
- Otras malformaciones como el descenso del cerebelo y bulbo (Tipo 2), a menudo asociado a mielomeningocele y espina bífida.
- Lesión de médula espinal: Generalmente relacionada con traumatismos durante el parto.
Causas Comunes de Hipotonía Periférica
La hipotonía periférica implica trastornos neuromusculares que afectan a:
- Asta anterior de la médula espinal (motoneurona):
- Atrofia Muscular Espinal (AME): Causada por deleciones o mutaciones en el gen SMN1. La incidencia se estima en 1 cada 10.000 nacimientos.
- Nervio periférico:
- Neuropatías hereditarias (ej. Charcot-Marie-Tooth).
- Polineuropatías adquiridas (ej. Síndrome de Guillain-Barré).
- Unión neuromuscular:
- Síndromes miasténicos congénitos.
- Músculo:
- Distrofias musculares congénitas: Progresivas y a menudo acompañadas de retracciones articulares, rigidez y deformidad de columna.
- Miastenia gravis neonatal.
- Miopatías congénitas: Como la miopatía nemalínica.
- Enfermedad de Pompe: Una glucogenosis tratable con terapia de reemplazo enzimático.
Otros Factores que Pueden Contribuir a la Hipotonía
- Factores prenatales: Infecciones maternas, exposición a fármacos como sulfato de magnesio o benzodiacepinas, abuso de sustancias durante el embarazo.
- Prematuridad.
- Malnutrición.
- Consumo de alcohol o drogas en el embarazo.
- Traumatismos neonatales.
Síntomas de la Hipotonía
Los síntomas de la hipotonía varían considerablemente entre los niños, pero los más comunes incluyen:
- Músculos que se sienten blandos y flácidos.
- Sensación de flacidez o de "muñeca de trapo" al ser levantado en brazos.
- Capacidad de extender las articulaciones más allá de su límite normal (hiperlaxitud).
- Incapacidad para alcanzar los hitos del desarrollo esperados para su edad (como sostener la cabeza sin apoyo, darse la vuelta, sentarse sin caerse).
- Problemas con la alimentación, como dificultad para succionar o tragar.
- Respiración superficial o dificultad para hablar.
- La boca cuelga abierta con la lengua fuera, debido a un reflejo nauseoso poco activo.
- En la hipotonía central, pueden observarse signos de disfunción cerebral como letargia, poca reactividad a estímulos o crisis convulsivas.
- En la hipotonía periférica, la debilidad muscular acentuada es un signo cardinal, pudiendo asociarse atrofia muscular, fasciculaciones y reflejos osteotendinosos disminuidos o abolidos.
El signo cardinal de la hipotonía central es la presencia de signos de encefalopatía, como letargia, poca reactividad a estímulos o asociación de crisis o anormalidades del cráneo. En contraste, el signo de la hipotonía periférica es la debilidad muscular. También es posible que existan niños con hipotonía mixta.
Los bebés con hipotonía tienden a descansar con los codos y las rodillas extendidos de manera suelta, mientras que los bebés con tono normal suelen tener estas articulaciones flexionadas. Al intentar alzar a un bebé hipotónico sosteniéndolo por las axilas, este tiende a deslizarse entre las manos del examinador, a diferencia de un bebé con tono normal que ofrece resistencia.
Diagnóstico de la Hipotonía
Un diagnóstico preciso es fundamental para ofrecer la atención más eficaz a los niños con hipotonía. El proceso diagnóstico comienza con una evaluación clínica exhaustiva:
Historia Clínica y Examen Físico
Los médicos recopilarán información detallada sobre:
- Antecedentes familiares de afecciones neurológicas o musculares.
- Historial del embarazo y parto.
- Inicio y progresión de los síntomas (si la afección ha empeorado o ha sido constante).
- Desarrollo psicomotor del niño.
El examen físico incluirá una evaluación detallada del sistema nervioso y del funcionamiento muscular. Se observarán las posturas del bebé, la resistencia a los movimientos pasivos, la fuerza muscular (evaluada a través de movimientos anti-gravitatorios y reflejos) y los reflejos osteotendinosos. La presencia de rasgos dismórficos o malformaciones asociadas también será tenida en cuenta.
El examen físico del recién nacido y lactante difiere del de niños mayores debido a los procesos madurativos en curso. La evaluación del tono y la fuerza muscular debe considerar variables como la edad gestacional, el estado de alerta, el uso de medicamentos y enfermedades intercurrentes.
Pruebas Diagnósticas Complementarias
Los exámenes complementarios se solicitan en función de los hallazgos clínicos y la sospecha diagnóstica:
- Pruebas de laboratorio:
- Análisis de sangre para evaluar electrolitos plasmáticos, función hepática y renal.
- Niveles de creatina quinasa (CK) sérica para detectar daño muscular.
- Pruebas de función tiroidea (TSH, T4L).
- Estudios metabólicos para descartar errores innatos del metabolismo.
- Cribado neonatal ampliado y pruebas genéticas específicas.
- Estudios de imagen:
- Resonancia magnética (RM) cerebral para evaluar la estructura del cerebro y detectar anomalías del desarrollo.
- Ecografía muscular o RM muscular para visualizar el tejido muscular.
- Estudios electrofisiológicos:
- Electromiografía (EMG) y estudios de conducción nerviosa (VCN) para evaluar la función de los nervios y músculos. La EMG puede mostrar un patrón miopático en miopatías o denervativo en atrofia muscular espinal y neuropatías.
- Pruebas genéticas:
- Paneles genéticos dirigidos a síndromes específicos o paneles de genes más amplios (secuenciación de próxima generación - SPG, exoma completo) para identificar mutaciones genéticas asociadas a la hipotonía.
- Pruebas como MLPA (amplificación multiplex de sonda dependiente de ligación) para detectar deleciones o duplicaciones génicas (ej. en el gen SMN1 para AME).
- Biopsia muscular: Aunque su uso ha disminuido con los avances genéticos, puede ser fundamental en casos donde los estudios genéticos no son concluyentes.
Abordaje del niño hipotónico
Tratamiento de la Hipotonía
El tratamiento de la hipotonía es individualizado y se enfoca en mejorar las funciones afectadas, como las actividades diarias, la movilidad y el habla. El objetivo principal es optimizar la calidad de vida del niño y maximizar su potencial de desarrollo.
Terapias de Rehabilitación
El tratamiento multidisciplinario suele incluir:
- Fisioterapia: Ayuda a mejorar la fuerza muscular, el equilibrio, la coordinación y la movilidad. Los ejercicios se centran en mantener el rango de movimiento articular, fortalecer los músculos débiles y mejorar la postura.
- Terapia ocupacional: Se enfoca en mejorar las habilidades motoras finas y gruesas necesarias para las actividades de la vida diaria, como comer, vestirse y jugar. Puede incluir el uso de adaptaciones y ayudas técnicas.
- Logopedia (Foniatría): Aborda los problemas de habla y deglución que pueden estar asociados con la hipotonía.
Intervenciones Médicas y Quirúrgicas
- Manejo de condiciones subyacentes: Si la hipotonía es secundaria a una condición tratable (como el hipotiroidismo o ciertos errores del metabolismo), el tratamiento de la causa principal es prioritario.
- Dispositivos ortopédicos y equipamiento de apoyo: En algunos casos, se pueden recomendar férulas, soportes o sillas de ruedas para mejorar la postura, la movilidad y la independencia.
- Cirugía: En ocasiones, la cirugía puede ser necesaria para corregir deformidades esqueléticas o abordar otras complicaciones asociadas.
- Tratamientos específicos: Para algunas causas de hipotonía periférica, como la atrofia muscular espinal, existen tratamientos farmacológicos específicos que pueden mejorar significativamente el pronóstico.
La implicación de los padres y cuidadores es crucial. El trabajo diario y constante en casa, siguiendo las pautas de los terapeutas, es fundamental para el éxito y la rapidez de la mejoría del niño.
Pronóstico
El pronóstico de los niños con hipotonía varía ampliamente dependiendo de la causa subyacente, la gravedad de la condición y la eficacia de las intervenciones tempranas. Si bien muchas formas de hipotonía en lactantes son benignas y se resuelven espontáneamente, otras pueden ser indicativas de trastornos neurológicos o musculares crónicos que requieren manejo a largo plazo. El diagnóstico precoz y un plan de tratamiento integral son esenciales para optimizar el desarrollo y el bienestar del niño.