Los espermatozoides son células altamente especializadas en el cuerpo humano, cuya función principal es transmitir el material genético paterno a la descendencia. Este proceso es crucial para el desarrollo de un embrión sano y el mantenimiento de las características de nuestra especie. La investigación en este campo ha revelado aspectos fascinantes sobre la composición y el comportamiento del ADN espermático.
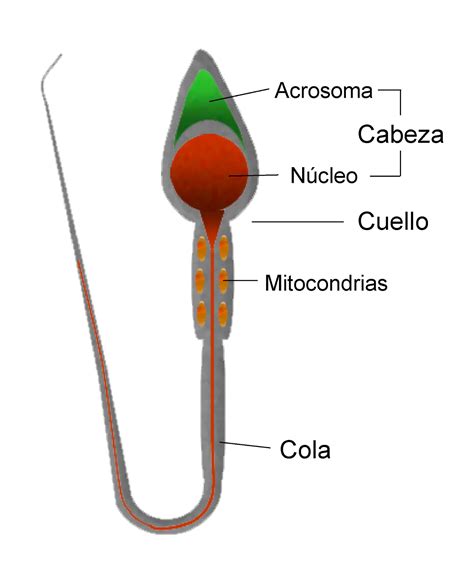
Estructura y composición del espermatozoide
El espermatozoide, descrito por primera vez por Anton van Leeuwenhoek en 1677, es una célula alargada de aproximadamente 50-60 micras de longitud, compuesta por tres partes principales: cabeza, cuello y cola.
Cabeza
La cabeza del espermatozoide, de forma ovalada y con un tamaño de 5 a 8 micras, contiene dos componentes esenciales:
- Acrosoma: Situado en los dos tercios anteriores de la cabeza, contiene enzimas proteolíticas necesarias para degradar la zona pelúcida del óvulo, facilitando la penetración.
- Núcleo: Alberga los 23 cromosomas, que representan la mitad de la información genética del futuro embrión. Es la única parte del espermatozoide que entra en el óvulo y se fusiona con su núcleo.
La membrana plasmática rodea el acrosoma y el núcleo, separándolos del resto de la célula. En su interior se encuentra una pequeña cantidad de citoplasma rico en ácidos grasos polinsaturados.
Pieza intermedia (Cuello)
Con una longitud de 6 a 12 micras, la pieza intermedia se ubica entre la cabeza y la cola. Alberga miles de mitocondrias, responsables de generar la energía necesaria para el movimiento flagelar.
Cola (Flagelo)
La cola, o flagelo, es una estructura larga de aproximadamente 50 µm que permite la movilidad del espermatozoide mediante un movimiento ondulatorio. Su movimiento progresivo es fundamental para alcanzar el óvulo. Cualquier alteración en la cola que impida este movimiento puede ser causa de infertilidad masculina.
Función del espermatozoide
La función primordial del espermatozoide es la reproducción sexual, asegurando la perpetuación de la especie. Para ello, debe ser capaz de viajar a través del tracto reproductor femenino, encontrarse con el óvulo y fecundarlo. Además, el espermatozoide determina el sexo del futuro bebé, ya que porta un cromosoma sexual X (femenino) o Y (masculino).
¿Cómo se forman los espermatozoides? – Fases de la espermatogénesis
El ADN espermático: herencia y variabilidad
Los espermatozoides son haploides, es decir, poseen 23 cromosomas, la mitad de la dotación genética del resto de las células del organismo. Esta reducción se logra a través de la meiosis. Tras la fecundación, el cigoto resultante tendrá 46 cromosomas, restableciendo la dotación genética humana.
Todos los seres humanos compartimos el 99.9% de nuestro ADN, pero las diferencias genéticas, junto con la expresión génica, explican la diversidad individual. La investigación ha revelado que existen diferencias en las marcas epigenéticas (modificaciones químicas en el ADN que no alteran la secuencia) presentes en los espermatozoides de distintos individuos, lo que podría contribuir a la variabilidad poblacional.
El epigenoma del espermatozoide es notablemente distinto al de otras células del cuerpo. Contiene moléculas llamadas piRNAs, esenciales para silenciar partes del ADN que deben estar inactivas durante la reproducción. Alteraciones epigenéticas en los genes que producen piRNAs se asocian a deficiencias en la producción de espermatozoides y a la infertilidad masculina (oligozoospermia o azoospermia).
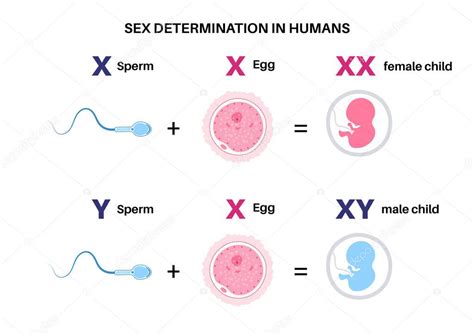
Determinación del sexo
Los cromosomas sexuales determinan el sexo del futuro bebé. Las mujeres tienen cromosomas XX, mientras que los hombres tienen XY. El óvulo siempre aporta un cromosoma X, mientras que el espermatozoide puede portar un cromosoma X o un cromosoma Y. Si un espermatozoide X fecunda el óvulo, el resultado es XX (femenino); si un espermatozoide Y fecunda el óvulo, el resultado es XY (masculino).
Aunque el proceso es aleatorio, la velocidad y longevidad de los espermatozoides X e Y pueden influir en la probabilidad. Los espermatozoides Y son más rápidos pero menos longevos, mientras que los X son más lentos pero más resistentes. Esto sugiere que el momento del coito en relación con la ovulación podría tener un ligero impacto en la probabilidad de concebir un niño o una niña.
Alteraciones de los espermatozoides y su impacto en la fertilidad
Existen diversas alteraciones en los espermatozoides que pueden dificultar la concepción natural:
- Oligozoospermia: Baja concentración de espermatozoides en el semen.
- Astenozoospermia: Movilidad reducida o ausente de los espermatozoides.
- Teratozoospermia: Morfología anormal de los espermatozoides (cabeza, cuello o cola).
- Fragmentación del ADN: Roturas en el material genético del núcleo espermático.
Estas alteraciones pueden impedir que los espermatozoides alcancen el óvulo o que la fecundación ocurra de manera exitosa. Las causas pueden originarse durante la producción en los testículos o adquirirse posteriormente.
Fragmentación del ADN espermático
La integridad del ADN espermático es fundamental para la fertilización, el desarrollo embrionario y el embarazo. La fragmentación del ADN espermático se refiere a las roturas en la molécula de ADN, que pueden ocurrir en cualquier etapa de la espermatogénesis. Factores como el estrés oxidativo, el empaquetamiento anormal de la cromatina, deficiencias en la recombinación, apoptosis y causas externas (contaminación, tabaquismo, calor, etc.) pueden contribuir a este daño.
La evaluación de la fragmentación del ADN espermático, junto con los parámetros del seminograma tradicional (concentración, movilidad y morfología), puede aportar información valiosa para identificar las causas de la infertilidad masculina y orientar mejor a las parejas.

Técnicas para evaluar la fragmentación del ADN espermático
Se han desarrollado diversas técnicas para evaluar la integridad del ADN espermático:
- Ensayo de TÚNEL (Terminal dUTP Nick-End Labeling): Detecta los extremos rotos del ADN que incorporan nucleótidos marcados.
- Ensayo in situ nick translation (ISNT): Cuantifica la incorporación de dUTP biotinilado en las rupturas de cadena sencilla del ADN.
- Ensayo cometa: Técnica sensible que cuantifica el daño en el ADN a través de la migración electroforética de fragmentos de ADN.
- Ensayo de la estructura cromatínica del espermatozoide (SCSA): Mide la susceptibilidad del ADN a la desnaturalización, indicando la fragmentación.
- Dispersión de la cromatina espermática (SCD): Evalúa la descondensación de la cromatina para identificar espermatozoides con ADN fragmentado.
ADN mitocondrial en espermatozoides
El ADN mitocondrial (ADNmt) se hereda predominantemente por vía materna. Investigaciones recientes han revelado que las mitocondrias presentes en la pieza intermedia de los espermatozoides humanos contienen muy poco o nada de ADNmt. Se ha descrito un mecanismo molecular, mediado por el factor de transcripción TFAM, que impide la importación del ADNmt paternal a las mitocondrias del espermatozoide, resultando en una drástica reducción de sus copias.
Parámetros ambientales y calidad espermática
La producción de espermatozoides es un proceso continuo en el varón a partir de la pubertad. Esto significa que factores externos pueden afectar la calidad seminal. La exposición a contaminantes ambientales (pesticidas, disolventes), el consumo de tóxicos, el estrés y otros factores pueden tener un impacto negativo en la calidad de los espermatozoides. Por esta razón, un solo seminograma puede no ser suficiente para un diagnóstico definitivo, y se recomienda un segundo análisis tras un período de 1.5 a 2 meses.
Longevidad de los espermatozoides
Una vez eyaculados, los espermatozoides pueden sobrevivir entre 2 y 5 días dentro del tracto reproductor femenino, gracias a las condiciones óptimas de humedad y temperatura. Si la eyaculación ocurre en el exterior, su supervivencia se reduce a minutos. La mayor capacidad fecundante se concentra en las primeras 24 a 48 horas tras la eyaculación.
Diagnóstico prenatal y determinación del sexo
La curiosidad por conocer el sexo del bebé ha llevado al desarrollo de diversas técnicas. Más allá de métodos populares sin base científica, los avances médicos permiten determinar el sexo fetal con alta precisión.
- Ecografía: A partir de las 12 semanas de gestación, los genitales fetales están esbozados y pueden ser visualizados. La confirmación se realiza generalmente en la semana 16.
- Análisis de ADN libre fetal en sangre materna: Desde la sexta semana de gestación, fragmentos de ADN de la placenta circulan en la sangre de la madre. Analizando esta muestra (generalmente a partir de la semana 10), se puede determinar el sexo fetal y detectar posibles alteraciones cromosómicas de forma no invasiva.
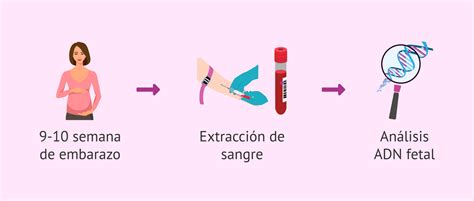
Estas pruebas no solo satisfacen la curiosidad sobre el sexo del bebé, sino que también son cruciales para la detección temprana de trastornos de los cromosomas sexuales, como el síndrome de Turner, Klinefelter, Triple X o XYY, permitiendo una intervención o manejo adecuados si es necesario.