En el primer mes de vida, el recién nacido es especialmente vulnerable a infecciones. La mortalidad neonatal, aunque ha disminuido, sigue siendo una preocupación global, con una alta proporción de fallecimientos ocurriendo en las primeras semanas de vida. La identificación temprana de signos de alarma es crucial para prevenir complicaciones y reducir la morbi-mortalidad infantil. Los familiares y el personal sanitario deben estar familiarizados con estas señales de alerta, ya que el neonato puede ser incapaz de adaptarse completamente a su nuevo entorno, manifestando síntomas días después de su nacimiento.

Factores de Riesgo de Infección Neonatal Precoz
La identificación de factores de riesgo en la madre y durante el embarazo y parto es fundamental para prever una posible infección neonatal. Estos factores actúan como "banderas rojas" que alertan sobre la necesidad de una vigilancia más estrecha del recién nacido.
Factores de Riesgo Maternos y Obstétricos
- Sospecha o confirmación de infección en otro bebé: Especialmente relevante en embarazos múltiples.
- Infección por estreptococos del grupo B (EGB): Antecedentes de infección invasiva por EGB en un hijo anterior, colonización materna por EGB, bacteriuria o infección activa durante el embarazo actual.
- Parto prematuro: Trabajo de parto espontáneo antes de las 37 semanas de gestación.
- Rotura de membranas:
- Confirmada durante más de 18 horas antes de un parto prematuro.
- Confirmada antes del parto a término durante más de 24 horas antes del inicio del parto.
- Fiebre intraparto: Temperatura materna superior a 38°C, especialmente si hay sospecha o confirmación de infección bacteriana.
- Corioamnionitis: Diagnóstico clínico de infección de las membranas amnióticas.
Es importante vigilar la aparición de cualquier nuevo factor de riesgo a lo largo del trabajo de parto.
Indicadores Clínicos de Posible Infección Neonatal Precoz
Una vez nacido, el bebé puede presentar una serie de signos clínicos que, de forma aislada o combinada, sugieren un proceso infeccioso. Estos indicadores, también conocidos como "banderas rojas", requieren una evaluación médica inmediata.
Signos de Alarma Críticos (Banderas Rojas)
- Apnea: Interrupción temporal de la respiración, que puede estar acompañada de una disminución de la frecuencia cardíaca.
- Convulsiones: Manifestaciones de actividad eléctrica anormal en el cerebro.
- Necesidad de reanimación cardiopulmonar (RCP): Indica una situación de compromiso vital.
- Necesidad de ventilación mecánica: Señal de insuficiencia respiratoria grave.
- Signos de shock: Compromiso circulatorio agudo.
Otros Indicadores Clínicos de Alarma
- Alteración del comportamiento o de la capacidad de respuesta: Letargo, somnolencia excesiva o irritabilidad inusual.
- Alteración del tono muscular: Flacidez o rigidez anormal.
- Dificultades de alimentación: Rechazo del alimento, succión débil o ineficaz.
- Intolerancia a la alimentación: Vómitos explosivos, aspiración gástrica excesiva o distensión abdominal.
- Frecuencia cardíaca anormal: Bradicardia (latidos lentos) o taquicardia (latidos rápidos).
- Signos de dificultad respiratoria:
- Frecuencia respiratoria aumentada (taquipnea), superior a 60 respiraciones por minuto.
- Aleteo nasal.
- Retracciones torácicas (subcostales, intercostales, esternal).
- Quejido espiratorio.
- Espirometría prolongada.
- Hipoxia: Disminución de la concentración de oxígeno en sangre, manifestada como cianosis central (coloración azulada de piel y mucosas) o niveles reducidos de saturación de oxígeno.
- Hipertensión pulmonar persistente del recién nacido: Una complicación grave que afecta la circulación pulmonar.
- Ictericia: Coloración amarillenta de la piel y mucosas. Es patológica o precoz si aparece antes de las 24 horas de vida o es muy marcada.
- Anomalía de la temperatura:
- Hipotermia (temperatura inferior a 36.0°C) o hipertermia (temperatura superior a 38.0°C) inexplicada por factores ambientales.
- Hemorragia excesiva inexplicada, trombocitopenia o coagulación anormal: Alteraciones en la capacidad de la sangre para coagular.
- Alteración de la homeostasis de la glucosa: Hipoglucemia (niveles bajos de azúcar en sangre) o hiperglucemia (niveles altos).
- Acidosis metabólica: Desequilibrio del pH sanguíneo.
- Signos de encefalopatía neonatal: Alteraciones neurológicas graves que afectan el cerebro.
Manifestaciones Específicas de Infección
Algunos signos pueden orientar hacia la localización primaria de la infección o a la afectación de órganos específicos.
- Onfalitis: Eritema, exudado o hemorragia en la región umbilical sin una causa hemorrágica aparente.
- Meningitis/Encefalitis: Coma, convulsiones, opistótonos (postura arqueada del cuerpo) o protrusión de la fontanela.
- Osteomielitis o Artritis Séptica: Disminución del movimiento espontáneo de una extremidad, tumefacción, calor, eritema o dolor a la palpación de una articulación.
- Peritonitis o Enterocolitis Necrosante: Distensión abdominal sin causa aparente, especialmente si se acompaña de diarrea sanguinolenta y leucocitos en heces.
- Infección por Herpes Simple diseminada: Vesículas cutáneas, úlceras bucales y hepatoesplenomegalia (agrandamiento del hígado y el bazo), a menudo asociada a coagulación intravascular diseminada.
Sepsis Neonatal: Una Infección Sistémica Grave
La sepsis neonatal se define como una infección invasiva, generalmente bacteriana, que ocurre durante el período neonatal. Los signos son múltiples, inespecíficos y pueden incluir disminución de la actividad espontánea, succión menos enérgica, apnea, bradicardia, inestabilidad térmica, dificultad respiratoria, vómitos, diarrea, distensión abdominal, inquietud, convulsiones e ictericia.
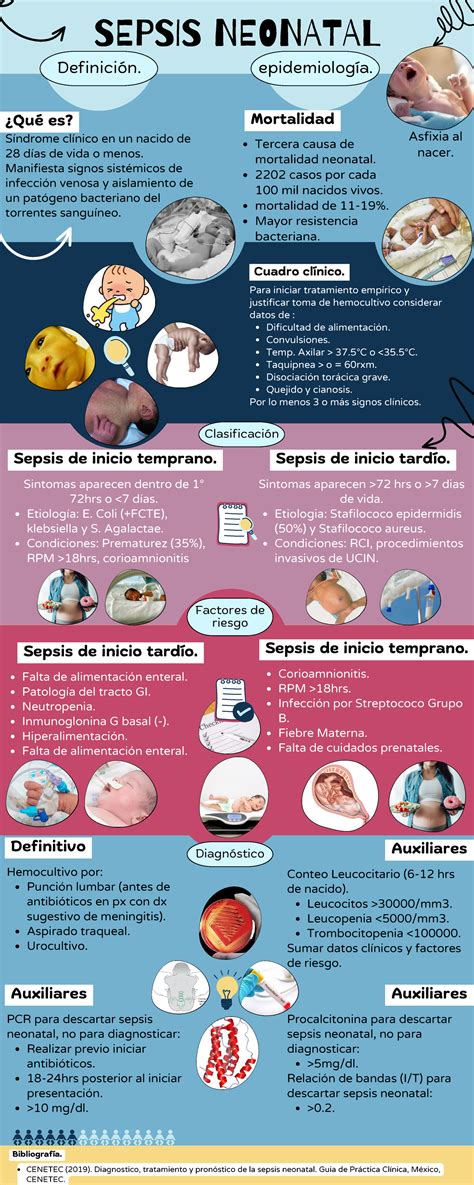
Tipos de Sepsis Neonatal
- Sepsis neonatal de inicio precoz (≤ 3 días desde el nacimiento): Generalmente causada por microorganismos adquiridos intraparto, como el estreptococo del grupo B (EGB) y bacilos entéricos gramnegativos (principalmente Escherichia coli). La transmisión puede ocurrir por aspiración o deglución fetal de líquido amniótico contaminado.
- Sepsis neonatal de aparición tardía (> 3 días): Con frecuencia se contagia del ambiente hospitalario. Los estafilococos son responsables de un porcentaje significativo de casos, a menudo asociados a dispositivos intravasculares. E. coli también es una causa importante, y la contaminación de la alimentación puede deberse a Enterobacter cloacae o Cronobacter sakazakii. Las especies de Candida son causas cada vez más importantes, especialmente en prematuros.
Factores de Riesgo para Sepsis Neonatal
Además de los ya mencionados, otros factores de riesgo para la sepsis neonatal incluyen:
- Parto pretérmino.
- Bajo peso al nacer.
- Puntuación de Apgar baja y/o necesidad de reanimación neonatal.
- Sexo masculino.
- Bajo estatus socioeconómico.
- Uso prolongado de catéteres intravasculares.
- Exposición a antibióticos (que pueden seleccionar cepas resistentes).
- Hospitalización prolongada.
- Contaminación de equipos o soluciones intravenosas o enterales.
FISIOPATOLOGÍA DE LA SEPSIS
Diagnóstico de la Sepsis Neonatal
El diagnóstico temprano es crucial y se basa en la combinación de la historia clínica, el examen físico y pruebas de laboratorio. Se deben considerar los factores de riesgo y estar atento a cualquier desviación de la normalidad en el comportamiento o estado del recién nacido.
Evaluación Diagnóstica
- Historia clínica: Incluye antecedentes maternos y del embarazo/parto.
- Examen físico: Búsqueda de los signos de alarma descritos.
- Cultivos:
- Hemocultivo (cultivo de sangre).
- Urocultivo (cultivo de orina, no siempre necesario en sepsis de aparición temprana).
- Cultivo de líquido cefalorraquídeo (LCR) tras punción lumbar (si es clínicamente viable).
- Análisis de sangre:
- Hemograma completo con recuento diferencial y frotis.
- Marcadores inflamatorios (proteína C reactiva, procalcitonina).
- Marcadores de función de sistemas de órganos.
- Estudios de imagen: Radiografía de tórax en caso de síntomas respiratorios.
El diagnóstico definitivo se confirma mediante el aislamiento de un patógeno en los cultivos.