Muchas parejas experimentan sorpresa al encontrar dificultades para concebir un segundo embarazo, especialmente si el primero se logró de forma natural. Esta situación, conocida como infertilidad secundaria, es más común de lo que se cree. Las razones detrás de esta dificultad pueden ser múltiples y no necesariamente presentes en embarazos anteriores. En Inebir, adoptamos un enfoque integral, personalizado y basado en evidencia para abordar cada caso. La buena noticia es que, en la mayoría de las situaciones, existen soluciones efectivas. Además, se recomienda complementar el proceso con cambios positivos en la alimentación, el ejercicio, el descanso y la reducción del estrés.
La infertilidad secundaria puede ser una experiencia silenciosa y desgastante. Muchas personas sienten que no tienen "derecho" a expresar sus dificultades cuando ya son padres. En Inebir, comprendemos esta realidad y ofrecemos apoyo a través de psicólogos especializados en fertilidad, quienes brindan herramientas y un espacio de escucha empática para transitar esta etapa. Somos una clínica especializada en reproducción asistida en Sevilla, con un enfoque cercano, científico y profundamente humano. La esterilidad en una mujer se define como la incapacidad de concebir tras un año de búsqueda activa. Desde controles de ovulación con relaciones programadas hasta técnicas avanzadas como la inseminación artificial (IA) o la fecundación in vitro (FIV), existen diversas opciones. El cuerpo humano cambia con el tiempo, y solicitar una primera consulta gratuita en Inebir puede ser el primer paso para lograr ese segundo embarazo, con esperanza, ciencia y humanidad.
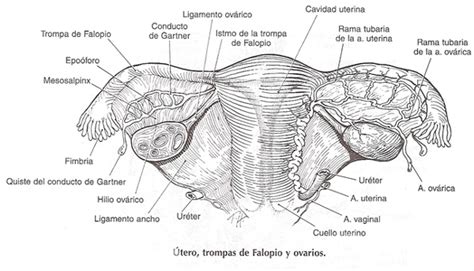
Comprendiendo la Esterilidad e Infertilidad Femenina
Aunque a menudo se usan indistintamente, esterilidad e infertilidad tienen matices importantes. La esterilidad femenina se refiere a la incapacidad de concebir debido a problemas en la fecundación, ya sea por la imposibilidad de unión entre óvulo y espermatozoide, o por la dificultad de implantación del embrión en el útero. Por otro lado, la infertilidad femenina implica que la fecundación ocurre, pero el embarazo no llega a término, resultando en abortos espontáneos. Ambas condiciones afectan la capacidad reproductiva y requieren diagnósticos y tratamientos específicos.
Es crucial recordar que, generalmente, se habla de esterilidad o infertilidad cuando una pareja o mujer no ha logrado un embarazo tras un período de un año de relaciones sexuales sin protección. Las causas pueden originarse tanto en el hombre como en la mujer, o en ambos.
Causas de la Infertilidad Femenina
Las causas de la infertilidad en mujeres son variadas y pueden ser el resultado de la combinación de varios factores. A continuación, se detallan algunas de las más comunes:
1. Problemas en la Ovulación (Factor Endocrino)
La ovulación es el proceso mediante el cual el ovario libera un óvulo. Este proceso está finamente regulado por hormonas secretadas por el cerebro (hipotálamo y glándula pituitaria) y los ovarios. Los problemas en esta regulación hormonal pueden llevar a:
- Anovulación: Ausencia de ovulación. Esto significa que la ovulación es inexistente o infrecuente. Los problemas con la regulación hormonal pueden tener su origen en el hipotálamo, la glándula pituitaria o el ovario. Dentro de estas alteraciones se incluyen el síndrome del ovario poliquístico (SOP), la disfunción hipotalámica, el fallo ovárico prematuro o el exceso de prolactina.
- Alteraciones en la ovulación: El óvulo se libera en momentos no previstos o de forma irregular.
- Mala calidad ovocitaria: El ovario no produce óvulos de calidad suficiente para una fecundación exitosa.
2. Anomalías en las Trompas de Falopio (Factor Tubárico)
Las trompas de Falopio son el lugar donde ocurre la unión entre el óvulo y el espermatozoide. Si estas trompas están bloqueadas o dañadas, el paso de los espermatozoides hacia el óvulo, o el del óvulo fecundado hacia el útero, se ve interrumpido. Las causas comunes de bloqueo o daño incluyen:
- Infecciones: Como la enfermedad pélvica inflamatoria (EPI) o infecciones en el útero, que pueden ser consecuencia de infecciones de transmisión sexual (ETS).
- Endometriosis: El tejido endometrial crece fuera del útero, pudiendo formar cicatrices que bloquean las trompas. La endometriosis también puede afectar la reserva ovárica.
- Cirugía previa: Intervenciones quirúrgicas en el abdomen o la pelvis pueden dejar adherencias o cicatrices que afecten las trompas.
- Salpingitis: Inflamación de las trompas de Falopio.
3. Factor Uterino
El útero, o matriz, es fundamental para la gestación. Las alteraciones en su estructura o funcionamiento pueden comprometer la implantación embrionaria y el desarrollo del embarazo. Se habla de "útero hostil" cuando el ambiente uterino no es receptivo. Las causas incluyen:
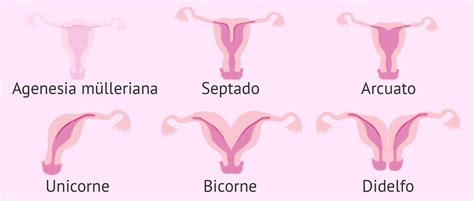
- Malformaciones Congénitas del Útero: Alteraciones que ocurren durante la formación del útero en la etapa fetal (semana 8-17 de gestación), derivadas del desarrollo o fusión anómala de los conductos de Müller. Entre ellas se encuentran:
- Agenesia Mülleriana (Síndrome de Mayer-Rokitansky-Kuster-Hauser): Ausencia de útero por no desarrollo de ambos conductos de Müller.
- Útero Septado o Arcuato: Presencia de un tabique fibroso que divide la cavidad uterina.
- Útero Unicorne: Desarrollo de solo uno de los conductos de Müller, resultando en un útero de la mitad del tamaño normal.
- Útero Bicorne: Fusión incompleta de los conductos de Müller, dando al útero una forma de corazón.
- Útero Didelfo: Desarrollo de dos cavidades uterinas independientes, con dos cuellos uterinos y dos vaginas.
- Sinequias Uterinas (Síndrome de Asherman): Adherencias o cicatrices en las paredes del útero, a menudo causadas por legrados, infecciones, cirugías uterinas o hemorragias postparto. Pueden llevar a la obliteración parcial o total de la cavidad endometrial.
- Tumoraciones Uterinas:
- Miomas: Tumores benignos en la capa muscular del útero. Los miomas submucosos, que deforman la cavidad uterina, son particularmente problemáticos para la fertilidad.
- Adenomiosis: Invasión de tejido endometrial en el miometrio.
- Pólipos Endometriales: Protrusiones de tejido endometrial en la cavidad uterina que pueden impedir la implantación.
- Causas de Origen Endometrial: Alteraciones en el endometrio, la capa interna del útero donde se implanta el embrión.
- Endometritis: Inflamación del endometrio, a menudo por infecciones (clamidia, micoplasma, etc.).
- Atrofia Endometrial: Endometrio delgado debido a falta de estrógenos (fallo ovárico).
- Hiperplasia Endometrial: Engrosamiento excesivo del endometrio por sobreestimulación de estrógenos o ciclos anovulatorios.
- Ventana de Implantación Desplazada: Un desajuste temporal entre la receptividad endometrial y el desarrollo embrionario.
4. Factor Cervical
El cuello del útero (cérvix) también puede ser una fuente de infertilidad. Problemas como la estenosis cervical (estrechamiento), sinequias del canal endocervical o alteraciones en la producción del moco cervical (a menudo secundarias a procedimientos como conizaciones o infecciones por clamidia) pueden dificultar el ascenso de los espermatozoides.
5. Otras Causas
- Edad Materna Avanzada: La fertilidad femenina disminuye significativamente a partir de los 35 años y se reduce drásticamente después de los 40. La calidad y cantidad de óvulos descienden con la edad.
- Factores de Riesgo: Estilo de vida como el tabaquismo, el sobrepeso, el alcoholismo o un historial de múltiples ETS sin protección aumentan las posibilidades de infertilidad.
- Endometritis Crónica: Una inflamación persistente del endometrio, a menudo asintomática, relacionada con disbiosis o infecciones subclínicas.
- Factores Inmunológicos: Presencia de anticuerpos que dificultan el embarazo.
- Factores Psicológicos: El estrés y otros factores emocionales pueden impactar negativamente la fertilidad.
- Problemas Vaginales: Como el vaginismo, que dificulta la penetración y la eyaculación.
- Factor Genético: Algunas disfunciones hormonales o anomalías genéticas pueden ser incompatibles con el embarazo o causar abortos espontáneos recurrentes.
- Esterilidad de Origen Desconocido: En algunos casos, no se logra identificar una causa específica.
Estudio de Fertilidad
Para determinar la causa de la infertilidad, se realizan estudios exhaustivos tanto en hombres como en mujeres:
Estudio de Fertilidad en Mujeres
Incluye una serie de pruebas que se realizan secuencialmente:
- Análisis de sangre: Generales y específicos para evaluar la producción de hormonas (TSH, FSH, prolactina, estradiol, progesterona).
- Análisis genéticos: Para descartar anomalías cromosómicas.
- Estudios de imagen: Ecografía transvaginal 3D, histerosalpingografía o histerosonografía para evaluar la estructura de las trompas de Falopio, el útero y la vagina. La resonancia magnética (RM) también es una herramienta diagnóstica precisa, especialmente para la adenomiosis.
- Biopsia endometrial: Para diagnosticar endometritis crónica o evaluar la receptividad endometrial.
- Pruebas para descartar anomalías estructurales: En trompas, útero o vagina.
Estudio de Fertilidad en Varones
Un estudio completo del factor masculino incluye:
- Exploración física: Evaluación del desarrollo físico, distribución de vello, mamas y genitales.
- Análisis de sangre: Para evaluar niveles hormonales.
- Análisis de semen (seminograma): Evaluación de la cantidad, movilidad y morfología de los espermatozoides. Se recomienda abstinencia sexual de 2 a 7 días antes de la prueba.
- Análisis genéticos: Para descartar causas genéticas como el síndrome de Klinefelter.
- Otras pruebas: Como la biopsia testicular si es necesario.
Tratamientos para la Infertilidad
El tratamiento de la infertilidad se personaliza según la causa diagnosticada. Las opciones terapéuticas incluyen:
1. Tratamientos Farmacológicos
- Inductores de la Ovulación:
- Clomifeno (Citrate de Clomifeno): Un fármaco oral similar a los estrógenos que aumenta la producción de FSH y LH, estimulando la ovulación. Es una primera línea de tratamiento para mujeres con ciclos menstruales irregulares o anovulación, especialmente en casos de SOP. Aproximadamente el 80% de las mujeres responden regulando su ovulación, y hasta un 40% pueden concebir. El tratamiento se prolonga durante varios meses, y se recomienda monitorizar la ovulación para programar las relaciones sexuales.
- Gonadotropinas (LH y FSH inyectables): Hormonas administradas por vía subcutánea para estimular el desarrollo folicular en los ovarios. Son la segunda opción tras el clomifeno en casos de anovulación o para aumentar las posibilidades en ciclos de IA o FIV. Requieren monitorización mediante análisis de sangre y ecografías.
- Tratamiento Hormonal para el Factor Uterino: En casos de alteraciones tróficas del endometrio, se puede recurrir a estrógenos y progesterona para recuperar el grosor endometrial adecuado.
- Antibióticos: Para tratar infecciones que causan endometritis aguda o crónica.
2. Intervenciones Quirúrgicas
La cirugía es necesaria en casos de infertilidad causada por malformaciones o patologías estructurales:
- Histeroscopia: Procedimiento mínimamente invasivo para corregir septos uterinos, extirpar miomas submucosos pequeños, pólipos y sinequias.
- Laparoscopia: Técnica quirúrgica para casos más complejos de miomas, quistes o adherencias, y para la resección de cuernos uterinos malformados.
- Cirugía Ginecológica Abierta: Para tumores uterinos grandes o cuando las técnicas endoscópicas no son aplicables.
- Reversión de Vasectomía: En hombres, para intentar restaurar la permeabilidad de los conductos deferentes.
- Cirugía de Varicocele: Para tratar venas dilatadas en el escroto que pueden afectar la calidad del esperma.
3. Técnicas de Reproducción Asistida (TRA)
Son la opción más avanzada y efectiva para muchas causas de infertilidad:
- Inseminación Artificial (IA): Se introduce semen capacitado directamente en el útero de la mujer en el momento óptimo de la ovulación, a menudo tras una leve estimulación ovárica. Indicada en casos de baja calidad espermática, problemas cervicales o infertilidad de origen desconocido leve.
- Fecundación In Vitro (FIV): Los óvulos de la mujer son fecundados con espermatozoides en el laboratorio. Los embriones resultantes se cultivan durante varios días y luego se transfieren al útero. Existen variantes como la FIV con ICSI (inyección intracitoplasmática de espermatozoides) para casos de factor masculino severo. Técnicas como la transferencia de blastocistos en diferido permiten seleccionar embriones de mayor potencial de implantación.
- Preparación Endometrial: Protocolos específicos para optimizar la receptividad del endometrio antes de la transferencia embrionaria.
- Donación de Óvulos: Cuando la mujer no tiene óvulos viables, se utilizan óvulos de una donante para la FIV.
- Donación de Embriones: Embriones donados por otras parejas.
- Gestación Subrogada (Vientre de Alquiler): Para mujeres sin útero o con malformaciones uterinas graves que impiden la gestación. Otra mujer lleva a término el embarazo. Es importante destacar que esta técnica está prohibida en España y requiere viajar a países donde es legal.
Fecundación in vitro e ICSI, ¿en qué consisten y que se hace a continuación de ellas?
Prevención de la Infertilidad
Aunque no todas las causas de infertilidad son prevenibles, adoptar un estilo de vida saludable puede mejorar la fertilidad:
- Dieta Equilibrada y Ejercicio Moderado: Mantener un peso saludable y evitar extremos en la dieta o el ejercicio.
- Evitar Hábitos Nocivos: No fumar, limitar el consumo de alcohol y evitar el uso de drogas.
- Prevención de ETS: Mantener relaciones sexuales seguras.
- Revisiones Médicas Regulares: Diagnosticar y tratar a tiempo cualquier enfermedad o condición que pueda afectar la fertilidad.
- Programar la Maternidad: Considerar la edad óptima para concebir, idealmente entre los 20 y 30 años, aunque la media de edad para el primer embarazo ha aumentado.
Consideraciones sobre el Trasplante de Útero
El trasplante de útero es una técnica innovadora en sus inicios, con esperanzas puestas en resolver problemas reproductivos severos. Aunque aún en desarrollo, España cuenta con profesionales y la infraestructura para poder realizar esta técnica en el futuro cercano, siempre que los resultados de los casos iniciales sean positivos. La donación de útero entre familiares, como madre e hija, se asemeja a la donación de otros órganos no vitales, sin aportar información genética al embrión.
tags: #sanacion #utero #infertilidad