Introducción a la Hemorragia Obstétrica
La hemorragia postparto se define como una pérdida hemática superior a 500 ml tras un parto vaginal y superior a 1000 ml en una cesárea. Constituye una de las principales emergencias obstétricas, con una tasa de mortalidad materna por hemorragias que oscila entre el 30% y el 50%. Su diagnóstico es fundamentalmente clínico, apoyado por la ecografía.
Las hemorragias postparto son aquellas que se producen en el período puerperal, después de la expulsión del feto. Dado que una pérdida sanguínea normal durante el parto se estima en unos 500 cc, se considera hemorragia aquella pérdida que supere los 1.000 cc. Cuando la placenta se desprende, queda una zona que rezuma sangre continuamente si las contracciones uterinas no son eficaces. De hecho, la mitad de las hemorragias son producidas por una atonía uterina. Etimológicamente, el prefijo "a-" significa ausencia o negación, por lo tanto, la atonía es una ausencia de tono. Esta falta de tono impide la hemostasia mecánica que el miometrio ejerce al contraerse.
Factores de Riesgo y Presentación Clínica
Un caso clínico ejemplifica la complejidad de esta emergencia: una paciente de 33 años acude a urgencias presentando un parto en curso. Durante la gestación, se identificó como factor de riesgo la sospecha ecográfica de feto pequeño para la edad gestacional (GEG), aunque el peso al nacer fue de 3.750 g. Tras el parto, presentó hemorragia postparto atónica, que requirió tratamiento con oxitocina, prostaglandinas vaginales, methergin intravenoso y amchafibrin intravenoso.
En otro escenario clínico, una paciente ingresa por trabajo de parto. Se canaliza una vía venosa y se inicia perfusión de suero glucosado al 5%. Tras dos horas, la dilatación no progresa y la paciente, Antonia, se encuentra agotada. Comienza a presentar un sangrado importante, lo que lleva a una revisión de la cavidad uterina. A pesar de quedar aparentemente limpia, el útero se mantiene muy hipotónico. La paciente refiere sentir frío y mareos, llegando a perder el conocimiento y presentando una tensión arterial de 70/50 mmHg. Se administra Metergin y suero glucosado al 5% con 20 unidades de oxitocina, obteniendo una mejor respuesta, pero el útero continúa hipotónico y el sangrado es moderado. Se realiza masaje directo, logrando que el útero se contraiga adecuadamente y se forme un globo de seguridad. Se establece vigilancia estricta de la involución uterina y el sangrado transvaginal. La paciente permanece a dieta absoluta por prescripción facultativa. Se inserta sonda vesical de Foley nº 16 para prevenir la retención y la formación de globo vesical. Durante la reanimación, la diuresis es de 1.500 ml.
Valoración de las Necesidades Básicas según Virginia Henderson
Al ingreso en planta, se realiza una valoración de las 14 necesidades básicas de Virginia Henderson. En este caso, se observaron alteradas cinco necesidades. Tras tres días de ingreso, la paciente evoluciona favorablemente y es dada de alta. A pesar de presentar buen control de esfínteres, se le aconsejan ejercicios de Kegel diarios para recuperar el tono muscular debilitado por el parto.
Necesidades Alteradas y su Manejo
- Necesidad 1 (Respiración): Paciente no fumadora con patrón respiratorio sin alteraciones.
- Necesidad 2 (Ingesta y Eliminación): En esta necesidad se valora una correcta hidratación observando piel y mucosas. Es crucial prestar especial atención al control de la contracción uterina y al volumen de sangrado. El patrón intestinal normal se vio alterado durante los últimos días del embarazo, presentando heces duras y una eliminación intestinal cada tres días. En el momento del ingreso, la temperatura de la paciente era de 36.4º C.
- Necesidad 3 (Movilidad): Hasta su ingreso, la paciente era autónoma en las actividades de la vida diaria. Permanecerá en reposo hasta el buen control del sangrado.
- Necesidad 5 (Sueño): Patrón de sueño normal, refiere dormir 8 horas diarias por la noche.
- Necesidad 7 (Temperatura): La paciente se encuentra afebril al ingreso en planta y durante toda su estancia hospitalaria.
- Necesidad 8 (Higiene y Aseo): Se valora el aspecto de la episiotomía y se realizará su cura diaria tras el aseo personal.
- Necesidad 9 (Seguridad): Se habla con la paciente sobre sus miedos e inseguridades al ingreso en planta. Se muestra tranquila, aunque se observa preocupación por su estado.

Diagnósticos y Cuidados de Enfermería
Se identifican diagnósticos enfermeros y se proponen intervenciones basadas en las taxonomías NANDA, NOC y NIC.
Diagnósticos NANDA
- Temor relacionado con su patología.
- Ansiedad (00146): Sensación vaga e intranquilizadora de malestar o amenaza acompañada de una respuesta autónoma (el origen de la cual es con frecuencia inespecífico o desconocido para la persona), sentimiento de aprensión causado por la anticipación de un peligro.
Intervenciones NIC y Actividades
Se destacan las siguientes intervenciones y actividades:
- Manejo de la energía (0002): Controlar la ingesta nutricional para asegurar recursos energéticos. Fomentar el ejercicio y establecer objetivos comunes en términos positivos.
- Manejo intestinal: Asegurar una ingesta adecuada de líquidos y obtener un estimulante para las heces, si procede. Entrenamiento intestinal y manejo del estreñimiento/impactación.
- Control del dolor (1605): Administración de analgésicos y manejo ambiental para el confort.
- Estado nutricional: ingestión alimentaria y de líquidos.
- Aumentar el afrontamiento: Permanecer con la paciente para promover la seguridad y reducir la ansiedad.
- Potenciación de la autoestima (5400): Ayudar a la paciente a aumentar su juicio personal de su propia valía.
- Manejo del estrés: Grado de conocimiento transmitido sobre el proceso de estrés y las estrategias para reducirlo o afrontarlo.
- Apoyo emocional.
- Enseñanza: procedimiento/tratamiento y proceso de enfermedad: Corregir expectativas irreales sobre el proceso y evitar promesas tranquilizadoras vacías.
Aspectos Obstétricos y Atención al Parto
La atención hospitalaria al parto se centra en la maternidad hospitalaria, definida como el espacio donde se ofrece asistencia multidisciplinar a la mujer, al recién nacido y a la familia. Los ingresos hospitalarios por parto son un evento en el que la población es generalmente sana y culmina en un acontecimiento feliz.
La Iniciativa Parto Normal define el parto normal como un proceso fisiológico único que finaliza la gestación a término, implicando factores psicológicos y socioculturales. El parto se divide clínicamente en tres estadios: dilatación, expulsivo y alumbramiento. La Federación de Asociaciones de Matronas de España (FAME) y la Cochrane concluyen que el apoyo continuo durante el trabajo de parto conlleva beneficios como una leve reducción de su duración, un aumento de la probabilidad de parto vaginal espontáneo, una menor necesidad de analgesia farmacológica, mayor satisfacción materna y una mejor puntuación en el test de Apgar para los recién nacidos.
Valoración y Seguimiento durante el Parto
Durante la fase de dilatación, se realizan actuaciones en torno al feto, la mujer y la familia, con un papel fundamental para la pareja o acompañante. Para la elaboración de un plan de cuidados, la valoración se focaliza por sistemas, identificando complicaciones potenciales (CP) y diagnósticos de Enfermería (DdE) según la taxonomía NANDA.
Valoración durante el Embarazo y Parto
- Embarazo actual: Se registran la fecha de la última regla, la fecha probable de parto y las semanas de gestación, así como la evolución del mismo, comprobando datos analíticos y ecográficos.
- Exploración abdominal: Maniobras de Leopold para determinar la actitud, posición, presentación y situación fetal.
- Exploración vaginal (EV): Inspección de vulva, vagina y periné. Tacto vaginal para comprobar el estado de la bolsa, confirmar la presentación, la altura del punto guía respecto al plano de Hodge, y si es posible, la actitud y posición fetal. Se intenta valorar la capacidad de la pelvis mediante el tacto suave de la arcada subpúbica, las espinas ciáticas y la cara anterior del sacro.
- Registro cardiotocográfico (RCTG): Registra la frecuencia cardíaca fetal (FCF), los movimientos fetales y las contracciones uterinas. La FCF basal debe estar entre 110-160 latidos por minuto, con una variabilidad a corto plazo entre 5 y 25 latidos.
- pH de calota fetal: Se recomienda su realización si el RCTG es patológico.
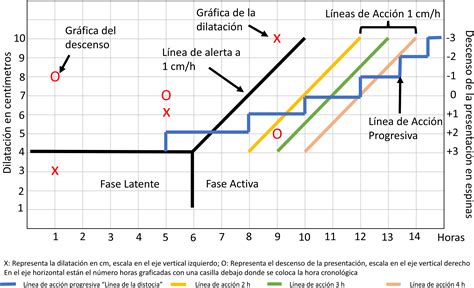
- Partograma: Se elabora en la fase activa del parto para identificar el progreso normal de la dilatación o patrones anormales de su evolución.
Complicaciones Potenciales y Tratamientos
Las complicaciones potenciales (CP) identificadas en este plan de cuidados estandarizado se detallan en la tabla 1. La matrona valora precozmente todas las posibles CP y, además, lleva a cabo intervenciones relacionadas con la prescripción del obstetra, incluyendo pruebas diagnósticas y tratamientos médicos.
Tratamientos y Técnicas Farmacológicas y No Farmacológicas
- Ranitidina: Fármaco prescrito para la prevención de broncoaspiración.
- Analgesia epidural: Método para el alivio del dolor durante el parto, recomendado con administración controlada por la mujer, y mantener hasta el alumbramiento.
- Antibióticos: Penicilina en caso de aislar estreptococos del grupo B (EGB), y Ampicilina en caso de rotura prematura de membranas (en fase activa de parto o rotura hace 18 horas).
- Amniorrexis artificial: Rotura controlada de la bolsa amniótica.
- Oxitocina: Administración para activar o regular las contracciones uterinas.
- Movilización y adopción de diferentes posiciones: Se recomienda alentar el cambio de posición durante la dilatación para favorecer la comodidad de la mujer y el descenso de la presentación.
Consideraciones Finales
El plan de cuidados estandarizado permite facilitar y optimizar la labor asistencial de la enfermera especialista y la matrona. No obstante, siempre se debe ofrecer cuidados individualizados basados en las necesidades de cada mujer, respetando sus decisiones y sin comprometer la seguridad de la madre y su hijo/a.
Trabajo de parto y nacimiento
tags: #plan #de #cuidados #de #hemorragia #obstetrica