La infección por Streptococcus agalactiae, también conocido como estreptococo grupo B (EGB), sigue siendo una causa significativa de sepsis neonatal de etiología bacteriana. Ante esta problemática, se han desarrollado y actualizado recomendaciones para su prevención, enfocándose en la identificación de gestantes portadoras y la administración de profilaxis antibiótica intraparto (PAI).
Contexto Histórico y Evolución de las Recomendaciones
En 2003, las Sociedades Españolas de Ginecología y Obstetricia, Neonatología, Enfermedades Infecciosas y Microbiología Clínica, Quimioterapia y Medicina Familiar y Comunitaria publicaron recomendaciones actualizadas para la prevención de la infección neonatal precoz por EGB. Estas recomendaciones incluían la identificación de gestantes portadoras mediante cultivo de muestra de exudado vaginorrectal entre las 35-37 semanas de gestación y la administración de PAI a todas las gestantes colonizadas.
La aplicación generalizada de la PAI ha resultado en una disminución significativa de la incidencia de la sepsis neonatal precoz por EGB en España. Posteriormente, en 2010, los Centers for Disease Control and Prevention (CDC) publicaron nuevas recomendaciones, lo que, junto con nuevos conocimientos y experiencia acumulada, motivó una nueva actualización por parte de las sociedades científicas españolas.
Nuevas Recomendaciones y Actualizaciones
Las recomendaciones actualizadas abordan diversos aspectos clave:
- Métodos microbiológicos: Se actualizan las técnicas para la identificación de portadoras de EGB y la determinación de sensibilidad a antibióticos.
- Antibióticos para PAI: Se revisan los antibióticos de primera línea (penicilina, ampicilina, cefazolina) y sus alternativas (clindamicina y vancomicina).
- EGB en orina: Se clarifica el significado de la presencia de EGB en orina, incluyendo criterios para el diagnóstico de infección urinaria y bacteriuria asintomática en embarazadas.
- Manejo en situaciones específicas: Se define el uso de PAI en casos de amenaza de parto prematuro y rotura prematura de membranas.
- Manejo del recién nacido: Se revisa la actuación ante recién nacidos de madres colonizadas por EGB.
Es importante destacar que estas recomendaciones se centran exclusivamente en la prevención de la infección neonatal precoz por EGB y no son efectivas frente a la infección neonatal tardía.
Metodología de Elaboración del Documento
Las sociedades científicas españolas implicadas (SEGO, SEN, SEIMC, SEQ y SEMFYC) designaron en junio de 2011 un grupo de trabajo multidisciplinario de profesionales expertos. Este grupo, compuesto por especialistas en obstetricia, neonatología, microbiología y salud pública, preparó y revisó el documento de recomendaciones. La redacción final fue consensuada por todos los miembros del grupo.
Para la elaboración del documento se llevó a cabo una revisión exhaustiva de la literatura científica utilizando el motor de búsqueda PubMed. Se consideraron como fuentes fundamentales las recomendaciones de los CDC, las anteriores recomendaciones españolas, el Manual de Microbiología Clínica de la Sociedad Americana de Microbiología y revisiones publicadas.
Dada la dificultad intrínseca de realizar estudios aleatorizados y controlados sobre la prevención de la infección neonatal precoz por EGB, la mayoría de los estudios se basan en la comparación de resultados antes y después de implementar estrategias de prevención. Las recomendaciones se han estratificado según su fuerza y calidad, basándose en la evidencia científica disponible y siguiendo los estándares de calidad propuestos por la Infectious Diseases Society of America (IDSA).
Justificación de la Actualización
Las primeras recomendaciones españolas para la prevención de la infección neonatal precoz por EGB se publicaron en 1998, y fueron actualizadas en 2003. La aplicación de estas recomendaciones ha supuesto un cambio significativo en la práctica clínica y ha producido un descenso considerable en la incidencia de esta infección. Sin embargo, la mayoría de los casos actuales se deben a resultados falsamente negativos de los cultivos, falta de comunicación entre laboratorios y unidades obstétricas, y fallos en el cumplimiento del protocolo de prevención.
La aparición de nueva información, incluyendo las actualizaciones de los CDC en 2010, ha llevado a las sociedades científicas a considerar oportuna una nueva revisión de las recomendaciones españolas para adaptar las estrategias de diagnóstico y prevención a los avances y conocimientos actuales.
Objetivo del Documento
El objetivo principal de este documento es actualizar la estrategia para la prevención de la infección neonatal por EGB de comienzo precoz. Se reitera que estas recomendaciones se refieren exclusivamente a la infección neonatal precoz, y otros problemas infecciosos relacionados con la embarazada y el recién nacido, incluida la infección neonatal tardía, deben ser manejados según los criterios clínicos de los profesionales implicados.
Introducción al Streptococcus agalactiae (EGB)
Características Microbiológicas
El EGB es un coco grampositivo beta-hemolítico, aunque un pequeño porcentaje de cepas pueden no producir hemólisis. Posee una cápsula de polisacárido rica en ácido siálico, que permite su clasificación en diferentes serotipos (Ia, Ib, II-IX). Este polisacárido capsular es un factor de virulencia que ayuda a evadir los mecanismos de defensa del huésped y la fagocitosis. Otro factor de virulencia importante es la producción de hemolisina.
Colonización y Reservorio
El EGB coloniza de forma asintomática el tracto gastrointestinal y la vagina de una proporción considerable de adultos sanos. La colonización puede ser transitoria, intermitente o persistente, siendo el reservorio principal el tracto gastrointestinal (recto) tanto en hombres como en mujeres. Las tasas de colonización vaginorrectal por EGB varían considerablemente, situándose en Europa entre el 6,5% y el 36%, con cifras cercanas al 20% en muchos estudios. En España, las tasas de colonización en embarazadas se han reportado entre el 12% y el 20%.
Otras Infecciones por EGB
Además de las infecciones en el recién nacido, el EGB puede ser causa de infecciones en gestantes y puérperas, y en adultos con patología subyacente (como diabetes o inmunosupresión).
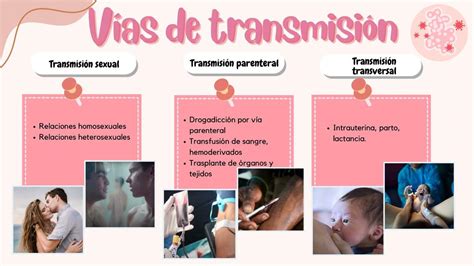
Transmisión al Recién Nacido
El recién nacido (RN) se coloniza por EGB principalmente al pasar por el canal del parto de una madre colonizada. Otras vías de transmisión incluyen la infección intrauterina tras la rotura de membranas o, menos frecuentemente, por vía ascendente con membranas íntegras. Aproximadamente el 50% de los RN de madres portadoras son colonizados, mientras que solo el 5% de los RN de madres no detectadas como portadoras lo son. Un alto grado de colonización vaginal se considera un factor de riesgo para la colonización y la infección neonatal precoz.
Dado que la colonización vaginal por EGB puede ser intermitente, los cultivos realizados antes del parto no son completamente fiables para predecir el estado de portadora en el momento del parto. Embarazadas que estuvieron colonizadas en un embarazo anterior pueden no estarlo en el actual.
Infección Neonatal Precoz por Streptococcus Grupo B
En ausencia de medidas de prevención, entre el 1% y el 2% de los RN colonizados durante el parto desarrollan una infección precoz (en los primeros 7 días de vida). Esta infección puede manifestarse como sepsis, neumonía o meningitis, presentándose en la gran mayoría de los casos durante las primeras 24 horas de vida. La mortalidad, que históricamente era del 50%, se ha reducido al 4-5% gracias a los avances en la asistencia neonatal. Sin embargo, entre el 25% y el 30% de los RN afectados sufren secuelas neurológicas importantes.
Factores de Riesgo para la Infección Neonatal Precoz
Además de la colonización materna por EGB, varios factores aumentan el riesgo de infección neonatal precoz:
- Prematuridad.
- Rotura prolongada de membranas (más de 18 horas).
- Fiebre intraparto (≥38°C).
- Bacteriuria por EGB durante el embarazo.
- Antecedente de un RN previo afectado por infección por EGB.
A pesar de estos factores de riesgo, aproximadamente el 50% de las infecciones ocurren en RN sin factores de riesgo aparentes.
EGB y Complicaciones Perinatales
El EGB también es una causa importante de infección durante el embarazo (corioamnionitis) y en el posparto (endometritis). Aunque los datos no son concluyentes, se ha señalado una asociación entre la colonización vaginal por EGB y el parto prematuro, rotura pretérmino de membranas, bajo peso al nacer y muerte intrauterina.
Infección Neonatal Tardía por EGB
La infección por EGB que ocurre después de la primera semana de vida se denomina infección neonatal tardía, y se presenta habitualmente como bacteriemia o meningitis. La fuente de contagio en estos casos no está completamente clara, pudiendo provenir de la madre colonizada o de otras fuentes (personal sanitario, familiares, etc.). Más del 50% de los RN que desarrollan infección tardía nacen de madres no colonizadas.
La estrategia de prevención basada en la PAI no es efectiva para prevenir la infección neonatal tardía, y actualmente no existe una estrategia específica para su prevención.
Incidencia de la Infección por EGB
El EGB sigue siendo una de las causas más frecuentes de infección bacteriana perinatal en España y en otros países desarrollados. La incidencia de la infección neonatal precoz por EGB en Estados Unidos antes de las medidas de prevención era de 2 a 3 casos por 1.000 RN. En Europa, la incidencia previa a 1999 variaba entre 0,2 y 4 por 1.000 RN.
Varios estudios sugieren que la incidencia real de la infección neonatal precoz por EGB podría ser 2 a 3 veces mayor que la definida por el aislamiento de EGB a partir de localizaciones estériles, debido a la ausencia de confirmación microbiológica en RN con sepsis clínica (posiblemente por antibióticos administrados a la madre o por volúmenes de sangre limitados para hemocultivos en RN).
Prevención de la Infección Neonatal Precoz por Streptococcus Grupo B
Profilaxis Antibiótica Intraparto (PAI)
La administración intravenosa de penicilina o ampicilina intraparto, durante al menos 4 horas antes del final del parto, ha demostrado ser efectiva para prevenir la transmisión vertical de EGB. La cefazolina es considerada una alternativa con excelente actividad antibacteriana, farmacocinética y farmacodinámica similares a la penicilina, alcanzando altas concentraciones intraamnióticas, y es adecuada para pacientes con hipersensibilidad moderada a beta-lactámicos.
La eficacia de otros antibióticos en caso de alergia a beta-lactámicos no ha sido probada en ensayos clínicos, y los datos sobre la efectividad de la eritromicina, clindamicina y vancomicina son limitados en cuanto a alcanzar concentraciones adecuadas en el líquido amniótico.
La pauta de administración intraparto de penicilina o ampicilina ha sido objeto de debate, pero la recomendación actual es administrar PAI durante 4 o más horas antes del parto. Se han empleado dos estrategias para seleccionar a las embarazadas candidatas a recibir PAI:
- Selección basada en factores de riesgo: Prematuridad, rotura prolongada de membranas, fiebre intraparto.
- Selección basada en la colonización por EGB: Demostrada mediante cultivo anteparto.
Estudios retrospectivos han demostrado que la estrategia de cribado prenatal universal y profilaxis antibiótica intraparto a todas las portadoras es el doble de efectiva que la estrategia basada en factores de riesgo. Por ello, los CDC adoptaron esta estrategia en 2002, confirmada en estudios recientes.

Eficacia de la PAI
Los programas de prevención basados en la PAI a madres colonizadas han reducido la incidencia de infección neonatal precoz por EGB en Estados Unidos hasta 0,34-0,37 casos por 1.000 RN en 2003-2005. En Australia, la incidencia disminuyó de 1,43 a 0,25 por 1.000 RN tras la instauración de PAI. En España, los datos indican un declive significativo, pasando de 1,3 casos por 1.000 RN en 1996-1997 a 0,36 en 2010.
Otras Medidas de Prevención
La aplicación intraparto de antisépticos vaginales, como la clorhexidina, para prevenir la transmisión vertical de EGB no ha demostrado ser útil.
Vacunas Frente a Streptococcus Grupo B
Dado que un bajo nivel de anticuerpos maternos frente al polisacárido capsular del EGB se asocia con un mayor riesgo de infección neonatal, se están investigando vacunas. El desarrollo de una vacuna efectiva frente al EGB es un objetivo importante para la prevención de la infección neonatal, buscando una reducción tanto de la infección precoz como de la tardía. Los esfuerzos de prevención deben continuar enfocados en mantener y reducir aún más la incidencia de la infección neonatal precoz.
Identificación de Portadoras de EGB en Embarazadas
Métodos de Cribado
El cribado prenatal del EGB se realiza para detectar la presencia de esta bacteria en la vagina o recto de una embarazada. Aproximadamente el 25% de las embarazadas son portadoras del EGB. El cribado es crucial para determinar el riesgo de transmisión al recién nacido durante el parto.
Las recomendaciones de los CDC de 2010 destacan la necesidad de realizar un cribado universal a las embarazadas entre las semanas 35 y 37 de gestación. Si el resultado es positivo, la embarazada recibe tratamiento antibiótico intravenoso durante el parto.
Momento Óptimo para el Cribado
El cribado prenatal del EGB se recomienda entre las semanas 35 y 37 de gestación, preferiblemente alrededor de la semana 36. Es importante realizar la prueba cerca de la fecha del parto, ya que la colonización puede ser intermitente. Si han transcurrido más de 5 semanas desde la última muestra y el parto aún no ha ocurrido, se debe repetir el cultivo para asegurar la fiabilidad.
La prueba también debe realizarse si el parto se prevé antes de las 35 semanas de gestación.
Muestras para el Análisis
La muestra para la determinación se obtiene de la vagina y del recto de la embarazada mediante un escobillón o torunda. También se puede utilizar una muestra de orina recogida en cualquier momento del embarazo para detectar cantidades significativas de EGB.
Pruebas Microbiológicas Recomendadas
La prueba recomendada para el cribado prenatal del EGB es el cultivo de la muestra de vagina y recto. Las torundas se inoculan en un medio de cultivo para favorecer el crecimiento del EGB. Una vez aislado, se realizan pruebas adicionales para su identificación.
En ciertas ocasiones, se pueden utilizar pruebas moleculares que detectan el material genético de la bacteria. Estas pruebas, aunque no tan sensibles como el cultivo, pueden emplearse en el momento del parto si no se dispone de resultados de cribado previos o en embarazadas sin factores de riesgo evidentes.
Urocultivo y Antibiograma
El urocultivo puede utilizarse para el cribado de cantidades significativas de EGB. El antibiograma no se solicita rutinariamente, pero puede ser necesario en casos de aislamiento de EGB y alergia a la penicilina para determinar la sensibilidad a otros antibióticos.
Interpretación de los Resultados
Un resultado positivo en el cribado prenatal del EGB indica que la embarazada está colonizada y debe recibir tratamiento antibiótico intravenoso durante el parto (profilaxis intraparto). Un resultado positivo en el urocultivo también requiere PAI.
Un resultado negativo indica que es poco probable que la embarazada esté colonizada en las zonas muestreadas, y no se recomienda profilaxis antibiótica. Sin embargo, dada la naturaleza intermitente de la colonización, el riesgo, aunque bajo, no se elimina por completo.
Manejo de Alergias a la Penicilina
En caso de alergia a la penicilina, se deben considerar alternativas. Si el riesgo de anafilaxia es bajo, se puede usar cefazolina. Para un alto riesgo de anafilaxia, y según el antibiograma, se puede administrar clindamicina o vancomicina. La realización de un test de alergia a la penicilina puede ser útil, ya que un porcentaje significativo de personas que refieren alergia realmente no la padecen.
Manejo del Recién Nacido
Las recomendaciones actuales contemplan varias estrategias de manejo del recién nacido, basadas en el riesgo categórico, el estado clínico y la evaluación multivariante del riesgo. Se evalúan los signos de sepsis, se realizan pruebas diagnósticas adecuadas (hemocultivo, cultivo de líquido cefalorraquídeo) y se instaura un tratamiento precoz si es necesario.
En neonatos de madres que recibieron PAI adecuada, el manejo puede ser menos intervencionista. Sin embargo, ante la sospecha de sepsis, se debe realizar una evaluación completa y considerar la administración de antibióticos empíricos.
Consideraciones Adicionales
Cualquier embarazada debe conocer su estado de portadora de EGB antes del parto y el tipo de profilaxis que recibirá. Las recomendaciones de los CDC se basan en un consenso multidisciplinario.
La infección por EGB no se considera una enfermedad de transmisión sexual (ETS), ya que la bacteria es común y puede colonizar diversas áreas del organismo sin causar problemas.
El cribado general a todas las embarazadas no es práctico, por lo que se trata selectivamente a aquellas con colonización positiva. Un tratamiento durante el embarazo no garantiza la ausencia de colonización en el momento del parto.
La enfermedad de aparición tardía por EGB no se previene con la PAI, ya que la adquisición de la bacteria ocurre en otro momento posterior al parto.
El EGB puede causar infecciones graves en adultos, especialmente en personas inmunocomprometidas o con enfermedades subyacentes, incluyendo endometritis, infecciones de heridas, sepsis y meningitis.
Resumen de la Prevención y Diagnóstico
El cribado prenatal del EGB y la administración de profilaxis antibiótica intraparto en las gestantes colonizadas son las estrategias más efectivas para prevenir la infección neonatal precoz. Aunque no existe una vacuna contra el EGB, la investigación en este campo es activa.
El diagnóstico microbiológico de EGB en gestantes es de vital importancia para la prevención de la sepsis puerperal y neonatal. La implementación de programas de tamizaje y la adherencia a las pautas de profilaxis antibiótica han demostrado ser eficaces en la reducción de la incidencia de estas infecciones graves.
1. Colonización perinatal por Streptococcus agalactiae y... Dr. Gerardo del Carmen Palacios Saucedo
tags: #identificacion #gestantes #portadoras #streptococcus #agalactiae