Introducción a la Varicela
La varicela, también conocida como chickenpox, es una enfermedad exantemática viral muy contagiosa que afecta principalmente a la población infantil. Aunque generalmente se considera una enfermedad benigna y de resolución espontánea, es crucial mantener una vigilancia constante ante la posibilidad de complicaciones, tanto cutáneas como extracutáneas. La primoinfección por el virus varicela zóster (VVZ) es fácilmente reconocible y, en la mayoría de los casos, no presenta grandes complicaciones. Sin embargo, en ciertas circunstancias, puede derivar en cuadros graves como fascitis necrotizante y shock tóxico, que requieren atención médica inmediata para evitar desenlaces fatales.
La varicela representa una de las enfermedades más comunes y contagiosas, llegando a afectar hasta el noventa por ciento de la población en algún momento de su vida. La mayor prevalencia se observa en niños de 2 a 15 años, periodos en los que el contagio es más probable debido a sus patrones de comportamiento. La transmisión del virus se produce por vía aérea y por contacto directo.
Es importante destacar que el 90-98% de la población adulta posee inmunidad residual contra esta enfermedad infecto-contagiosa de etiología vírica. A pesar de su carácter generalmente leve en niños sanos, la varicela puede manifestarse de forma atípica y grave en pacientes inmunosuprimidos, representando una amenaza para la vida, especialmente cuando cursa con compromiso visceral.

Agente Causal y Transmisión
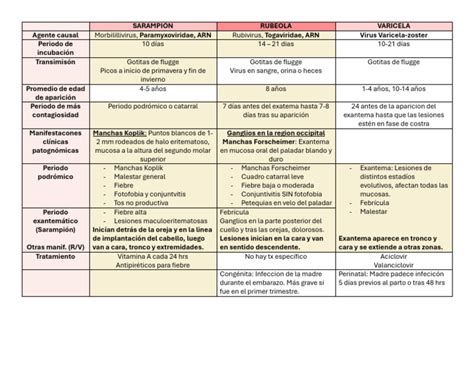
El agente causal de la varicela es el virus de la varicela zóster (VVZ). Tras la primoinfección (varicela), el virus permanece latente en los ganglios sensitivos de la raíz dorsal. Desde esta ubicación, puede reactivarse en la edad adulta, manifestándose como herpes zóster. La transmisión del virus se realiza predominantemente por vía aerógena, aunque el contacto directo y la transmisión diaplacentaria también son posibles.
La enfermedad es endémica y cursa en ciclos epidémicos irregulares, con mayor frecuencia a principios de invierno y primavera. El diagnóstico de la infección por VVZ es fundamentalmente clínico, y rara vez requiere confirmación de laboratorio. La evolución es, por lo general, benigna, aunque en algunos casos, especialmente en edades avanzadas, pueden presentarse formas graves y complicaciones.
Manifestaciones Clínicas de la Varicela
El ciclo patogénico de la varicela se divide en tres períodos clínicos evolutivos: incubación, prodrómico y exantemático.
Período de Incubación
Este período, que dura entre 14 y 21 días (con una media de 14 a 16 días), es consecuencia de la replicación viral linfática y orgánica. Suele pasar desapercibido, ya que es asintomático o se acompaña de sintomatología catarral leve.
Período Prodrómico
De corta duración (1 a 2 días), este período se manifiesta por malestar general, anorexia y elevación térmica. En ocasiones, simultáneamente, puede aparecer un exantema escarlatiniforme o ya las lesiones típicas de la varicela.
Período Exantemático o de Estado
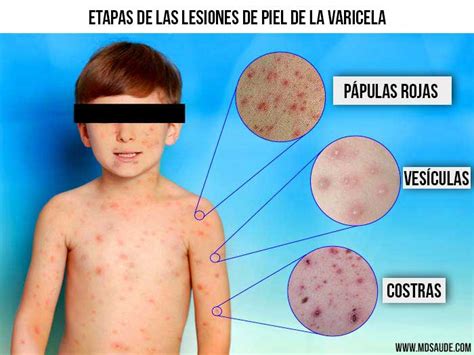
En esta fase, las lesiones dérmicas características de la varicela suelen facilitar el diagnóstico. La erupción cutánea se desarrolla en brotes sucesivos, evolucionando desde eritema a vesículas, pústulas y finalmente costras, hasta su resolución espontánea. Las vesículas son de pocos milímetros de diámetro, seudoumbilicadas, con contenido líquido claro, rodeadas de un halo eritematoso y son muy pruriginosas. Posteriormente, el contenido se vuelve purulento, formando pústulas que se rompen y dan lugar a costras hemorrágicas. Al desprenderse, dejan lesiones residuales hiperpigmentadas, que suelen ser pasajeras, o pueden potenciar la formación de cicatrices persistentes.
Una característica distintiva es la rápida evolución de las lesiones a través de sus distintas fases (entre 12 y 48 horas) y su coexistencia simultánea en todos los estadios evolutivos. El exantema puede aparecer en cualquier zona de la piel o mucosas, pero su localización es predominantemente centrípeta (tronco, cara, cuero cabelludo), siendo escasas en palmas de manos y plantas de pies. Las mucosas bucal, del paladar, faringe, conjuntival y genital también pueden verse afectadas, acompañándose de enantema.
La intensa prurito asociada a la afectación dérmica induce al rascado, lo que puede llevar a piodermitis locales por sobreinfección y, consecuentemente, aumentar la posibilidad de cicatrices.
Simultáneamente al cuadro eruptivo, el estado general del paciente se ve afectado, presentando fiebre elevada (superior a 38-39 °C), malestar general, postración y mialgias. Los niños suelen rechazar el alimento y, en ocasiones, asocian sintomatología gastrointestinal inespecífica.
El período potencial de contagiosidad abarca aproximadamente 8 días, desde la mitad del período prodrómico hasta la desecación de las costras.
Evolución Clínica y Complicaciones de la Varicela
Aunque la evolución natural de la varicela suele ser hacia la curación sin secuelas, la viremia que acompaña a la infección puede afectar a la mayoría de los sistemas orgánicos, dando lugar a complicaciones.
Complicaciones Cutáneas
La complicación cutánea más frecuente es la sobreinfección bacteriana de las lesiones, que incrementa el riesgo de cicatrices.
Complicaciones Extracutáneas
Las complicaciones extracutáneas incluyen:
- Neumonía: Es la complicación más frecuente de la varicela, especialmente en adultos y en pacientes inmunosuprimidos. Puede aparecer durante el período agudo de la varicela o como una sobreinfección bacteriana posterior, confiriéndole una gravedad especial.
- Afecciones Neurológicas: Como la cerebelitis (inflamación del cerebelo), meningitis (inflamación de las meninges) o encefalitis (inflamación del cerebro).
- Otras Complicaciones: Pericarditis, artritis, nefritis, y en casos raros, fascitis necrotizante y síndrome de shock tóxico.
En pacientes con inmunodeficiencias o enfermedades concomitantes, pueden observarse exantemas atípicos, como varicela confluente, varicela hemorrágica o gangrenosa (necrótica).
Descubra conocimientos y formas de prevenir la varicela | Dibujos animados de ciencia para niños
Varicela en Poblaciones de Riesgo
Varicela y Embarazo
La infección por VVZ durante el embarazo puede ser grave, tanto para la madre como para el feto. La gravedad y el tipo de afectación fetal dependen del momento de la gestación en que ocurre la infección.
Embriopatía Varicelosa
Si la infección ocurre antes de las 20 semanas de gestación, existe un riesgo del 2% de afectación fetal. Puede cursar con muerte fetal y/o graves alteraciones, incluyendo lesiones cutáneas, cardiopatías, anomalías oculares (cataratas, microftalmía), genitourinarias (hidronefrosis), neurológicas (microcefalia, atrofia cortical), gastrointestinales (hipoplasia de colon) y esqueléticas (hipoplasia de extremidades).
Varicela Fetal Asintomática
Ocurre entre las semanas 20 y el parto. El riesgo de afectación fetal es bajo (0.5-6%), y generalmente no presenta secuelas.
Varicela Congénita Neonatal
Resulta de la infección contraída entre 21 días antes del parto y 5 días después. Se distinguen dos formas:
- Varicela neonatal precoz: Cuadro leve con lesiones cutáneas características que aparecen alrededor del mes de vida.
- Varicela neonatal tardía: Cuadro grave con afectación visceral (pulmonar, cerebral, hepática), intensas lesiones cutáneas y hemorragias, que aparecen entre los 5 y 16 días de vida. La mortalidad en esta forma es del 30%.
La varicela neonatal adquirida por contagio posnatal suele ser leve y de aparición más tardía.
Varicela en Pacientes Inmunosuprimidos
La infección por VVZ en pacientes inmunosuprimidos (debido a enfermedad de base o tratamiento farmacológico) es una entidad que puede amenazar la vida, especialmente cuando se presenta con compromiso visceral. En estos pacientes, la varicela puede manifestarse de forma progresiva y grave, asociada a alta morbimortalidad.
Los pacientes en tratamiento con corticosteroides presentan un riesgo significativamente mayor de desarrollar varicela grave o fatal. La diseminación visceral puede afectar pulmón, hígado, sistema nervioso y páncreas, además de producir alteraciones hematológicas como trombocitopenia y coagulación intravascular diseminada (CID).
La hepatitis por varicela es una complicación poco frecuente pero grave en inmunosuprimidos, con una evolución tórpida que puede progresar a falla hepática fulminante. Los síntomas gastrointestinales, como dolor abdominal y lumbar, pueden preceder a las manifestaciones viscerales y cutáneas en estos pacientes.
Ante la sospecha de varicela visceral en un paciente inmunosuprimido, es fundamental un alto índice de sospecha para un diagnóstico y manejo oportunos. La detección del ADN del VVZ mediante PCR en suero puede ser útil para confirmar la viremia.
Diagnóstico de la Varicela
El diagnóstico de la varicela es principalmente clínico, basado en la aparición característica de las lesiones cutáneas y la sintomatología asociada. En las fases previas a la erupción, pueden observarse alteraciones hematológicas como leucopenia y trombocitopenia, seguidas de leucocitosis moderada y linfocitosis absoluta.
Microbiológicamente, el virus puede aislarse de las vesículas en los primeros 3-4 días de la erupción. La técnica de frotis de Tzanck puede revelar células gigantes multinucleadas con inclusiones intranucleares, sugestivas de infección por herpesvirus.
Manejo y Tratamiento
El tratamiento de la varicela en pacientes inmunocompetentes generalmente es sintomático, enfocado en aliviar el prurito y prevenir sobreinfecciones. Los cuidados del paciente son una parte fundamental del tratamiento.
En pacientes con alto riesgo de complicaciones o formas graves, se puede considerar el uso de antivirales como el aciclovir. En casos de exposición a VVZ en pacientes de riesgo, la administración de inmunoglobulina hiperinmune anti-varicela-zóster en las primeras 72 horas puede prevenir o modificar el curso de la enfermedad.
En el caso de complicaciones como neumonía o encefalitis, el manejo será específico para cada complicación, pudiendo requerir hospitalización y cuidados intensivos.
tags: #historia #clinica #pediatrica #ejemplo #varicela