El embarazo es una etapa maravillosa, llena de ilusión y la anticipación de la llegada de un nuevo miembro a la familia. Sin embargo, también es un periodo en el que el cuerpo de la mujer está sometido a cambios morfoestructurales, metabólicos y psicológicos que pueden derivar en diversas molestias y condiciones de salud, entre ellas el dolor lumbar y la diabetes gestacional.

El Dolor Lumbar y Pélvico Durante el Embarazo
La imagen de una mujer embarazada con las manos en la parte baja de la espalda es muy familiar, y es que pocas son las mujeres que en ese estado no padecen dolores en la zona lumbar. El dolor lumbar (DL), generalmente definido como el dolor entre la duodécima costilla y el pliegue glúteo, con y sin irradiación hacia las piernas, es muy frecuente en las mujeres embarazadas.
Prevalencia e Impacto del Dolor Lumbar en Gestantes
La prevalencia global del DL en el embarazo varía del 13,2% al 80%, aumentando conforme avanza la gestación. Se informa una prevalencia del 85,5% en el tercer trimestre del embarazo. Según un estudio realizado por la Red Española de Investigadores en Dolencias de Espalda (REIDE), el 71% de las mujeres padece dolor lumbar durante el embarazo, el 65% dolor pélvico y el 46% dolor ciático.
No solo la prevalencia es alta durante el embarazo, sino que es uno de los problemas músculoesqueléticos más frecuentes en el posparto, habiéndose reportado una prevalencia del DL en el posparto del 56,67% cuando el parto ha sido por cesárea, y del 33,33% por vía vaginal. El DL posparto, que suele ser de menor intensidad que el dolor presente durante el embarazo, es un problema de salud importante entre las mujeres 14 meses después del parto y afecta negativamente a su salud. Estas cifras tan altas de prevalencia y las tasas de recaída, que son también altas en los embarazos posteriores, subrayan la importancia de desarrollar tratamientos eficaces para esta afección.
El dolor lumbar puede tener un impacto negativo para realizar las actividades cotidianas como caminar, trabajar, dormir, y en el estado de ánimo, reduciendo consecuentemente la calidad de vida. Existe cierta evidencia de detrimento socioeconómico, principalmente por absentismo laboral. Más de la mitad de las mujeres embarazadas están de baja por enfermedad durante el embarazo y la causa más frecuente es el dolor lumbopélvico. Sin embargo, un estudio concluyó que trabajar durante el embarazo y los días trabajados por semana no se relacionaron con experimentar DL. Las mujeres que trabajaban más de 8 horas por día, así como las que levantaban objetos pesados de forma regular, tenían más probabilidades de experimentar DL relacionado con el embarazo.
Causas y Factores de Riesgo del Dolor Lumbar Gestacional
La etiología del DL en el embarazo aún no está clara, pero se percibe como multifactorial.
Factores Mecánicos
- El aumento de peso que se produce implica que la columna debe soportar más carga.
- Desplazamiento hacia adelante del centro de gravedad debido al desarrollo del feto.
- Aumento de la lordosis lumbar para equilibrar el peso creciente anterior del útero, provocando un incremento de la presión en la zona lumbar.
- La relajación de los músculos abdominales, necesaria para permitir el crecimiento del útero, si los abdominales eran poco potentes previamente, puede aparecer muy precozmente. Esta relajación hace que la embarazada se arquee hacia atrás y use excesivamente la musculatura de la espalda para mantener su equilibrio.
- La falta de potencia de los glúteos también contribuye.
Factores Hormonales
- La acción hormonal, sinérgica entre estrógenos, progesterona y relaxina, provoca el reblandecimiento de cartílagos y ligamentos, especialmente de la cintura pélvica. Los cambios hormonales pueden conducir a un control neuromuscular ineficiente y a la relajación de los ligamentos.
Otros Factores
- Un aumento del contenido total de agua corporal, particularmente a nivel del tejido conectivo de la columna vertebral y pelvis, aumenta la laxitud de estas articulaciones.
- El DL nocturno puede deberse a la congestión venosa de la pelvis, ya que el útero en crecimiento presiona la vena cava, combinado con la retención de líquidos.
- Antecedentes del DL antes del embarazo.
- El sedentarismo y el guardar reposo son en sí mismos factores de riesgo para que aparezca dolor de espalda y este dure más, provocando una pérdida de fuerza y masa muscular.
- Aspectos psicológicos como la ansiedad o depresión.
- Baja satisfacción laboral.
Manifestación y Curso del Dolor Lumbar en el Embarazo
En cuanto a la intensidad del dolor, es leve a moderado en el 50% de los casos y severo en el 25% de las mujeres embarazadas, aumentando según avanza el embarazo. La máxima intensidad del DL se observa entre las semanas 24 y 36 y es mayor por la noche. Su aparición ocurre más frecuentemente alrededor de la semana 18 de embarazo, o entre las semanas 20 a 28 de gestación. Los síntomas, generalmente, desaparecen gradualmente después del parto, pero en algunas mujeres pueden persistir. La existencia del DL antes del embarazo predice su aparición e intensidad durante el mismo. Si la gestante tiene DL durante el primer trimestre, existe gran probabilidad de que aparezca en el tercer trimestre.
Abordaje Terapéutico del Dolor Lumbar y Pélvico en Embarazadas
Se estima que, a pesar de la alta prevalencia del DL, más del 50% de las mujeres reciben poca o ninguna intervención de los profesionales sanitarios y, con frecuencia, se considera un fenómeno normal de la gestación. Esta consideración errónea puede contribuir a la inactividad física durante el embarazo y provocar una mayor incidencia de trastornos hipertensivos gestacionales, preeclampsia y cesáreas. Un aumento excesivo de peso gestacional provocado por la inactividad física se asocia con un mayor riesgo de complicaciones maternas y fetales, incluidos el parto prematuro y la diabetes mellitus gestacional.
Estrategias No Farmacológicas y Activas
Investigaciones recientes reconfiguran la visión tradicional sobre el dolor lumbar y pélvico en el embarazo, al mostrar que no se trata de un mal necesario, sino de un síntoma que puede abordarse de manera efectiva con estrategias activas y educativas. La combinación de ejercicio físico y educación basada en neurociencia resulta el tratamiento más eficaz para disminuir tanto el dolor como la discapacidad, superando a la educación sola.
El ejercicio terapéutico se recomienda habitualmente para el dolor lumbar al fortalecer la musculatura, mejorar el control motor y activar mecanismos biológicos que contribuyen al alivio. La educación sobre cómo opera el sistema nervioso y, en particular, las diferencias entre dolor y daño real, resulta decisiva. La pedagogía desde la neurociencia del dolor explica que el síntoma puede responder más a mecanismos de alarma exacerbados por el estrés o creencias negativas que a daños orgánicos graves. Un estudio publicado en la revista científica especializada Pain Medicine sugiere que añadir educación en neurociencia del dolor a la preparación prenatal ayuda a disminuir de forma significativa tanto la percepción dolorosa como el miedo al movimiento. Entender que el cuerpo es resistente y que el movimiento progresivo y adaptado es seguro, refuerza la confianza y favorece una participación activa en la recuperación.
La perspectiva actual invita a abandonar creencias arraigadas como la recomendación de reposo prolongado o la explicación exclusiva del dolor a partir de sobrecargas biomecánicas. El reposo ha demostrado ser ineficaz y contraproducente en el DL, y se asocia a una mayor duración del episodio y riesgo de recurrencia. La mejor recomendación es mantener el mayor grado de actividad física que el DL permita. En caso de que sea necesario guardar reposo en cama, este debe ser lo más breve posible y durar menos de 2 días, ya que se estima que cada día de reposo en cama conlleva una pérdida del 2% de la potencia muscular.
Ejercicios para Embarazadas - Cómo aliviar dolor de espalda | Mundo Mom
Limitaciones del Tratamiento Farmacológico
En lo que concierne al tratamiento farmacológico, los AINE deben evitarse durante toda la gestación por sus efectos perjudiciales sobre el feto, y por estar asociados con una mayor duración del trabajo de parto. El paracetamol es el analgésico más utilizado en el embarazo, aunque se recomienda administrarlo con precaución, en la menor dosis efectiva y por el menor tiempo posible, ya que estudios observacionales han informado que la exposición prenatal al paracetamol se asoció con un mayor número de síntomas del espectro autista en varones y mostró efectos adversos en resultados relacionados con la atención para ambos sexos. También se han reportado varias asociaciones entre la aparición de trastornos neurológicos (TDAH, disminución del coeficiente intelectual y retrasos en el habla/lenguaje) y la administración de paracetamol durante el embarazo.
Intervenciones No Farmacológicas con Evidencia Limitada
Las intervenciones no farmacológicas que se han utilizado para ayudar a controlar el DL son numerosas, incluyendo terapias manuales (manipulación de la columna vertebral, craneosacral, neuroemocional), fisioterapia, acupuntura, osteopatía, auriculoterapia, terapia de relajación muscular progresiva, kinesiotaping, bloqueos neuroaxiales, quiropraxia, almohadas especiales, descanso frecuente, compresas frías y calientes, cinturones pélvicos, masajes, estimulación nerviosa eléctrica transcutánea (TENS), aromaterapia, relajación, hierbas y reiki, pero la evidencia de su eficacia es muy limitada.
Ejercicios Recomendados para Aliviar el Dolor Lumbar en el Embarazo
Las principales guías de actividad física y ejercicio durante el embarazo recomiendan que todas las mujeres embarazadas sin contraindicaciones médicas u obstétricas se mantengan activas físicamente durante la gestación. Las gestantes sedentarias tienen un 30% más de posibilidades de tener mayor intensidad de DL en comparación con las activas. Es fundamental que el nivel de actividad para cada gestante dependa principalmente de la cantidad de ejercicio que realizaba antes de quedar embarazada, y esto debe definirse siempre de la mano del ginecólogo de cabecera.
Tipos de Ejercicios Eficaces
Diversos estudios han reportado una disminución de la intensidad del DL durante el embarazo utilizando una gran variedad de intervenciones de ejercicio físico, como:
- Ejercicios de estabilización lumbar: han demostrado disminuir la intensidad del DL y mejorar el equilibrio y la actividad de los músculos del tronco. La realización de ejercicios con balón de estabilidad también es útil.
- Yoga suave para embarazadas: siempre beneficioso, con la guía de personal cualificado.
- Programas de ejercicio estructurado: incluyendo flexibilidad, equilibrio, fortalecimiento muscular (especialmente espinales), aeróbicos y resistencia. Un programa con al menos 30 minutos de caminatas diarias a paso ligero ha demostrado ser beneficioso.
- Método Pilates y ejercicios en el medio acuático.
- Estiramientos posturales.
Ejercicios Específicos para el Dolor Lumbar
Estos son algunos de los ejercicios que puede realizar una mujer embarazada para paliar el dolor lumbar durante la gestación, especialmente en las últimas semanas de embarazo:
- Sentada: Con las piernas cruzadas o estiradas abiertas, inspire y al espirar, gire el tronco hacia la derecha desde la cintura, anclando la pelvis en el suelo durante la ejecución del movimiento.
- Desde cuadrupedia: Flexione los codos llevándolos hacia fuera y baje el pecho hasta el suelo.
- Tumbada boca arriba: Con las rodillas flexionadas y los pies apoyados, separe vértebra a vértebra de la colchoneta y vaya levantando la espalda hasta apoyarse con los hombros.
- Tumbada boca arriba: Con las rodillas flexionadas y los pies apoyados, coja aire y, al expulsarlo, deje caer una rodilla hacia el lado homolateral de una manera suave y controlada, sintiendo cómo se estira todo el lateral. De manera adicional y voluntaria, puede extender esa rodilla que ahora está más cercana al suelo.
Si estos ejercicios son complementados con terapia manual, consejos posturales, reeducación de la postura y el control motor, el tratamiento puede ser un éxito en la mayor parte de los casos.
Consejos Posturales y de Actividad Diaria
- Ponte de pie recta: Trate de mantener hacia adentro el trasero e intente que sus hombros se sitúen paralelos a sus orejas.
- Postura sentada: Si está sentada todo el día, asegúrese siempre de estar erguida. Apoyar los pies sobre un taburete o banqueta puede ayudar a prevenir el dolor lumbar, al igual que utilizar una pequeña almohada (un apoyo lumbar) detrás de la parte baja de la espalda.
- Pausas frecuentes: Haga pausas frecuentes cuando esté sentada. Levántese y camine un poco a intervalos de una hora aproximadamente. Es igualmente importante que evite estar de pie durante mucho tiempo.
- Descanso para estar de pie: Si tiene que estar de pie todo el día, trate de hacer una pausa al mediodía y descanse echada de costado, mientras sostiene con almohadas la pierna superior y el abdomen.
- Movimientos en pie: Apóyese alternativamente en puntas y talones cada media hora durante unos 5 minutos para activar la circulación de las piernas y mejorar el dolor de espalda.
- Calzado: Use calzado cómodo y evite los tacones altos.
- Levantamiento de objetos: Flexione las rodillas al levantar algo, en lugar de doblar la espalda por la cintura con las piernas rectas. Es mejor dejar que alguna otra persona levante los objetos pesados.
- Transporte de peso: Divida el peso de los artículos que transporta.
- Descanso nocturno: Para conseguir un buen descanso, trate de dormir de costado con una o con las dos rodillas dobladas y una almohada entre las piernas.
- Manejo del dolor: Preste atención a su cuerpo, tome las cosas con calma, aprenda técnicas de relajación y pruebe a aplicar calor o frío (bañera con agua tibia, botella de agua caliente). Los masajes (digitopuntura o acupuntura) también pueden proporcionar alivio.
Otros Beneficios del Ejercicio Durante el Embarazo
Realizar ejercicios durante la gestación ofrece beneficios adicionales:
- Reducción de dolor lumbar: Los ejercicios adecuados para este son aquellos que fortalezcan los músculos de espalda, glúteos y muslos.
- Evita la incontinencia: Con el incremento de hormonas, se debilita el suelo pélvico. Los ejercicios de Kegel pueden fortalecer estos músculos evitando en muchos casos su aparición.
- Evita varices y calambres: Una caminata de 30 minutos al día puede mejorar la capacidad del corazón y el bombeo de sangre, lo que favorece la circulación y previene várices y calambres.
- Control de la respiración: Tener un mayor control en la respiración puede ser de gran ayuda a la hora de entrar en trabajo de parto.
- Reduce las posibilidades de una cesárea.

Diabetes Gestacional
Para hablar de la diabetes gestacional, primero hemos de contextualizar lo que es la propia diabetes, una enfermedad relacionada con los niveles de glucosa (azúcar) en sangre. Esta es la principal fuente de energía en el cuerpo humano. Normalmente, la insulina, una hormona que produce el páncreas, es la encargada de que esta glucosa entre en las células para producir dicha energía. La diabetes aparece cuando el cuerpo no produce suficiente insulina, no la produce o no la usa correctamente.
¿Qué es la Diabetes Gestacional?
Se trata de la diabetes que se da por primera vez en algunas mujeres durante el embarazo, ya que en este periodo el cuerpo está sometido a alteraciones muy drásticas. Los investigadores siguen sin conocer el motivo por el cual algunas mujeres desarrollan diabetes gestacional y otras no. Por lo general, diversas hormonas trabajan para mantener las cantidades de glucosa sanguínea bajo control.
Síntomas, Diagnóstico y Prevalencia
Es muy difícil localizar los síntomas, ya que a menudo suelen achacarse al propio embarazo. Lo primero que nota una paciente con diabetes es la sed, debido a que el azúcar se pierde por la orina y el cuerpo intenta producir mucha para salvaguardarse. Otros síntomas incluyen visión borrosa, fatiga, necesidad de beber mucha agua, aumento de la micción, pérdida de peso a pesar de una correcta alimentación e infecciones urinarias y vaginales.
En España, la prevalencia de la Diabetes Gestacional oscila entre el 7,6 y el 10,6%. Para su diagnóstico, lo fundamental es ser consciente de los factores de riesgo. Si se cumple alguno de estos, se debe acudir al médico y que este verifique las sospechas. El test de O’Sullivan es la prueba que confirma si existe diabetes gestacional, realizándose entre las semanas 24 y 28 del embarazo.
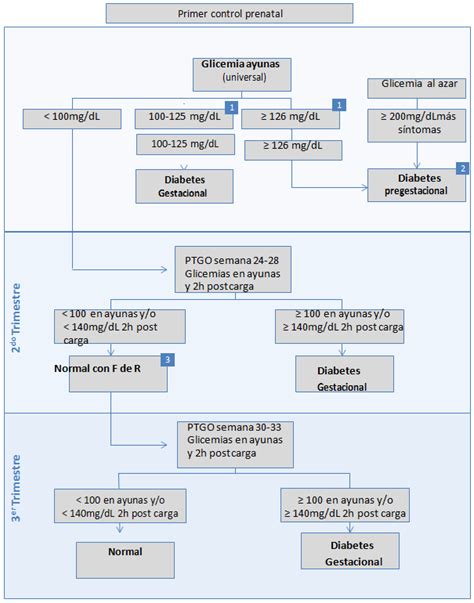
Manejo y Riesgos Asociados a la Diabetes Gestacional
Toda complicación en un embarazo es motivo de alarma. Sin embargo, en el caso de la diabetes gestacional, se puede mantener la tranquilidad. Durante la gestación, el simple factor de mantener unos hábitos de vida saludables ya es una fuerte contramedida. Esto incluye una alimentación equilibrada, hacer ejercicio y el mismo control de las cantidades de glucosa en sangre.
La dieta es clave; comer en las horas indicadas y una dieta balanceada, según un nutricionista, contrarresta los picos de glucosa alta en la sangre. El ejercicio es imprescindible; mantenerse activo y saludable ayuda a conservar la glucosa en niveles recomendados. Además, el seguimiento es vital; quien padece diabetes gestacional debe medir su adecuado nivel de glucosa en la sangre y acudir a controles médicos en las fechas indicadas para cuidar la salud de la mujer y su bebé.
Si se tiene diabetes gestacional durante el embarazo, por lo general, los niveles de glucosa sanguínea vuelven a sus valores normales poco después del parto. Sin embargo, sí que aumenta el riesgo de desarrollar una diabetes tipo 2 en el futuro.
tags: #diabetes #gestacional #dolor #lumbar