La infertilidad es una condición que afecta tanto a hombres como a mujeres, pudiendo tener orígenes físicos, genéticos, hormonales o ambientales. Según la Organización Mundial de la Salud (OMS), entre el 30% y el 50% de los casos de infertilidad masculina se deben a una calidad del semen que no cumple con los estándares establecidos. Es fundamental comprender las diferencias entre diversos trastornos reproductivos, como la aspermia y la azoospermia, para un diagnóstico y tratamiento adecuados.
Azoospermia: Ausencia Total de Espermatozoides
La azoospermia se define como la ausencia total de espermatozoides en el eyaculado. Esta condición representa aproximadamente entre el 3% y el 10% de los casos de esterilidad masculina. Al no haber espermatozoides en el semen, el embarazo natural no es posible, y los varones con azoospermia deben recurrir a técnicas de reproducción asistida.
Es importante destacar que la azoospermia, en sí misma, no presenta manifestaciones clínicas evidentes en el hombre. El diagnóstico se realiza únicamente a través de un seminograma, una prueba que analiza la muestra de eyaculado para evaluar la concentración, morfología y movilidad de los espermatozoides.
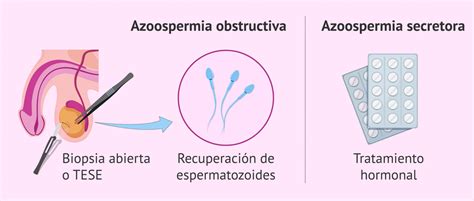
Diagnóstico de la Azoospermia
El diagnóstico de la azoospermia se basa principalmente en el espermiograma, que consiste en la recogida de una muestra de eyaculado tras masturbación, con un periodo de abstinencia de 3 a 5 días. La muestra se examina en laboratorio para determinar diversos parámetros seminales.
Los resultados del seminograma se comparan con los valores de referencia de la OMS. Según estos criterios, se pueden identificar diferentes condiciones:
- Azoospermia: Cero espermatozoides en el eyaculado.
- Criptozoospermia: Menos de 100.000 espermatozoides/ml de eyaculado.
- Oligospermia: Menos de 15 millones/ml de eyaculado.
- Normozoospermia: Ningún parámetro seminal alterado; la muestra se considera dentro de la normalidad.
Además del seminograma, otras pruebas diagnósticas pueden ser útiles para la azoospermia, como la determinación de los niveles de la hormona FSH (hormona folículo estimulante), producida por el cerebro y responsable de la espermatogénesis. Niveles altos de FSH pueden indicar una disminución o ausencia de células madre de espermatozoides. El análisis de la concentración de testosterona y fructosa también contribuye a un diagnóstico más preciso.
Causas de la Azoospermia
La ausencia de espermatozoides en el eyaculado puede deberse a dos motivos principales:
Azoospermia Secretora o No Obstructiva
En este tipo de azoospermia, los testículos no son capaces de producir espermatozoides. Constituye aproximadamente el 70% de los casos de azoospermia y puede ser congénita o adquirida. Sus causas más comunes incluyen:
- Anomalías en el descenso de los testículos (criptorquidia).
- Exposición a sustancias tóxicas (fármacos, radioterapia, quimioterapia).
- Factores genéticos (alteraciones en genes relacionados con la espermatogénesis, como en el síndrome de Klinefelter).
- Alteraciones hormonales (hipogonadismo hipogonadotropo).
- Problemas testiculares (paperas, traumatismos, inflamaciones, varicocele severo).
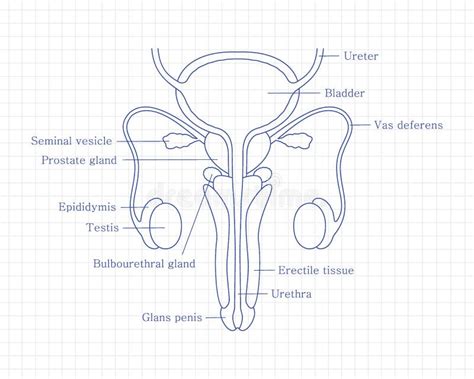
Azoospermia Obstructiva
En la azoospermia obstructiva, se producen espermatozoides, pero no pueden ser expulsados en el eyaculado debido a una obstrucción en los conductos que los transportan desde los testículos hasta la uretra. Las causas más habituales son:
- Ausencia de conductos deferentes (congénita o por cirugía).
- Inflamaciones o traumatismos en el testículo, epidídimo, conducto deferente o próstata.
- Infecciones (incluyendo infecciones de transmisión sexual).
- Complicaciones o secuelas de cirugías.
- Obstrucción de los conductos eyaculadores o de la uretra.
Para determinar el tipo de azoospermia, a menudo se recurre a una biopsia testicular. Un análisis hormonal también puede ser indicativo, aunque la biopsia es más fiable para confirmar la presencia de espermatozoides disponibles para tratamientos de reproducción asistida.
Azoospermia y Varicocele
La relación entre azoospermia y varicocele (dilatación de las venas del cordón espermático) es frecuente. Un varicocele severo puede afectar negativamente la espermatogénesis y aumentar el riesgo de azoospermia. En pacientes con azoospermia secretora y varicocele, la corrección quirúrgica del varicocele ha mostrado una recuperación del tejido testicular y de la movilidad espermática en un porcentaje significativo de casos.
Azoospermia por Vasectomía
La vasectomía es un método de esterilización masculina que induce intencionalmente una azoospermia obstructiva mediante el corte de los conductos deferentes. Esto impide el paso de espermatozoides del testículo a la uretra. Los espermatozoides se almacenan en el epidídimo y son reabsorbidos por el organismo.
Aspermia: Ausencia de Eyaculación
La aspermia se refiere a la ausencia de eyaculación. A diferencia de la azoospermia, donde hay eyaculación pero sin espermatozoides, en la aspermia no se produce la expulsión de semen. Las causas de la aspermia pueden ser diversas:
- Eyaculación retrógrada: El semen fluye hacia la vejiga en lugar de ser expulsado hacia el exterior.
- Obstrucción o problemas en los conductos: Quistes o infecciones graves pueden inflamar y obstruir los conductos seminales.
- Causas psicológicas: Algunos hombres experimentan eyaculación retardada, un retraso significativo en el tiempo necesario para eyacular.
- Enfermedades genéticas: Como el síndrome de Klinefelter.
A pesar de afectar negativamente la fertilidad, la aspermia no siempre impide el embarazo. En algunos casos, el semen puede contener espermatozoides de buena calidad. Una opción de tratamiento es la extracción de esperma directamente de los testículos mediante punción testicular.

Tratamientos para la Infertilidad Masculina
El tratamiento de la infertilidad masculina se enfoca en la causa subyacente. Si bien algunos casos pueden tener causas idiopáticas (sin causa conocida), la medicina moderna ofrece diversas opciones:
Tratamientos Médicos y Quirúrgicos
- Tratamiento etiológico: Abordar la causa específica, como el tratamiento de infecciones o desequilibrios hormonales (hipogonadismo hipogonadotropo).
- Cirugía: En casos de azoospermia obstructiva, se pueden realizar procedimientos microquirúrgicos para reparar o recanalizar los conductos seminales (vasovasostomía, epididimovasostomía). La cirugía también puede corregir el varicocele.
- Obtención de espermatozoides: Para pacientes con azoospermia, se pueden emplear técnicas como la biopsia testicular (TESE, Micro-TESE) o la punción-aspiración de espermatozoides (TESA) para extraer espermatozoides directamente de los testículos o del epidídimo (PESA, MESA).
Técnicas de Reproducción Asistida
Cuando los tratamientos médicos o quirúrgicos no son suficientes, o en casos de azoospermia secretora, las técnicas de reproducción asistida son fundamentales:
- Fecundación In Vitro (FIV): Especialmente la ICSI (Inyección Intracitoplasmática de Espermatozoides), donde un único espermatozoide se inyecta directamente en el óvulo. Esta técnica es crucial cuando los espermatozoides son escasos, de baja calidad o se han obtenido mediante biopsia y son inmaduros.
- Inseminación Artificial (IA): Indicada en casos de problemas leves de movilidad espermática, donde los espermatozoides son insuficientes para la fertilización natural pero aptos para IA. No es una opción en casos de azoospermia.
En casos de azoospermia secretora severa, donde la producción de espermatozoides es nula o irrecuperable, la donación de semen puede ser la única vía para lograr el embarazo.
Ejemplo de un proceso ICSI
Factores que Afectan la Fertilidad Masculina
Diversos factores pueden comprometer la fertilidad masculina:
Estilo de Vida y Factores Ambientales
- Malos hábitos: Sedentarismo, tabaquismo, consumo excesivo de alcohol y uso de drogas (incluyendo esteroides anabólicos) pueden afectar negativamente la producción y calidad del esperma.
- Exposición a tóxicos: Sustancias químicas industriales, metales pesados, pesticidas y ciertos medicamentos pueden dañar el tejido testicular.
- Calor excesivo: Mantener los testículos a temperaturas elevadas (por ejemplo, por ropa ceñida, largas sesiones sentado o uso de portátiles) puede reducir la producción de espermatozoides.
- Dieta y peso: Una dieta equilibrada y un peso corporal saludable son importantes para la salud reproductiva.
Condiciones Médicas
- Infecciones: Infecciones como las paperas (orquitis), ITS, o inflamaciones en el tracto reproductivo pueden afectar la producción o el transporte de espermatozoides.
- Enfermedades hormonales: Desequilibrios en hormonas como la testosterona o la prolactina pueden llevar a una producción deficiente de esperma.
- Varicocele: La dilatación de venas en el escroto es una causa común y reversible de infertilidad masculina.
- Cáncer y sus tratamientos: Los tratamientos contra el cáncer pueden ser una causa importante de infertilidad.
- Enfermedad celíaca: Esta condición digestiva puede estar relacionada con la infertilidad masculina.
- Cirugías previas: Algunas intervenciones, como la vasectomía, afectan directamente la fertilidad.
Prevención y Consejos
Si bien no toda la infertilidad masculina es prevenible, adoptar hábitos de vida saludables es fundamental. Esto incluye una dieta equilibrada, ejercicio regular, evitar el consumo de tóxicos y protegerse de la exposición excesiva a calor y sustancias nocivas. Ante cualquier duda o sospecha de un problema de fertilidad, es crucial consultar a un especialista, como un urólogo o un experto en reproducción asistida, para un diagnóstico y plan de tratamiento personalizados.