El Desafío de la Prematuridad Extrema
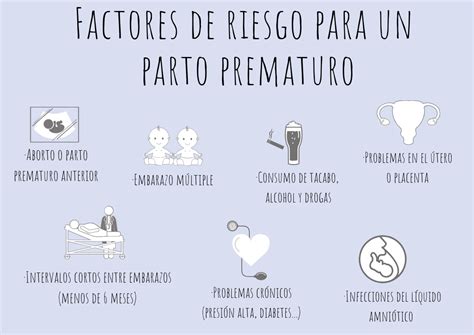
La vida fetal, aunque es una de las fases de mayor riesgo para el ser humano, sigue siendo un área con grandes desafíos médicos. Uno de los principales problemas aún por resolver es la prematuridad extrema, que afecta a bebés nacidos a las seis meses de gestación o menos. A pesar de los avances médicos, los resultados en la supervivencia y la reducción de secuelas neurológicas para estos neonatos no han mostrado mejoras significativas en las últimas dos décadas.
Los bebés nacidos extremadamente prematuros (entre 23 y 26 semanas de gestación) enfrentan una supervivencia que varía entre el 26% y el 70%, según datos del Servicio de Neonatología del Hospital Sant Joan de Déu Barcelona. Incluso en los casos de supervivencia, hasta un 50% de estos bebés pueden presentar secuelas neurológicas, una cifra que disminuye con el aumento de la edad gestacional al nacer.
La baja supervivencia y las secuelas se deben a que, antes de los seis meses de embarazo, los pulmones, intestinos y cerebro del feto están insuficientemente desarrollados. Un recién nacido prematuro extremo se encuentra en un entorno antinatural, enfrentándose a cambios de temperatura, respiración mecánica y alimentación por sonda. Este estrés puede causar daños graves en su sistema nervioso, pulmones, corazón, intestinos y riñones, con consecuencias a largo plazo en la infancia y la edad adulta.
La Visión de una Placenta Artificial
La idea de una placenta artificial, concebida hace más de 60 años, está volviéndose factible gracias a los avances técnicos y científicos de la última década. Proyectos pioneros en Europa, como el desarrollado por BCNatal (Hospital Sant Joan de Déu - Hospital Clínic), buscan crear un entorno extrauterino que imite las condiciones del útero materno.
El objetivo principal de estos desarrollos es aumentar la supervivencia de los recién nacidos prematuros extremos, minimizar las graves secuelas neurológicas y mejorar su calidad de vida. El concepto fundamental es mantener al neonato en un entorno líquido, conectado a un cordón umbilical artificial, permitiendo que sus órganos inmaduros continúen desarrollándose de forma segura fuera del útero materno.
Eduard Gratacós, director de BCNatal, describe este proyecto como uno de los más disruptivos y singulares en medicina fetal. La creación de una plataforma experimental permitirá investigaciones paralelas cruciales para comprender el desarrollo fetal normal y anormal, atrayendo inversión y generando nuevas técnicas que revolucionarán la medicina fetal.
Reproduciendo las Condiciones del Útero Materno
El reto consiste en reproducir las condiciones de la placenta materna utilizando materiales biocompatibles. El neonato estaría situado en un entorno líquido, dentro de un recipiente blando, protegido de estímulos externos pero recreando sonidos similares a los del útero.
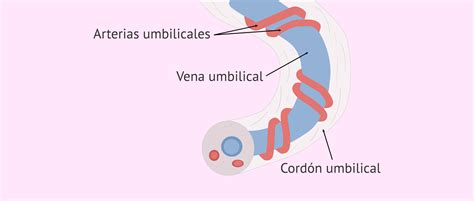
El cordón umbilical artificial conectaría al bebé a un oxigenador adaptado para el feto, asegurando el aporte necesario de oxígeno. A través de este mismo cordón, recibiría nutrientes, hormonas y otras sustancias esenciales para su desarrollo, replicando la función de la placenta y el útero materno.
La monitorización continua del bebé sería no invasiva, utilizando ecografía del flujo sanguíneo, presión arterial y frecuencia cardíaca. También se emplearían microsensores en el líquido amniótico o el cordón umbilical. Los datos recogidos se procesarían mediante inteligencia artificial para optimizar el sistema.
Colaboración y Avances Tecnológicos
El grupo de investigación de BCNatal lleva dos años trabajando en este proyecto, habiendo desarrollado ya los componentes principales. La iniciativa cuenta con la colaboración de profesionales del Hospital Sant Joan de Déu Barcelona y el Hospital Clínic, así como de centros tecnológicos como el Institut Químic de Sarrià (biomateriales), la Universitat Politècnica de Catalunya (robótica e inteligencia artificial) y el Institute of Bioengineering of Catalonia (IBEC) (microsensores).
El proyecto también incluye comités supervisores con expertos no médicos en derechos reproductivos y bioética, así como la participación de padres de niños prematuros. La evaluación del proyecto se realiza a nivel internacional por un comité de expertos de Australia, España, Israel, Portugal y Reino Unido, quienes han destacado la excelencia de la estrategia científica y la necesidad de soluciones ambiciosas como esta placenta artificial.
Fases del Proyecto y Financiación
La Fundación ”la Caixa” destinará cerca de 7 millones de euros en dos fases a lo largo de cinco años para este proyecto. La primera fase se centra en el desarrollo y la validación experimental mediante un modelo animal ovino. Si se cumplen los indicadores de éxito, se evaluarán los avances para iniciar la preparación de la aplicación clínica.
La segunda fase se dedicará a evaluar los efectos a largo plazo en el desarrollo cerebral, cardíaco, pulmonar y metabólico, introduciendo mejoras en el ambiente y la nutrición. Posteriormente, se iniciarán los pasos para la transferencia a la práctica clínica, considerando todos los aspectos éticos y la experiencia de familias con bebés prematuros.
Alternativas y Desarrollos Paralelos
En paralelo, otros centros de investigación están desarrollando tecnologías similares. El Hospital Infantil de Filadelfia (CHOP) en EE.UU. está desarrollando un "útero artificial" o entorno extrauterino para el desarrollo del recién nacido (Extend). Este sistema busca aumentar la supervivencia de bebés extremadamente prematuros, que enfrentan riesgos significativos para su salud a lo largo de la vida.
La tecnología de CHOP, dirigida por el cirujano fetal Alan Flake, propone sumergir a los bebés prematuros en cápsulas llenas de líquido que imitan el líquido amniótico. Los vasos sanguíneos del cordón umbilical se conectarían a un dispositivo similar a la ECMO (oxigenación por membrana extracorpórea), permitiendo que la sangre circule utilizando el propio corazón del feto.
Otro enfoque es el desarrollado por el equipo de George Mychaliska en la Universidad de Michigan, que también trabaja en una placenta artificial. Su sistema utiliza tubos respiratorios para llenar los pulmones del bebé con un líquido especial y drena la sangre del corazón a través de la yugular, devolviéndola oxigenada a través de la vena umbilical. Este método permite que los pulmones del feto se desarrollen sin la presión del aire.
Un tercer grupo, de Australia y Japón, está desarrollando un útero artificial denominado terapia de ambiente uterino ex vivo (Eve). Su objetivo es tratar fetos prematuros y enfermos, aunque reconocen la complejidad de mantener un crecimiento fetal normal y estable en estos casos.
Retos y Consideraciones Éticas
El desarrollo de estas tecnologías presenta enormes retos médicos y tecnológicos. Mantener la función umbilical estable, controlar presiones, gases y flujos, asegurar un medio estéril y monitorizar al feto con precisión sin causar estrés o daño son desafíos complejos.
Además de los aspectos técnicos, existen importantes consideraciones éticas. La necesidad de cesáreas tempranas para conectar los dispositivos, los riesgos asociados a estos procedimientos y la obtención del consentimiento informado de los padres son aspectos cruciales. La decisión de utilizar estas tecnologías debe basarse en una evaluación cuidadosa de los riesgos y beneficios, especialmente para los bebés con probabilidades muy bajas de supervivencia con tratamientos convencionales.
La investigación aún se encuentra en fases de desarrollo, con ensayos en modelos animales que muestran resultados prometedores. La posibilidad de iniciar ensayos clínicos en humanos se vislumbra en los próximos años, pero se requerirán más estudios para garantizar la seguridad y eficacia de estos innovadores sistemas.