La tiroiditis de Hashimoto es una enfermedad autoinmunitaria crónica que afecta a la glándula tiroides, provocando una inflamación persistente. En este proceso, el sistema inmunitario del organismo, por razones aún no completamente comprendidas, ataca erróneamente a las propias células tiroideas. Esta reacción autoinmunitaria se manifiesta a través de la producción de anticuerpos antitiroideos que agreden el tejido de la glándula.
Inicialmente, la glándula tiroidea puede mantener su funcionamiento normal. Sin embargo, con el tiempo, es común que se presente hipotiroidismo, es decir, una actividad reducida de la glándula, o, en raras ocasiones, hipertiroidismo, una actividad excesiva. La mayoría de las personas afectadas por tiroiditis de Hashimoto desarrollan hipotiroidismo a largo plazo, lo que se traduce en síntomas como fatiga y una marcada intolerancia al frío.
El diagnóstico de la tiroiditis de Hashimoto se fundamenta en la exploración física y en análisis de sangre específicos. El tratamiento principal consiste en la administración de hormona tiroidea de por vida para reponer la función deficiente de la glándula.
La Tiroiditis de Hashimoto: una Visión General
El término "tiroiditis" se refiere a cualquier tipo de inflamación de la glándula tiroidea. Esta inflamación puede tener diversas causas, incluyendo infecciones virales o trastornos autoinmunitarios. La tiroiditis de Hashimoto es la forma más común de tiroiditis y constituye la causa principal de hipotiroidismo en muchas poblaciones.
En el contexto de la tiroiditis de Hashimoto, los leucocitos (glóbulos blancos) invaden la glándula tiroidea y generan anticuerpos que la atacan. Alrededor del 50% de los pacientes presentan inicialmente una actividad tiroidea baja. En la mayoría de los casos restantes, la actividad tiroidea es normal al principio, aunque en un pequeño porcentaje puede ser hiperactiva antes de disminuir. Es importante destacar que la tiroiditis de Hashimoto puede coexistir con otros trastornos endocrinos, como la diabetes mellitus, o con otras enfermedades autoinmunitarias, como la anemia perniciosa, la artritis reumatoide o el lupus eritematoso sistémico.
Esta condición es significativamente más frecuente en mujeres, especialmente en edades avanzadas, y a menudo tiene un componente hereditario. También se observa con mayor frecuencia en personas con ciertas anomalías cromosómicas, como el síndrome de Down, el síndrome de Turner y el síndrome de Klinefelter.
Síntomas de la Tiroiditis de Hashimoto
La tiroiditis de Hashimoto suele manifestarse inicialmente con un agrandamiento indoloro y firme de la glándula tiroidea, o una sensación de congestión en el cuello. La glándula a menudo presenta una textura gomosa y, en ocasiones, se percibe nodular. Cuando la actividad tiroidea es baja (hipotiroidismo), los síntomas predominantes incluyen fatiga e intolerancia al frío, además de otros signos característicos del hipotiroidismo. En las pocas personas que experimentan hipertiroidismo inicial, pueden notar palpitaciones o sentir nerviosismo e intolerancia al calor.
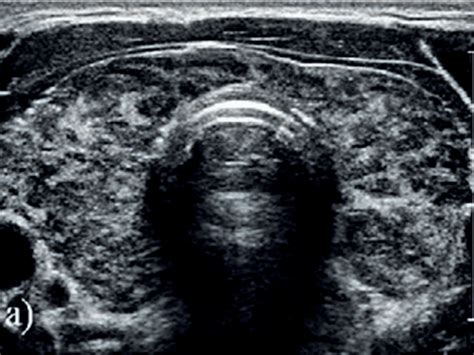
Diagnóstico de la Tiroiditis de Hashimoto
El diagnóstico de la tiroiditis de Hashimoto se basa en una combinación de hallazgos clínicos y pruebas de laboratorio. Los médicos realizan una exploración física de la glándula tiroidea, palpando el cuello para detectar agrandamiento, dolor o la presencia de nódulos.
Si se palpan nódulos en la glándula, se puede indicar una ecografía tiroidea para obtener una imagen detallada. Los análisis de sangre son cruciales para evaluar la función tiroidea, midiendo los niveles de hormona estimulante del tiroides (TSH) y tiroxina (T4). Si se sospecha hipertiroidismo, también se mide la concentración de triyodotironina (T3).
Además de evaluar la función tiroidea, se realizan análisis de sangre para detectar la presencia de anticuerpos que atacan la glándula tiroidea. La identificación de estos anticuerpos, como los anticuerpos antitiroideos, es fundamental para confirmar el diagnóstico de tiroiditis de Hashimoto.
Tratamiento de la Tiroiditis de Hashimoto
El tratamiento principal para la tiroiditis de Hashimoto, especialmente cuando hay síntomas de hipotiroidismo y niveles elevados de TSH en sangre, es la sustitución de la hormona tiroidea. Esta terapia de reemplazo hormonal suele ser de por vida.
Además del tratamiento farmacológico, se recomienda evitar el exceso de yodo en la dieta o en suplementos nutricionales, ya que puede exacerbar la inflamación tiroidea en algunos casos. Con el tiempo, la mayoría de los pacientes desarrollan hipotiroidismo, lo que requiere la toma continua de hormona tiroidea.
Enfermedades Tiroideas y Embarazo
Las enfermedades tiroideas son la segunda alteración endocrina más común en mujeres en edad reproductiva, lo que hace frecuente la coexistencia de embarazo y disfunción tiroidea. Tanto el hipertiroidismo como el hipotiroidismo pueden manifestarse por primera vez durante el embarazo, e incluso el embarazo puede influir en la función tiroidea normal.
Las disfunciones tiroideas pueden afectar la fertilidad femenina, el curso del embarazo, la salud fetal y el bienestar materno y neonatal. Las funciones tiroideas materna y fetal están íntimamente ligadas, y los cambios fisiológicos propios del embarazo a veces pueden simular la sintomatología de las alteraciones tiroideas. Es crucial una buena comunicación entre el endocrinólogo y el obstetra para un manejo adecuado.
Fisiología Tiroidea durante la Gestación
Durante el embarazo, ocurren cambios significativos en la función tiroidea. Los requerimientos diarios de yodo aumentan, estimándose en 200-300 μg/día para una mujer gestante.
En cuanto al paso transplacentario de hormonas y medicamentos tiroideos:
- La TSH materna no atraviesa la placenta.
- Pequeñas fracciones de las T4 y T3 maternas atraviesan la placenta.
- La TRH, el yodo, los TSI (anticuerpos estimulantes de la tiroides) y los TBII (anticuerpos bloqueantes de la tiroides) cruzan la placenta.
- Las tioamidas (propiltiouracilo [PTU], metimazol) y los bloqueadores beta adrenérgicos también atraviesan la placenta.
El tiroides fetal comienza a concentrar yodo alrededor de las semanas 10-12 de gestación y desarrolla el control hipofisario mediante la TSH a partir de la semana 20.
How placenta can block your baby's path (3D Animation)
Hipotiroidismo en el Embarazo
El hipotiroidismo clínico se presenta en aproximadamente el 0,5% de todos los embarazos. Debe sospecharse ante la presencia de síntomas clásicos, aunque la ausencia de bocio no debe descartar la sospecha. Se estima que un tercio de las embarazadas presentan síntomas clásicos, otro tercio síntomas moderados y el resto son asintomáticas a pesar de una alteración funcional evidente.
Los síntomas clásicos del hipotiroidismo incluyen astenia, estreñimiento, intolerancia al frío, calambres musculares, caída del cabello, piel seca, reflejos tendinosos con fase de reposo prolongada y síndrome del túnel carpiano. El diagnóstico se confirma mediante analítica sérica, observando un aumento de TSH con descenso de T4 y T3. La determinación de anticuerpos antitiroideos es útil para el diagnóstico de Hashimoto y para predecir el hipotiroidismo neonatal y la tiroiditis posparto. Si los anticuerpos antitiroideos están presentes en el primer trimestre, el 40% de las pacientes desarrollan hipotiroidismo.
Riesgos Maternos y Fetales del Hipotiroidismo en el Embarazo
El hipotiroidismo materno aumenta el riesgo de coma mixedematoso, una complicación rara pero con una mortalidad del 20%. El tratamiento debe iniciarse ante la sospecha clínica, sin esperar a la confirmación analítica.
En cuanto a los riesgos fetales, el hipotiroidismo se asocia con un aumento de fetos con bajo peso al nacer, preeclampsia, desprendimiento prematuro de placenta o parto pretérmino. La hipotiroxinemia, especialmente en el primer trimestre, se relaciona con déficit en el desarrollo motor y cognitivo del recién nacido. Otros efectos negativos incluyen un mayor riesgo de abortos espontáneos, pérdida del bienestar fetal, malformaciones y peores resultados perinatales.
La presencia de anticuerpos antiperoxidasa predice un riesgo incrementado de aborto y tiroiditis posparto, más que el estado de la función tiroidea. El hipotiroidismo materno por déficit de yodo es el que mayor riesgo tiene de provocar cretinismo neonatal. El hipotiroidismo congénito, que afecta a 1 de cada 4.000-7.000 recién nacidos vivos, es prevenible si se inicia el tratamiento de reposición de forma inmediata, siendo esta la razón de su cribado neonatal.
Tratamiento Preconcepcional y durante la Gestación del Hipotiroidismo
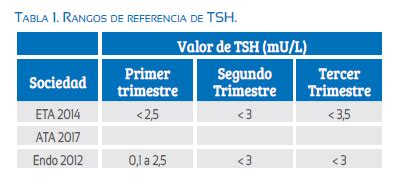
La fertilidad puede verse disminuida en pacientes con hipotiroidismo, a menudo asociado a amenorrea e infertilidad. Se recomienda la determinación de anticuerpos antitiroideos en mujeres con historia de infertilidad. El objetivo es normalizar los valores de TSH antes del embarazo, idealmente por debajo de 2 μU/ml.
El tratamiento de elección es la levotiroxina, que es segura durante la gestación. Las dosis de levotiroxina suelen necesitar incrementarse durante el embarazo, especialmente en el primer trimestre, en un promedio del 40-50%. Se recomienda la ingesta por la mañana con el estómago vacío y espaciar la toma de suplementos de hierro al menos 2 horas.
Se realizan controles analíticos hormonales cada trimestre, o más frecuentemente si el tratamiento se inicia durante la gestación. En pacientes con hipotiroidismo subclínico, se recomienda la suplementación con levotiroxina hasta la normalización de la TSH. La suplementación con yodo en casos de déficit de ingesta es crucial para prevenir el cretinismo y mejorar el desarrollo psicomotor.
Hipertiroidismo en el Embarazo
La asociación de hipertiroidismo y embarazo se estima en el 0,2%-0,5% de las gestaciones. La tirotoxicosis se caracteriza por una hiperactividad generalizada: nerviosismo, insomnio, temblor, taquicardia, palpitaciones, aumento de deposiciones, hipertensión arterial, sudoración aumentada, intolerancia al calor, pérdida de peso, miopatía proximal y linfadenopatía.
La enfermedad de Graves, la causa más frecuente de hipertiroidismo (90-95% de los casos), puede añadir exoftalmos y dermopatía (mixedema pretibial). Se debe sospechar hipertiroidismo en gestantes con pérdida o falta de ganancia ponderal, onicólisis y taquicardia en reposo.
El diagnóstico se confirma con un aumento sérico de T4-T3 y un descenso de TSH. El estudio inicial debe incluir TSH y T4 libre. La determinación de anticuerpos estimulantes del receptor de TSH (TSI) es aconsejable, especialmente a partir de las 28-30 semanas de gestación, para predecir la tirotoxicosis neonatal.
Diagnóstico Diferencial del Hipertiroidismo en el Embarazo
Además de la enfermedad de Graves, otras causas a considerar incluyen:
- Enfermedad trofoblástica gestacional: puede causar evidencia bioquímica de hipertiroidismo.
- Hiperemesis gravídica: el grado de estimulación tiroidea se correlaciona con la severidad de los vómitos.
- Otras causas menos comunes: tirotoxicosis facticia, bocio multinodular tóxico, bocio nodular.
- Hipertiroidismo subclínico: con una prevalencia del 4%, la mitad por sobretratamiento de levotiroxina. Sus efectos en la gestación no están completamente claros.
Riesgos Maternos y Fetales del Hipertiroidismo en el Embarazo
El hipertiroidismo materno no controlado puede tener consecuencias negativas, como parto prematuro, aborto, recién nacido de bajo peso, hipertensión arterial, insuficiencia cardíaca, hipertiroidismo neonatal y tormentas tiroideas.
Los anticuerpos estimulantes del receptor de TSH (TRAb) pueden atravesar la placenta en la segunda mitad de la gestación, causando enfermedad de Graves neonatal transitoria en hasta un 2-20% de los casos. El tratamiento con fármacos antitiroideos (propiltiouracilo, metimazol) debe ser cuidadosamente monitorizado, ya que pueden causar malformaciones congénitas si se exponen en el primer trimestre. Se recomienda la mínima dosis necesaria para mantener las hormonas tiroideas maternas ligeramente por encima del rango normal.
Consecuencias Fetales y Neonatales del Hipertiroidismo
El hipertiroidismo fetal, que suele aparecer en el tercer trimestre, puede manifestarse con taquicardia, insuficiencia cardíaca, hidrops no inmune, bocio, retraso de crecimiento intrauterino y parto prematuro. En casos sintomáticos, se puede tratar a la gestante con fármacos antitiroideos.
La enfermedad de Graves neonatal puede presentar una amplia gama de síntomas, incluyendo bocio, compresión traqueal, bajo peso, edema periorbital, retracción palpebral, hipertermia, diarrea, irritabilidad, taquicardia, insuficiencia cardíaca e hipertensión. Si no se identifica y maneja adecuadamente, puede tener una mortalidad del 20%. El neurodesarrollo puede verse afectado si el neonato ha sufrido hipertiroidismo neonatal.
Manejo del Hijo de Madre con Patología Tiroidea Autoinmune
Las enfermedades tiroideas son comunes durante el embarazo, y su detección y tratamiento precoz son fundamentales para prevenir consecuencias negativas. Las guías clínicas recientes enfatizan la importancia del cribado de la función tiroidea en la mayoría de las embarazadas.
La función tiroidea fetal depende de factores maternos y fetales, siendo determinante la función y autoinmunidad tiroidea materna, así como la ingesta de yodo. La tiroxina transferida de la madre protege el cerebro fetal, especialmente en las primeras etapas del neurodesarrollo.
Hijo de Madre con Tiroiditis Autoinmune de Hashimoto
La tiroiditis autoinmune de Hashimoto es la patología tiroidea más prevalente en mujeres en edad fértil. La presencia de anticuerpos antitiroideos (TPO-Ab y/o Tg-Ab) durante el embarazo se ha asociado con resultados adversos como baja fertilidad, aborto recurrente, parto prematuro y diabetes gestacional. Algunos estudios sugieren una posible repercusión en el neurodesarrollo, hipoacusia y TDAH en los neonatos de madres con anticuerpos positivos.
Tanto los anticuerpos Tg-Ab como los TPO-Ab de tipo IgG pueden atravesar la barrera placentaria, explicando que más del 95% de los recién nacidos de madres con tiroiditis de Hashimoto presenten anticuerpos circulantes. En un pequeño porcentaje de neonatos, puede observarse un leve aumento de TSH o hipotiroidismo subclínico transitorio, que generalmente se normaliza espontáneamente.
El cribado de hipotiroidismo congénito neonatal a las 48 horas de vida se considera una prueba suficiente para asegurar la normalidad de la función tiroidea neonatal. La presencia de hipotiroidismo en la embarazada no debe implicar un abordaje diferente en el cribado neonatal.
Hijo de Madre con Enfermedad de Graves-Basedow
Los hijos de gestantes con enfermedad de Graves están expuestos a una morbimortalidad significativa. Los anticuerpos estimulantes del receptor de TSH (TRAb) son anticuerpos de clase G que atraviesan libremente la placenta en la segunda mitad de la gestación, pudiendo causar hipertiroidismo fetal o neonatal transitorio.
La medición de los niveles de TRAb en la madre, especialmente entre las semanas 20 y 24 de gestación, es crucial. Si son negativos, el neonato se considera de bajo riesgo. Si son positivos, el neonato es de alto riesgo y requiere seguimiento. La coexistencia de anticuerpos estimulantes y bloqueantes puede retrasar el inicio del hipertiroidismo.
Las consecuencias fetales del hipertiroidismo incluyen taquicardia, insuficiencia cardíaca, hidrops no inmune, bocio y parto prematuro. El tratamiento antitiroideo durante el embarazo debe ser cuidadosamente ajustado para minimizar el riesgo fetal. Los fármacos como el metimazol y el propiltiouracilo son seguros durante la lactancia en dosis bajas.
El hipertiroidismo neonatal puede presentarse con una amplia gama de síntomas y, si no se maneja adecuadamente, puede ser grave. La normalización de los niveles de TRAb maternos en la circulación neonatal ocurre aproximadamente a los 12 días de vida, pero el estímulo tiroideo puede mantenerse durante más tiempo.
Consideraciones sobre la Ingesta de Yodo y Hormonas Tiroideas
En mujeres con tiroiditis de Hashimoto y anticuerpos positivos, la ingesta de yodo o levotiroxina puede ser beneficiosa para un embarazo sin complicaciones, incluso con niveles tiroideos normales. La administración de hormonas tiroideas no se considera peligrosa para el feto.
Es fundamental una estrecha colaboración entre el endocrinólogo y el ginecólogo para asegurar el mejor tratamiento posible y la seguridad del bebé. La determinación de TSH puede ser ineficaz durante los períodos transitorios de estado tiroideo inestable, como al inicio del tratamiento o durante cambios de dosis de levotiroxina.
tags: #anticuerpos #que #pasan #placenta #tiroiditis #hasimoto