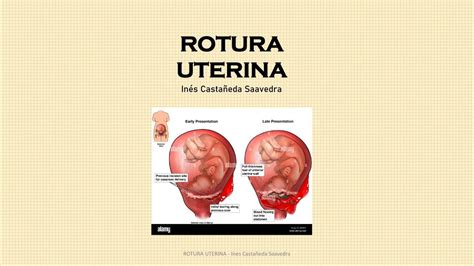
La ruptura uterina es una complicación obstétrica rara pero grave que puede tener consecuencias potencialmente mortales tanto para la madre como para el feto. Comprender las causas, los riesgos y las medidas preventivas asociadas con la ruptura uterina es fundamental tanto para los profesionales de la salud como para las futuras madres. La ruptura uterina se produce cuando la pared muscular del útero se desgarra durante el embarazo o el parto. Este desgarro puede provocar la extrusión del feto y la placenta hacia la cavidad abdominal, lo que produce una importante morbilidad y mortalidad materna y fetal.
Existen dos tipos principales de ruptura uterina:
- Ruptura completa: Implica un desgarro que se extiende a través de todas las capas de la pared uterina, incluyendo el miometrio y la serosa.
- Ruptura incompleta: También conocida como dehiscencia uterina, implica un desgarro que no se extiende a través de toda la pared uterina.
Causas y Factores de Riesgo de la Ruptura Uterina
El factor de riesgo más importante para la ruptura uterina es un antecedente de cirugía uterina, particularmente cesáreas. La presencia de una cicatriz uterina de una cirugía previa puede debilitar la pared uterina, haciéndola más susceptible a romperse durante embarazos o partos posteriores.
Otros factores de riesgo incluyen:
- Alta paridad: Las mujeres que han tenido varios embarazos tienen un mayor riesgo de sufrir una rotura uterina.
- Inducción o aceleración del parto: El uso de medicamentos para inducir o acelerar el parto, como la oxitocina o las prostaglandinas, puede aumentar el riesgo.
- Traumatismo abdominal: Un golpe directo en el abdomen, como un accidente de coche o una caída, puede provocar una rotura uterina.
- Anomalías uterinas congénitas: Ciertas anomalías, como el útero bicorne o tabicado, pueden aumentar el riesgo.
- Parto vaginal después de una cesárea previa (PVDC): El riesgo de ruptura uterina aumenta cuando una mujer intenta un parto vaginal tras una cesárea previa, especialmente si la cicatriz del útero no ha sanado completamente o si no se han realizado controles adecuados.
- Uso excesivo de oxitocina o misoprostol para inducir el parto: La administración descontrolada de estos fármacos puede generar contracciones demasiado intensas, aumentando la presión sobre la pared uterina y favoreciendo su desgarro.
- Cesáreas previas con cicatrización deficiente: Un útero que ha sido sometido a múltiples cirugías tiene mayor riesgo de debilitamiento en la zona de la cicatriz.
- Trabajo de parto prolongado y mal gestionado: Si el parto se prolonga demasiado sin una supervisión adecuada, el estrés sobre el útero puede hacer que se rompa. Un error médico común es no identificar a tiempo la necesidad de una cesárea.
- Uso inadecuado de fórceps o ventosa: Si estos instrumentos se utilizan de manera incorrecta o con demasiada fuerza, pueden generar una presión excesiva en el útero y contribuir a su ruptura.
Existen evidencias limitadas que sugieren que factores genéticos o autoinmunes influyen directamente en la ruptura uterina. Sin embargo, las mujeres con ciertos trastornos del tejido conectivo, como el síndrome de Ehlers-Danlos, pueden tener tejido uterino debilitado, lo que aumenta el riesgo de ruptura. El estilo de vida y los hábitos alimentarios pueden influir indirectamente en el riesgo de ruptura uterina; por ejemplo, una mala nutrición durante el embarazo puede provocar complicaciones que aumenten la probabilidad de ruptura uterina.
Síntomas de la Ruptura Uterina
Reconocer los síntomas de la ruptura uterina es crucial para una intervención oportuna. El síntoma más característico es el dolor abdominal severo: un dolor repentino e intenso. La frecuencia cardíaca fetal anormal, que indica sufrimiento fetal, es otro signo crítico de ruptura uterina.
Otros síntomas incluyen:
- Sangrado vaginal abundante.
- Signos de shock (mareos, debilidad, taquicardia, hipotensión).
- Cambios en la frecuencia cardíaca fetal.
Diagnóstico de la Ruptura Uterina
El diagnóstico rápido de la ruptura uterina es fundamental para tratar la afección y minimizar las complicaciones. Comienza con una evaluación clínica exhaustiva, que incluya un examen pélvico, para identificar signos de ruptura uterina. Se puede utilizar una ecografía para visualizar el útero e identificar las zonas de ruptura.
Tratamiento de la Ruptura Uterina
El tratamiento de la rotura uterina suele implicar una intervención quirúrgica inmediata. En caso de ruptura uterina, se realiza una cesárea de urgencia para extraer al bebé y evitar más complicaciones. Según la gravedad de la ruptura y la extensión del daño al útero, el equipo quirúrgico puede intentar reparar el desgarro.
Una complicación frecuente de la rotura uterina es la pérdida de sangre importante. Es posible que se requieran transfusiones de sangre para reemplazar la sangre perdida y estabilizar a la madre. En casos graves, puede ser necesaria una histerectomía (extracción del útero) para controlar la hemorragia, lo que implica la pérdida irreversible de la fertilidad.
Si bien la intervención quirúrgica es crucial, los cuidados de apoyo también son esenciales. Esto incluye la reposición de líquidos y la monitorización constante de la madre y el feto.
Prevención de la Ruptura Uterina
La prevención de la ruptura uterina implica:
- Evaluación de riesgos: Realizar una evaluación de riesgo adecuada en mujeres con cesáreas previas o cirugías uterinas.
- Supervisión médica: La vigilancia estrecha tanto de la madre como del feto durante el parto es esencial para detectar de forma temprana cualquier signo de ruptura uterina.
- Uso cauteloso de oxitocina: El uso de medicamentos para inducir o aumentar la frecuencia de parto debe considerarse cuidadosamente y utilizarse solo cuando sea médicamente necesario.
- Educación a las pacientes: Las mujeres que hayan tenido una cesárea anterior y estén considerando un parto vaginal después de una cesárea (PVDC) deben analizar los riesgos y beneficios con su proveedor de atención médica.
Como iniciar un Monitoreo fetal.
Negligencia Médica y Ruptura Uterina
La ruptura uterina puede ser un caso de negligencia médica si el diagnóstico se retrasa o el tratamiento es inadecuado debido a errores evitables por parte del personal sanitario. Algunos escenarios que podrían indicar negligencia incluyen:
- No realizar una evaluación de riesgo adecuada en mujeres con cesáreas previas.
- Ignorar síntomas de alerta como dolor abdominal intenso, sangrado anormal o cambios en la frecuencia cardíaca del bebé.
- Administrar oxitocina en exceso sin supervisión médica adecuada.
- Negarse a realizar una cesárea de emergencia cuando es médicamente necesaria.
- Retraso en la realización de una cesárea de emergencia cuando la ruptura uterina es inminente o ya ha ocurrido.
- Deficiencias en los recursos hospitalarios para emergencias obstétricas.
Si se sospecha negligencia médica, es fundamental recoger pruebas, consultar con un abogado especializado en negligencias médicas, presentar una reclamación y, si procede, exigir una compensación por los daños sufridos.
Consecuencias de una Ruptura Uterina No Atendida
La falta de una respuesta médica rápida ante una ruptura uterina puede derivar en complicaciones severas, muchas de las cuales podrían haberse evitado:
- Muerte fetal por falta de oxígeno (hipoxia perinatal).
- Hemorragia materna severa que pone en peligro la vida de la madre, pudiendo llevar a shock hipovolémico y fallo multiorgánico.
- Daños neurológicos permanentes en el bebé, como parálisis cerebral o retraso en el desarrollo.
- Necesidad de histerectomía, resultando en la pérdida irreversible de la fertilidad.
- Infecciones posparto graves, como sepsis materna.
- Insuficiencia renal debido a la hemorragia severa.
- Traumas psicológicos en la madre, como estrés postraumático, depresión y ansiedad.
Hemorragia Postparto y Atonía Uterina
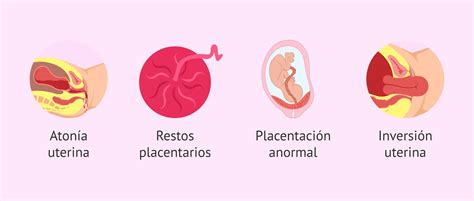
La hemorragia posparto (HPP) es un sangrado más abundante de lo normal después del nacimiento de un bebé, ocurriendo en 1 a 5 de cada 100 mujeres, siendo más frecuente en cesáreas. La causa más común de HPP es la atonía uterina, una condición patológica en la que el útero no se contrae adecuadamente después de la expulsión de la placenta. Esto impide que los vasos sanguíneos en el área donde estaba adherida la placenta se cierren, provocando sangrado libre.
Otras causas de hemorragia posparto incluyen:
- Desgarros en el cuello uterino, vagina o útero.
- Restos de placenta retenidos en el útero.
- Placenta previa o adherida (placenta accreta, increta, percreta).
- Inversión uterina.
- Desgarros vaginales (laceraciones perineales).
- Trastornos de coagulación de la sangre.
- Hematomas en la vulva o vagina.
Factores de Riesgo para Hemorragia Posparto
Algunos factores que aumentan el riesgo de hemorragia posparto son:
- Desgarro de la placenta (desprendimiento temprano).
- Placenta previa.
- Útero sobredistendido (por embarazo múltiple, bebé grande o exceso de líquido amniótico).
- Gestación multifetal.
- Presión arterial alta durante el embarazo.
- Partos previos múltiples.
- Parto prolongado.
- Infección.
- Obesidad.
- Parto con uso de fórceps o asistido por vacío.
- Ascendencia étnica asiática o hispana.
Síntomas de Hemorragia Posparto
Los síntomas más comunes de la hemorragia posparto incluyen:
- Sangrado incontrolable (empapar más de una compresa por hora).
- Expulsión de coágulos de sangre grandes (más grandes que una ciruela).
- Reducción de la presión arterial.
- Aumento de la frecuencia cardíaca.
- Disminución del recuento de glóbulos rojos.
- Hinchazón y dolor en la vagina y el área cercana (si hay hematoma).
- Sensación de aturdimiento, mareo o desvanecimiento.
- Dolor abdominal nuevo o que empeora.
- Cansancio extremo (agotamiento físico).
- Visión borrosa, escalofríos, inquietud, respiración rápida.
Diagnóstico y Tratamiento de la Hemorragia Posparto
El diagnóstico se basa en la exploración física, la historia clínica y análisis de laboratorio. El tratamiento tiene como objetivo encontrar y detener la causa del sangrado lo antes posible e incluye:
- Medicamentos o masajes uterinos para estimular las contracciones.
- Eliminación de restos de placenta.
- Uso de globo de Bakri o sonda de Foley para ejercer presión intrauterina.
- Cirugía (laparotomía, cierre o sellado de vasos sanguíneos, histerectomía como último recurso).
- Transfusiones de sangre y líquidos para reponer pérdidas y evitar el shock.
- Embolización de la arteria uterina para detener el sangrado.
La recuperación de una hemorragia posparto puede requerir una dieta rica en hierro para combatir la anemia, descanso y apoyo emocional. Es crucial buscar atención médica inmediata si se presentan síntomas de sangrado abundante o anormal después del parto.
Desgarros Vaginales
Los desgarros vaginales, también conocidos como laceraciones o desgarros perineales, son comunes durante el parto. Ocurren cuando la cabeza del bebé es demasiado grande para que la vagina se estire o si la vagina no se estira con facilidad. Generalmente, se curan en pocas semanas, pero los desgarros más graves requieren tratamiento.
Tipos de Desgarros Vaginales
- Desgarros de primer grado: Afectan la piel entre la abertura vaginal y el recto, y el tejido bajo la piel. Pueden involucrar la uretra. Suelen requerir sutura, pero cicatrizan en semanas.
- Desgarros de segundo grado: Afectan la piel y los músculos entre la abertura vaginal y el recto, y pueden penetrar más adentro en la vagina. Generalmente requieren puntos y la recuperación toma de 3 a 4 semanas.
- Desgarros de tercer grado: Se extienden al músculo que rodea el ano (esfínter anal). Pueden requerir reparación en quirófano y tardan de 4 a 6 semanas en cicatrizar. Pueden llevar a incontinencia fecal o urinaria.
- Desgarros de cuarto grado: Son los más graves, extendiéndose por todo el esfínter anal hasta la membrana mucosa del recto. Requieren reparación en quirófano y pueden tardar de 4 a 6 semanas o más en cicatrizar. Pueden causar incontinencia fecal o urinaria.
Alivio de las Molestias y Cuándo Consultar al Médico
Para aliviar las molestias durante la recuperación se recomienda:
- Sentarse en una almohada o almohadilla anular.
- Usar compresas frías.
- Realizar baños de asiento.
- Tomar analgésicos de venta libre o recetados.
- Usar ablandadores de heces para prevenir el estreñimiento.
- Evitar relaciones sexuales hasta que el desgarro haya cicatrizado por completo.
Se debe contactar al equipo de atención médica si se experimenta dolor intenso o que empeora, fiebre, fuga de orina o heces, lo que podría indicar infección o separación del desgarro reparado.
tags: #utero #desgarrado #despues #del #parto