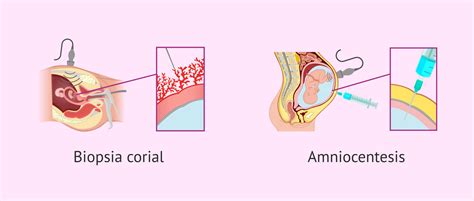
La medicina perinatal ha avanzado significativamente en la detección y diagnóstico de anomalías fetales, utilizando tanto métodos invasivos como no invasivos. Las técnicas invasivas, como la amniocentesis, la biopsia corial y la cordocentesis, han sido fundamentales desde los años 70 para mejorar el conocimiento sobre las alteraciones fetales y su impacto en la vida extrauterina.
Diagnóstico Prenatal Invasivo: Métodos y Propósito
El diagnóstico prenatal invasivo implica la obtención de material fetal a través de procedimientos específicos. La amniocentesis consiste en la extracción de una pequeña cantidad de líquido amniótico que rodea al feto mediante una punción abdominal. La biopsia corial, por su parte, implica la extracción de tejido placentario a través de la vía transcervical.
El objetivo principal del diagnóstico genético prenatal es la detección de anomalías genéticas o cromosómicas antes del nacimiento. El material fetal obtenido se procesa mediante técnicas de Biología Molecular y citogenética para analizar mutaciones genéticas o anomalías cromosómicas. La técnica FISH (Hibridación In Situ Fluorescente) permite analizar en 24 horas los cromosomas implicados en alteraciones numéricas comunes, como las trisomías 13, 18 y 21, o alteraciones en los cromosomas sexuales.
Cribado Prenatal del Primer Trimestre
El cribado combinado del primer trimestre se basa en la combinación de la edad materna, la medida de la translucencia nucal (TN) y los marcadores bioquímicos PAPP-A (Proteína A plasmática asociada al embarazo) y beta-hCG (gonadotropina coriónica humana libre). Los valores de estos marcadores ecográficos y bioquímicos varían según la semana de gestación y se expresan en MoM (múltiplos de la mediana) para permitir comparaciones independientes del tiempo de gestación.
Marcadores Bioquímicos y Ecográficos
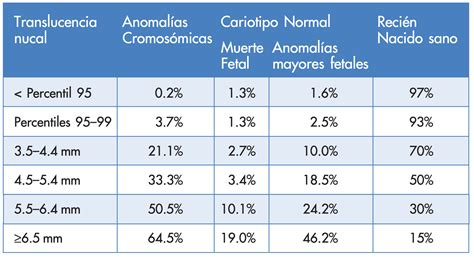
- Translucencia Nucal (TN): Es un marcador ecográfico crucial. Una TN inferior a 1 MoM no se asocia con patologías conocidas, mientras que un mayor grosor de la TN se relaciona con un peor pronóstico fetal.
- PAPP-A: Los fetos con alteraciones cromosómicas suelen presentar valores bajos de PAPP-A.
- Beta-hCG: Los fetos con alteraciones cromosómicas pueden tener valores alterados de beta-hCG libre o hCG total. En la trisomía 21, estos valores suelen estar elevados, considerándose sospechosos de patología los niveles superiores a 2.5 MoM.
- AFP (Alfa-fetoproteína): Valores bajos de AFP, inferiores a 0.4 MoM, se observan en algunas cromosomopatías.
Es fundamental comprender que estas pruebas son de detección y no de diagnóstico. Un resultado patológico de un marcador no diagnostica una alteración cromosómica, sino que informa sobre la posibilidad de que exista un riesgo. El médico valorará estos resultados en conjunto con el historial clínico para determinar la necesidad de pruebas complementarias.
Interpretación de los Resultados y Percepción del Riesgo
El resultado de un cribado se expresa como una probabilidad, por ejemplo, "1 entre 50", lo que indica que en una madre con 50 embarazos, uno podría estar afectado. Se considera un riesgo suficientemente alto como para aconsejar una técnica invasiva confirmatoria (amniocentesis, biopsia corial) cuando es mayor de 1 entre 250-350 (nivel de corte). El riesgo aumenta cuanto menor es el número en la fracción de riesgo (ej. 1 entre 50 es mayor que 1 entre 100).
Factores como el número de cigarrillos fumados por la gestante, el peso de la embarazada y características raciales pueden modificar los resultados de los marcadores bioquímicos. En el caso de gestaciones múltiples, como mellizos o trillizos, los programas informáticos que calculan el riesgo dividiendo los MoM por el número de fetos están totalmente desaconsejados.
Si una ecografía de las 12 semanas muestra todo bien pero los resultados analíticos (beta hCG libre, PAPP-A) están alterados, esto puede indicar un riesgo que aconseje una amniocentesis. En casos de discrepancia o preocupación, se recomienda adelantar la cita médica en lugar de repetir cribados, ya que son estimaciones estadísticas.
Causas de Muerte Fetal
La muerte fetal, definida como la ausencia de signos vitales en el feto antes de la separación del cuerpo materno, es un resultado adverso del embarazo con una incidencia significativa. En Chile, ocurre entre 7 a 10 por 1000 nacidos vivos. A pesar de la reducción en países desarrollados, las tasas se han mantenido estables debido al desconocimiento de las etiologías, lo que favorece la recurrencia.
Un estudio retrospectivo de 299 muertes fetales entre las 22 y 42 semanas de gestación identificó la causa en el 79.2% de los casos. Las causas más frecuentes fueron:
- Hipoxia fetal extrínseca (43.5%): Incluye insuficiencia placentaria (9.0%), hipertensión arterial materna (8.6%), desprendimiento placentario (6.1%), infarto placentario (5.7%) y patología del cordón umbilical (4.3%).
- Anomalías congénitas (16.5%)
- Infección bacteriana ascendente (16.1%)
- Traumatismo del parto (2.2%)
- Hidrops fetal (1.4%)
Un 20.8% de los casos tuvieron causas desconocidas. Las causas varían según la edad gestacional:
- Gestaciones < 30 semanas: Infección ascendente (33.3%), patología placentaria (17.7%), anomalías congénitas (15.6%).
- Gestaciones entre 30 y 36 semanas: Patología placentaria (34.8%), anomalías congénitas (24.1%), hipertensión arterial (10.7%).
- Gestaciones entre 37 y 42 semanas: Patología placentaria (19.7%), embarazo postérmino (15.5%), patología de cordón (11.3%), diabetes (8.5%).
Clasificación de las Causas Primarias de Muerte Fetal
La clasificación etiológica de la muerte fetal se basa en el análisis conjunto de antecedentes clínicos maternos y hallazgos anátomopatológicos feto-placentarios. Las categorías principales son:
1. Hipoxia Fetal Extrínseca
Engloba la asfixia aguda y el shock, con diversas causas:
- a) Patologías Placentarias: Incluyen infarto, hematoma retroplacentario, depósito de fibrina intervellositaria, fibrosis vellositaria, necrosis fibrinoide, calcificaciones excesivas, trombosis intervellositaria, corangioma, proliferación exagerada del trofoblasto (PET), y transfusión fetofetal en embarazos gemelares. La insuficiencia placentaria y el desprendimiento placentario también se incluyen aquí.
- b) Patologías del Cordón Umbilical: Compresiones vasculares como circulares, nudos verdaderos, procidencia o hematomas.
- c) Enfermedades Maternas:
- Hipertensión arterial materna (preeclampsia, hipertensión crónica) asociada con hallazgos placentarios como infarto, hematoma retroplacentario, proliferación del trofoblasto, y fetales como asfixia, restricción del crecimiento y shock.
- Diabetes mellitus o gestacional, con hallazgos similares a la hipertensión, además de macrosomía, insuficiencia cardíaca y cardiomegalia.
- Infecciones transplacentarias: sífilis, malaria, listeriosis, parvovirus.
- Consumo de drogas (cocaína).
- d) Causas no Determinadas: Hallazgos sugerentes de trombofilia, embarazo postérmino y embarazo con prematurez extrema.
2. Anomalías Congénitas
De causa genética o multifactorial, pueden ser hereditarias o provocadas por factores ambientales durante el primer trimestre. Se incluyen malformaciones múltiples sugerentes de defectos cromosómicos como el Síndrome de Turner (XO), Trisomía 13, 18 y 21.
3. Infecciones Ascendentes
4. Traumatismo del Parto
5. Hidrops Fetal
El análisis exhaustivo de los hallazgos de la autopsia fetal, el estudio de la placenta y los antecedentes clínicos maternos son cruciales para aclarar la causa de la muerte fetal y planificar el manejo de futuros embarazos.