La infertilidad se define como la dificultad que tiene una pareja para lograr un embarazo de forma natural después de un período de relaciones sexuales regulares sin uso de anticonceptivos. Se considera que existe un problema de fertilidad cuando una pareja menor de 35 años lleva un año buscando embarazo sin éxito. En el caso de mujeres mayores de 35 años, este periodo se reduce a 6 meses. La infertilidad puede ser primaria, si la pareja nunca ha logrado un embarazo, o secundaria, si ha tenido embarazos previos pero ahora no puede concebir.
En España, según estudios de la Sociedad Española de Fertilidad, se estima que casi el 15% de las parejas en edad reproductiva tienen problemas de esterilidad, afectando a cerca de un millón de parejas demandantes de asistencia reproductiva. Dada la prevalencia, es común preguntarse: "¿cómo saber si puedo tener hijos?".
Es importante señalar que los análisis de infertilidad pueden incluir procedimientos incómodos y ser costosos. Algunos planes médicos podrían no cubrir el costo del tratamiento. En algunas parejas, no se encuentra una causa específica para la infertilidad, un escenario conocido como infertilidad de origen desconocido.

Evaluación Inicial y Factores de Riesgo
Antes de las pruebas de infertilidad, el equipo de atención médica se esfuerza por comprender los hábitos sexuales y el historial de la pareja. Se pueden hacer recomendaciones para mejorar las probabilidades de tener un embarazo. El estudio de una pareja infértil debe efectuarse de manera simultánea en ambos miembros.
Una evaluación más precoz está indicada en mujeres mayores de 35 años, pacientes con historia de oligo o amenorrea, patología tubaria o peritoneal conocida, como la endometriosis, y en parejas con un factor masculino de infertilidad conocido.
Historia Clínica y Examen Físico
El primer paso es una anamnesis detallada y un examen físico completo para ambos miembros de la pareja. Esta historia clínica debe incluir:
- Enfermedades crónicas, infecciones, lesiones o cirugías previas.
- Uso de medicamentos, vitaminas, plantas medicinales o suplementos.
- Hábitos de vida (tabaquismo, consumo de alcohol, drogas recreativas, dieta, ejercicio).
- Antecedentes familiares de malformaciones congénitas o falla reproductiva.
Para la mujer, se indaga sobre la gravidez y paridad, resultados de embarazos y complicaciones, edad de la menarquia, características de los ciclos menstruales, presencia de dismenorrea o dispareunia, uso de anticonceptivos y frecuencia coital, síntomas de enfermedad tiroidea, galactorrea, acné e hirsutismo. El examen físico general debe incluir el peso y la talla (para calcular el Índice de Masa Corporal), tamaño de la glándula tiroides, examen mamario y ginecológico completo (identificar alteraciones vaginales, cervicales, uterinas o anexiales).
Para el hombre, el historial busca trastornos hereditarios, problemas de salud crónicos, infecciones o cirugías que puedan afectar la fecundidad. El examen físico permite, por ejemplo, determinar la presencia de varicocele, que podría afectar la fertilidad y ser corregido con cirugía.
ESTILO DE VIDA Y FERTILIDAD: EDAD, ALIMENTACIÓN, EJERCICIO, TÓXICOS... - Ginecología y Obstetricia -
Pruebas de Diagnóstico de la Infertilidad Masculina
La fertilidad masculina depende de que los testículos produzcan suficientes espermatozoides sanos y de que estos puedan salir del pene y viajar hacia el óvulo. Aproximadamente el 30% de las causas de infertilidad son puramente masculinas o existen causas compartidas.
Análisis del Semen (Seminograma o Espermiograma)
El análisis del semen es una de las principales pruebas rutinarias para evaluar la calidad del semen y detectar posibles problemas que impidan el embarazo. Se recolecta la muestra mediante masturbación en un recipiente limpio, preferiblemente en la clínica, tras un periodo de abstinencia sexual de 3-4 días. La evaluación se realiza en dos niveles:
Examen Macroscópico
- Licuefacción: El semen se vuelve menos compacto tras 20 minutos a temperatura ambiente.
- Viscosidad: Si es extrema, se deben romper los hilos para que los espermatozoides puedan moverse libremente.
- pH: Valores normales son iguales o superiores a 7.2.
- Volumen: La cantidad normal debe ser igual o superior a 1,5 mL.
- Color: El semen debe tener un color nacarado. Un color ligeramente transparente podría indicar la presencia de leucocitos.
Examen Microscópico
- Concentración y número total de espermatozoides: Se considera normal una concentración igual o superior a 15 millones de espermatozoides/mL.
- Movilidad espermática: Se analiza la capacidad de movimiento, incluyendo el movimiento total y la movilidad progresiva.
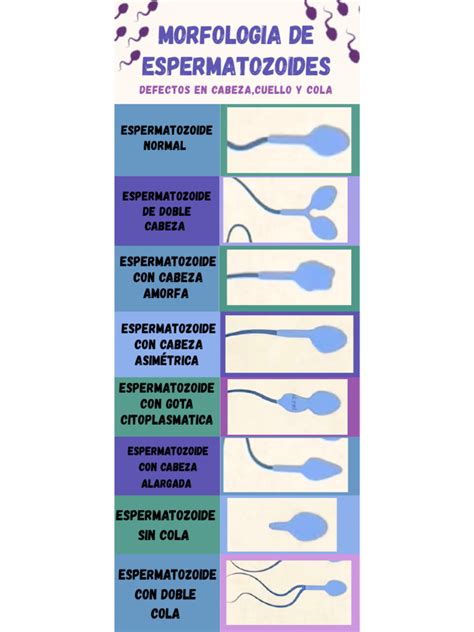
- Morfología: Se evalúa la forma de la cabeza (ovalada), la pieza media y la cola del espermatozoide.
- Presencia de aglutinación: La presencia elevada de leucocitos puede sugerir una infección.
La Organización Mundial de la Salud (OMS) establece criterios de normalidad para estos parámetros. Es importante destacar que no cumplir estos requisitos no significa que el embarazo sea imposible, sino que las posibilidades se reducen.
Otras Pruebas Masculinas
- Análisis de hormonas: Para comprobar los niveles hormonales, incluyendo la testosterona.
- Pruebas genéticas:
- Cromosoma Y: Una concentración muy baja de espermatozoides puede deberse a una causa genética, como la pérdida de regiones en el cromosoma Y.
- Fibrosis quística: Determina si el hombre es portador de un gen defectuoso que puede causar fibrosis quística.
- Biopsia testicular: No es frecuente. Se extrae una pequeña cantidad de tejido testicular para examinarla. Puede realizarse para detectar obstrucciones en el aparato reproductor.
- Obtención de imágenes:
- Ecografía: Puede verificar problemas en el escroto, las glándulas productoras de semen o los conductos que transportan los espermatozoides.
- Resonancia magnética cerebral: En raras ocasiones, para verificar tumores de la glándula pituitaria.
- Cultivo de semen: Ayuda a identificar agentes causantes (bacterias, microorganismos) de infecciones cuando el seminograma está muy alterado.
- Fragmentación del ADN espermático: Se estima que hasta el 30% de las parejas con infertilidad no filiada presentan una elevada fragmentación del ADN espermático.
- Nuevos biomarcadores: Científicos han identificado biomarcadores urinarios (como leucotrieno E4, 3-hidroxipalmitoilcarnitine, aspartato, xantosina y metoxitriptófano) que pueden diferenciar hombres fértiles de aquellos con infertilidad normozoospérmica, relacionada con alteraciones metabólicas.
Pruebas de Diagnóstico de la Infertilidad Femenina
La fertilidad de las mujeres depende de la liberación de óvulos sanos por los ovarios, del paso del óvulo por las trompas de Falopio para unirse al espermatozoide, y de la implantación del óvulo fecundado en el útero.
Análisis de la Ovulación y Reserva Ovárica
- Historia menstrual y calendario: Fundamentales para orientar sobre el estatus ovulatorio.
- Medición de progesterona plasmática: Durante la fase lútea (día 7 posterior a la ovulación) para verificar la ovulación. Valores mayores a 3.0ng/mL sugieren ovulación, y mayores a 10ng/mL aseguran una función lútea adecuada.
- Kits de detección de Hormona Luteinizante (LH) en orina: Identifican el pico preovulatorio de LH para definir el periodo fértil.
- Seguimiento folicular ecográfico: Mediante ecografías seriadas, determina el número y desarrollo de folículos, el desarrollo endometrial y evidencia la ovulación y luteinización.
- Análisis de reserva ovárica:
- Hormona Antimülleriana (AMH): Funciona como un medidor de posibles señales de baja reserva ovárica, indicando la cantidad de folículos en los ovarios.
- Estradiol y FSH en fase folicular temprana (día 3 del ciclo): Niveles elevados de FSH (≥10mUl/mL) y Estradiol (≤ 80pg/mL) son criterios para una reserva ovárica alterada.
- Test de Citrato de Clomifeno (CC): Mide FSH y Estradiol basal el día 3, se administra CC y se repite la medición de FSH el día 10. Un resultado anormal (FSH sobre 10mUl/mL el día 10) indica reserva ovárica disminuida.
- Conteo de folículos antrales (RFA): Durante la ecografía basal del tercer día del ciclo. Un conteo menor a 5 folículos antrales (sumando ambos ovarios) se relaciona con exámenes bioquímicos alterados y menores tasas de éxito en tratamientos de fertilidad.
Estudios Hormonales Adicionales
- Hormona Tiroestimulante (TSH) y Prolactina (PRL): Para identificar desórdenes de la glándula tiroides o hiperprolactinemia.
- Perfil androgénico: Medición de Testosterona Total, SHBG, Androstenediona, 17-OH-Progesterona y DHEAS, útil en mujeres con desórdenes ovulatorios, hiperandrogenismo o sospecha de ovarios poliquísticos.
- Prueba de Progesterona: Para mujeres con amenorrea, para verificar la producción de estrógenos y la ovulación.
- Hormona Folículo Estimulante (FSH) y Hormona Luteinizante (LH): Junto con el Estradiol, ayudan a diferenciar fallas ováricas de disfunciones hipotalámicas-hipofisarias.
Estudios por Imágenes y Procedimientos
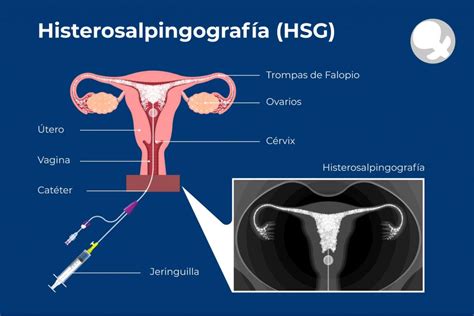
- Histerosalpingografía (HSG): Utiliza una imagen de rayos X con contraste para verificar el estado del útero y la permeabilidad de las trompas de Falopio. Busca obstrucciones o anomalías.
- Ecografía pélvica: Busca enfermedades del útero o los ovarios. La ecografía con infusión salina (hidrosonografía) permite ver detalles dentro del útero que no son visibles en una ecografía común.
- Histeroscopia: Se introduce un dispositivo delgado con luz a través del cuello uterino para examinar el útero y buscar irregularidades como pólipos, tejido cicatricial o fibromas.
- Laparoscopia: Un procedimiento quirúrgico mínimamente invasivo donde se introduce un dispositivo de visualización a través de un pequeño corte en el abdomen para revisar las trompas de Falopio, ovarios y útero. Puede encontrar endometriosis, cicatrices, obstrucciones u otros problemas.
- Biopsia endometrial: Raspado y examen de una muestra de tejido del revestimiento del útero (endometrio). Aunque no se usa rutinariamente para diagnosticar defectos de fase lútea debido a controversias sobre su exactitud, tiene valor en la detección de patologías como endometritis crónica o hiperplasia endometrial.
Factores Cervicales
Las anormalidades de la producción de moco cervical o de la interacción entre moco y espermatozoides son raramente la única causa de infertilidad. El Test Post Coital, que examina una muestra de moco cervical para determinar la presencia de espermatozoides móviles, es un método tradicional, aunque su utilidad y valor predictivo son cuestionados.
Infertilidad de Origen Desconocido (EOD)
Aproximadamente el 20-30% de los casos de infertilidad son de origen desconocido. Esto significa que, después de haber realizado todas las pruebas diagnósticas habituales en ambos miembros de la pareja, los resultados son normales y no se encuentra un motivo aparente para la dificultad en concebir.
Características de la EOD
Se considera que una pareja tiene infertilidad sin causa aparente cuando se cumplen las siguientes premisas:
- Ciclos menstruales regulares.
- Analítica hormonal (Días 3-5 del ciclo) y hormona antimülleriana dentro de los límites normales.
- Histerosalpingografía que indica trompas de Falopio permeables.
- Ecografías que muestran anatomía uterina regular, sin miomas ni pólipos.
- Recuento de folículos antrales por ecografía superior a 5 y endometrio regular y homogéneo.
- Todos los parámetros del seminograma dentro de los valores de referencia.
- Relaciones sexuales frecuentes, particularmente cerca del momento de la ovulación.
- La pareja ha estado intentando concebir durante al menos un año sin éxito.
Posibles Causas Subyacentes
Aunque no se identifican con pruebas rutinarias, la experiencia en reproducción asistida sugiere posibles causas:
- Alteraciones genéticas en los espermatozoides: Errores en la secuencia genética que pueden causar fallos de fecundación o embriones de mala calidad (detectables con test de fragmentación del ADN).
- Alteraciones cromosómicas en el óvulo: Aumento de aneuploidias o mutaciones genéticas con la edad, afectando la calidad ovocitaria.
- Alteraciones en el embrión: Embriones con morfología anómala (células asimétricas, fragmentación, múltiples núcleos) que tienen mayor probabilidad de no implantarse.
- Fallos de implantación: Problemas en la receptividad endometrial o en la sincronización entre embrión y endometrio.
La edad de la mujer es un factor crucial, ya que a partir de los 35 años la probabilidad de embarazo natural disminuye debido al envejecimiento ovárico.
Tratamiento de la Infertilidad de Origen Desconocido
El tratamiento depende de la edad de la mujer:
- Parejas jóvenes: Se recurre a un enfoque empírico y escalonado, comenzando con técnicas sencillas y avanzando a las más complejas.
- Tratamiento natural y cambios en el estilo de vida: Dieta equilibrada, ejercicio moderado, eliminación de tóxicos (tabaco, alcohol), control de peso y relaciones sexuales programadas durante el periodo fértil.
- Inseminación artificial (IA): Estimulación ovárica leve y depósito de semen capacitado en el útero. Se recomienda un máximo de 4 ciclos.
- Fecundación in vitro (FIV): Si la IA falla, la FIV tiene una tasa de éxito mayor y puede proporcionar más información sobre la calidad de óvulos y embriones.
- Mujeres con edad materna avanzada (más de 36-38 años): Los especialistas pueden indicar directamente un tratamiento de alta complejidad como la FIV para optimizar el tiempo y las tasas de embarazo.
Pruebas Complementarias y Opciones Avanzadas
Si los tratamientos iniciales no dan resultado, se pueden considerar pruebas adicionales o técnicas más complejas:
- Cariotipo: Prueba genética para detectar alteraciones cromosómicas.
- Diagnóstico Genético Preimplantacional (PGD/PGS): Durante una FIV, se analizan los embriones para identificar aquellos genéticamente sanos.
- Test ERA (Endometrial Receptivity Array): Para estudiar la receptividad del endometrio y determinar el momento óptimo para la transferencia embrionaria.
- Pruebas de trombofilia: Para detectar problemas de coagulación sanguínea que puedan causar fallos de implantación o abortos recurrentes.
- Donación de gametos: Si la causa no se encuentra o los tratamientos fallan, se puede recurrir a óvulos o esperma de donante.
- Portadora gestacional: Para personas sin útero funcional o con riesgos de salud en el embarazo.
Complicaciones del Tratamiento de la Infertilidad
Los tratamientos de fertilidad, aunque buscan un objetivo positivo, pueden conllevar ciertas complicaciones:
- Embarazo múltiple: La complicación más frecuente, aumentando el riesgo de parto prematuro y problemas durante el embarazo (ej., diabetes gestacional).
- Síndrome de hiperestimulación ovárica: Los medicamentos para la fertilidad pueden causar que los ovarios se inflamen y duelan.
- Sangrado o infección: Riesgos asociados a algunos procedimientos.
Estrategias de Afrontamiento y Apoyo
Afrontar la infertilidad puede ser una experiencia muy difícil y estresante, con gran incertidumbre y un impacto emocional significativo.
- Prepárarse: La incertidumbre de las pruebas y tratamientos puede ser estresante.
- Establecer límites: Antes de iniciar el tratamiento, decidir los procedimientos económica y emocionalmente asumibles.
- Considerar otras opciones: Pensar en donación de gametos, portadora gestacional, adopción, o la elección de no tener hijos, lo antes posible.
- Buscar apoyo: Unirse a grupos de apoyo o hablar con un consejero.
- Expresar emociones y acercarse a los seres queridos: Hablar con la pareja, familia o amigos.
- Buscar formas de relajarse: Ejercicio, alimentación equilibrada, sueño adecuado, ya que la reducción del estrés puede influir positivamente.
Es común experimentar estrés y miedo al fracaso durante el embarazo, incluso después de un tratamiento exitoso.
Preparación para la Consulta Médica
Según la edad y el historial médico, el profesional de atención médica puede recomendar una evaluación con un ginecólogo, urólogo o especialista en infertilidad.
Para la consulta, es importante:
- Anotar detalles sobre los intentos de embarazo.
- Llevar información médica clave y el historial completo.
- Hacer una lista de todos los medicamentos, vitaminas, suplementos y plantas medicinales que se toman.
- Preparar una lista de preguntas para el equipo de atención médica.
El médico también hará preguntas sobre los ciclos menstruales, el ejercicio, el consumo de alcohol o drogas recreativas, entre otros aspectos del estilo de vida.