La trombosis venosa durante el embarazo es una condición que, aunque no es frecuente, puede tener consecuencias graves si no se detecta y trata a tiempo. La trombosis venosa es la formación de un coágulo de sangre (trombo) en una vena, bloqueando parcial o totalmente el flujo de retorno sanguíneo. Los trastornos tromboembólicos -trombosis venosa profunda, o embolia pulmonar- son causas importantes de mortalidad materna.
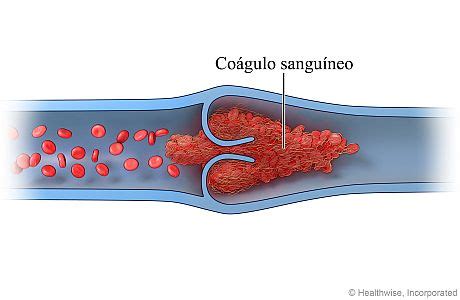
Aumento del Riesgo de Trombosis en el Embarazo
Las mujeres embarazadas tienen aproximadamente cinco veces más riesgo de desarrollar tromboembolismo venoso (TEV) que las mujeres no embarazadas de edad similar. Se estima que el TEV complica entre 1 y 1.5 por cada 1.000 embarazos. La incidencia de TEV en el embarazo se incrementa aproximadamente de 4 a 50 veces más en comparación con mujeres no embarazadas. El embarazo y el puerperio son factores de riesgo bien establecidos para el TEV, ocurriendo con una prevalencia de 1 en 1600.
Durante el embarazo, la hemostasia materna se caracteriza por ser un estado protrombótico. Esto se debe a cambios en el sistema hemostático, con el objetivo de prevenir una posible hemorragia durante las primeras etapas del embarazo, el parto y el puerperio. Sin embargo, esta adaptación del sistema hemostático materno predispone a la madre a un riesgo incrementado de TEV. El embarazo causa cierto grado de hipercoagulabilidad.
Además, el aumento de tamaño del útero comprime las venas de la pelvis, enlenteciendo la circulación venosa de los miembros inferiores. La capacitancia y la presión venosa en las piernas se incrementan, lo que produce estasis. La mayoría de los trombos y émbolos se desarrollan en el posparto y derivan de un traumatismo vascular durante el parto. El riesgo de desarrollar un trastorno tromboembólico es probable que aumente durante unas 6 semanas después del parto. La cesárea, como otras cirugías, también aumenta el riesgo.
Factores de Riesgo Adicionales
Existen varios factores que pueden aumentar el riesgo de trombosis venosa profunda, incluido el embarazo. Algunos de estos factores son:
- Embarazo múltiple.
- Várices.
- Enfermedad inflamatoria intestinal.
- Infección del tracto urinario.
- Diabetes.
- Hospitalización por razones no obstétricas (más de 3 días).
- Índice de Masa Corporal (IMC) ≥ 30 kg/m².
- Edad materna ≥ 35 años.
En el período del posparto, el TEV es dos a cinco veces más frecuente en comparación con el período anteparto. El riesgo es mayor en las primeras seis semanas postparto, luego disminuye a tasas similares a las de la población general. Los factores que aumentan el riesgo de TEV en el período postparto incluyen:
- Parto por cesárea.
- Comorbilidades médicas (por ejemplo, várices, enfermedad cardíaca, enfermedad inflamatoria intestinal).
- Índice de Masa Corporal (IMC) > 25 kg/m².
- Parto prematuro < 36 semanas.
- Hemorragia obstétrica.
- Muerte fetal.
- Edad materna ≥ 35 años.
- Hipertensión arterial crónica.
- Tabaco.
- Eclampsia o preeclampsia.
Las mujeres que se quedan embarazadas gracias a un tratamiento de fecundación artificial y/o in vitro tienen un mayor riesgo de desarrollar una embolia pulmonar en comparación con las embarazadas de forma natural.
Presentación Clínica y Diagnóstico de la Trombosis en el Embarazo
Los síntomas de la trombosis en las piernas pueden confundirse con síntomas propios del embarazo. También los síntomas de la embolia pulmonar pueden presentarse en la mujer embarazada sin que exista una embolia. Los trastornos tromboembólicos pueden ocurrir sin síntomas, con síntomas mínimos o con síntomas significativos.
Un coágulo en las venas profundas (trombosis venosa profunda) causa síntomas como hinchazón de la pantorrilla o del muslo, dolor y sensibilidad al tacto. Por lo general, los síntomas son solo en una pierna. La hinchazón del pie y del tobillo es frecuente durante el embarazo, pero si se acompaña de otros síntomas, puede indicar la presencia de un coágulo de sangre.
La trombosis de venas profundas puede desarrollarse también en la pelvis. En dicha localización es posible que no cause síntomas. Un coágulo se puede mover desde las venas profundas de las piernas o la pelvis a los pulmones, donde puede bloquear una o más arterias pulmonares. Esta obstrucción, denominada embolia pulmonar, es potencialmente mortal.
La tromboflebitis séptica de la pelvis es una enfermedad posparto rara en la que hay infección bacteriana en los trombos que se forman en la vena ovárica, la vena ilíaca y/o la vena cava. Pueden ocurrir embolias sépticas. Se sospecha una tromboflebitis séptica de la pelvis en pacientes posparto que tienen fiebre durante al menos 3 a 5 días a pesar del tratamiento antibiótico y no presentan otra etiología identificable.
Métodos Diagnósticos
El diagnóstico de la enfermedad tromboembólica en el embarazo presenta un desafío, ya que los hallazgos clínicos y de laboratorio característicos de esta enfermedad pueden estar enmascarados por los cambios fisiológicos propios de la gestación. Por lo tanto, el inicio de la evaluación suele ser complejo.
- Para la trombosis venosa profunda (TVP): Se utiliza la ecografía Doppler. En pacientes embarazadas, una pobre compresibilidad de una vena al ultrasonido es altamente sensible (95%) y específica (>95%) para el diagnóstico de trombosis venosa proximal sintomática. Si este examen resulta positivo, se debe instaurar anticoagulación inmediata.
- Para la embolia pulmonar: Se prefiere la TC helicoidal (tomografía computarizada) con contraste, ya que implica menos radiación y es igualmente sensible que un centellograma de ventilación-perfusión. Si el diagnóstico de embolia pulmonar es incierto, se requiere una angiografía pulmonar.
Los niveles de dímero D aumentan durante el embarazo, lo que limita su utilidad diagnóstica, excepto si la prueba es negativa, en cuyo caso puede descartar un trombo. Si se sospecha una tromboflebitis pelviana séptica, el diagnóstico se realiza con TC o resonancia magnética (RM).
Tratamiento y Prevención de la Trombosis
El tratamiento de la enfermedad tromboembólica en el embarazo es similar al de las pacientes no embarazadas, con la salvedad de que se evita la warfarina. El tratamiento más habitual consiste en el uso de anticoagulantes, generalmente heparina de bajo peso molecular (HBPM), ya que es segura durante la gestación y no atraviesa la placenta.
Las heparinas de bajo peso molecular, debido a su pequeño tamaño molecular, no cruzan la placenta. No causan osteoporosis materna y es menos probable que ocasionen trombocitopenia. La warfarina, en cambio, cruza la placenta y puede causar anomalías o la muerte fetal, por lo que debe evitarse durante el embarazo.
Si se detecta una trombosis venosa profunda o una embolia pulmonar durante el embarazo, el anticoagulante de elección es una heparina de bajo peso molecular (HBPM). Si la embolia pulmonar recurre a pesar de una anticoagulación efectiva, la cirugía, en general la colocación de un filtro en la vena cava inferior, está indicada.
Para mujeres con mayor riesgo, se recomienda heparina de bajo peso molecular profiláctica durante el embarazo y después del parto por 6 semanas. Si una mujer que ya ha tenido una trombosis o una embolia pulmonar queda embarazada, tiene más riesgo de repetir un nuevo episodio durante el embarazo. En estos casos, se recomienda administrar un anticoagulante durante todo el embarazo y hasta seis semanas después del parto.
A pesar de que un anticoagulante puede reducir mucho el riesgo de otra trombosis venosa profunda, no logra eliminarlo completamente. Para mantener el riesgo lo más bajo posible, es fundamental administrar el anticoagulante exactamente como se lo receta.
Medidas Preventivas
La prevención de la trombosis es especialmente importante en mujeres con factores de riesgo. Algunas medidas preventivas incluyen:
- Mantenerse activa: Hacer ejercicio regularmente puede ayudar a reducir el riesgo de un coágulo sanguíneo porque mejora el flujo sanguíneo y la circulación en todo el cuerpo. Es importante permanecer activa durante el embarazo, especialmente las pacientes con antecedentes de trombosis venosa profunda.
- Evitar la inmovilidad prolongada: Sentarse o estar de pie durante períodos prolongados restringe el flujo sanguíneo y hace más probable que se forme un coágulo sanguíneo.
- Movimiento durante viajes: Durante los viajes largos, tómese tiempo para caminar con regularidad a fin de evitar que la sangre se le acumule en las piernas.
- Hidratación: Beber mucho líquido.
- Control de condiciones crónicas: Manejar adecuadamente condiciones crónicas como la diabetes o la hipertensión.
- No fumar: Si fuma, hable con el médico acerca de obtener ayuda para dejar el hábito.
Si una mujer ya ha tenido una trombosis venosa profunda relacionada con el embarazo o una trombosis relacionada con la hormona estrógeno, puede servir administrar anticoagulantes para prevenir futuros coágulos sanguíneos. La recomendación normal es administrar un anticoagulante en todos los embarazos subsiguientes y durante seis semanas después del nacimiento del bebé.
Un caso de trombosis durante el embarazo
Con un diagnóstico precoz y un tratamiento adecuado, la mayoría de las mujeres pueden llevar un embarazo seguro y saludable. La trombosis en el embarazo es una condición que requiere información, vigilancia y prevención. El riesgo de trombosis no desaparece tras el parto.