La transferencia embrionaria marca la etapa final y uno de los momentos más significativos en todo ciclo de Fecundación In Vitro (FIV). Para que un programa de FIV culmine con éxito, una evaluación meticulosa de la calidad embrionaria es determinante. Una de las cuestiones más recurrentes entre los pacientes es la decisión sobre si prolongar o no el cultivo del embrión hasta la fase de blastocisto, que corresponde al quinto día de desarrollo embrionario.
El Proceso de la FIV: Del Ovocito al Embrión
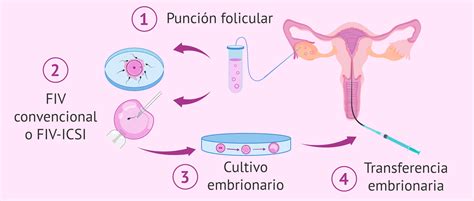
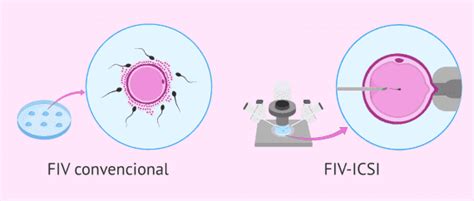
El punto de partida, denominado día 0, es la punción ovárica, un procedimiento que consiste en la obtención de los ovocitos mediante aspiración folicular. Posteriormente, estos ovocitos serán fertilizados utilizando la técnica más adecuada, ya sea FIV convencional o microinyección intracitoplasmática (ICSI).
Aproximadamente 16 a 18 horas después de la fertilización, se procede a la observación para determinar si ha ocurrido la fecundación. En este momento, se identifica el primer estadio embrionario: el cigoto.
Evaluación de la Calidad Embrionaria
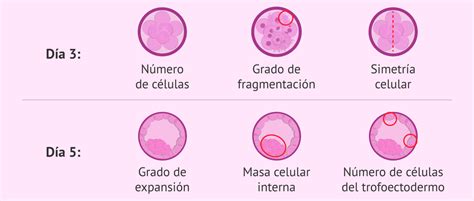
Más allá del número de células, la evaluación de la calidad embrionaria abarca diversos aspectos morfológicos y cinéticos. Se analizan la simetría, la fragmentación, la presencia de vacuolas y el tiempo de división celular. Es importante destacar que, a partir del tercer día de cultivo, el embrión activa su genoma y comienza su expresión génica.
El Momento de la Transferencia Embrionaria: Una Decisión Clave
La determinación del momento óptimo para realizar la transferencia embrionaria es una de las decisiones más críticas del proceso, y siempre se toma de manera consensuada por el equipo médico. Generalmente, la transferencia se lleva a cabo entre el tercer o quinto día de desarrollo embrionario.
Transferencia en Día 3 vs. Día 5
- Transferencia en Día 3: Cuando el número de embriones obtenidos es limitado (≤3), se considera conveniente realizar la transferencia en el tercer día. En estos casos, no es necesaria una gran selección embrionaria, y el útero se considera el mejor "incubador" existente, ofreciendo buenas posibilidades de una evolución favorable.
- Transferencia en Día 5 (Blastocisto): En situaciones donde se dispone de un mayor número de embriones, la transferencia en el quinto día de cultivo es lo más recomendable. En esta etapa, los embriólogos cuentan con más información para realizar una evaluación más precisa de la calidad embrionaria.
Cada caso es único, al igual que los resultados de cada ciclo de FIV. Por ello, es indispensable considerar las circunstancias particulares de cada paciente. La decisión sobre el día más adecuado para la transferencia embrionaria se toma en conjunto con el equipo de profesionales de la unidad de reproducción.
El Laboratorio de FIV: Avance e Investigación
Centros como Dexeus Mujer cuentan con laboratorios de Fecundación In Vitro propios, lo que permite avanzar en la investigación de nuevas técnicas y aplicarlas con una estricta coordinación en los procesos. El objetivo es favorecer la fecundación en aquellos casos donde existen dificultades naturales para concebir.
Evolución de las Técnicas de FIV
Inicialmente, la FIV se utilizaba principalmente en mujeres con trompas de Falopio obstruidas. Con el tiempo, su aplicación se ha expandido para abordar diversas causas de infertilidad. Los embriones obtenidos se transfieren en un número máximo de 3 al interior del útero materno.
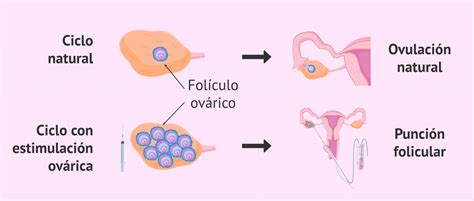
La tasa de fecundación "in vitro" se sitúa aproximadamente en un 70% de los óvulos inseminados. Durante el tratamiento, el número y tamaño de los folículos desarrollados se monitorizan diariamente mediante ecografías transvaginales.
Monitorización y Preparación para la Punción Folicular
La valoración de la producción de estradiol se realiza periódicamente mediante análisis de sangre. En función de las ecografías y los análisis hormonales, se ajusta la dosis del tratamiento, pudiendo variar diariamente. En ciertos casos, se pueden realizar análisis seriados de orina para determinar el valor de la hormona LH, clave para la ovulación.
Para planificar la punción folicular, se induce artificialmente la ovulación mediante la administración de HCG, aproximadamente 36 horas antes del procedimiento. La punción folicular, realizada por un médico especialista en FIV en quirófano, requiere una revisión preanestésica completa para determinar el tipo de anestesia más adecuado, generalmente una sedación.
Obtención y Valoración de Ovocitos
Una vez obtenidos los ovocitos, el embriólogo los observa y valora, clasificándolos según su estado de maduración. Si un ovocito no presenta la madurez suficiente, el tiempo de cultivo se prolonga, y la inseminación se realiza después de 6 horas de su recuperación o al día siguiente, según se considere oportuno.
El número de ovocitos obtenidos por ciclo varía considerablemente entre mujeres, con una media de 8-10 ovocitos maduros por ciclo. La imposibilidad de obtener ovocitos es excepcional, pero puede ocurrir por motivos como la inaccesibilidad de los folículos o una calidad o grado de madurez inadecuado. En tales situaciones, se analiza el caso para establecer planes que eviten la repetición del problema.
Preparación de la Muestra de Semen y Técnicas de Fecundación
La muestra de semen se obtiene el mismo día de la punción folicular. El proceso de congelación y descongelación puede afectar la viabilidad de los espermatozoides, por lo que no se recomienda la criopreservación de muestras con oligoastenozoospermia severa. Las muestras pueden recogerse en salas habilitadas dentro del propio centro.
Una vez en el laboratorio, la muestra se procesa para seleccionar los espermatozoides de mejor movilidad. Los espermatozoides, por sí solos, no siempre tienen la capacidad de fecundar el ovocito; "in vivo", la capacitación espermática ocurre en el tracto reproductor femenino.
Los candidatos a donantes de semen se someten a rigurosos exámenes para prevenir la transmisión de enfermedades. El mismo día de la punción folicular, se puede realizar una aspiración espermática percutánea del testículo (TESA) o una biopsia testicular (TESE) bajo anestesia local.
Técnicas de Inseminación
- Inseminación Convencional: Requiere ajustar la concentración de espermatozoides móviles a unos 100,000 por ovocito. La técnica consiste en depositar los espermatozoides junto con los ovocitos maduros en una placa de cultivo.
- ICSI (Inyección Intracitoplasmática de Espermatozoides): Indicada en casos de factor masculino severo que no se resuelven con FIV convencional. Su aplicación es determinada por el ginecólogo, andrólogo o embriólogo, basándose en las características seminales.
Desarrollo Embrionario y Valoración de la Fecundación
Entre 2 y 4 horas después de la recuperación de los ovocitos, el embriólogo elimina las células foliculares para una observación más detallada. Los ovocitos se clasifican según su grado de maduración y se conservan en placas de cultivo dentro del incubador.
Aproximadamente 18-20 horas después de la inseminación, el embriólogo verifica al microscopio si se ha producido la fecundación. La presencia de dos pronúcleos (uno femenino y otro masculino) y dos corpúsculos polares es indicativo de una fecundación correcta. Algunos ovocitos pueden presentar signos de fecundación errónea, y en ocasiones, ninguno de los ovocitos inseminados llega a fecundarse.
La no fecundación puede deberse a factores masculinos, ovocitarios, una combinación de ambos, o en algunos casos, la causa permanece desconocida. Los ovocitos correctamente fecundados se depositan en placas de cultivo con un medio especial para el desarrollo embrionario, mantenidos a 37°C y en condiciones óptimas de humedad y gasificación, durante uno o dos días antes de la transferencia.
Criterios de Desarrollo Embrionario
No todos los ovocitos fecundados se desarrollan correctamente. Una división celular muy asimétrica, fragmentación y/o multinucleación son indicadores de mal pronóstico. Cuando se considera oportuno realizar una valoración más detallada del desarrollo, el periodo de cultivo in vitro puede prolongarse hasta el estadio de blastocisto.
Tipos de Transferencia Embrionaria y Preparación
La transferencia embrionaria es un procedimiento sencillo que generalmente se realiza por vía vaginal con control ecográfico y no requiere anestesia. Puede efectuarse 2-3 días después de la punción folicular (D+2 o D+3), cuando el embrión se encuentra en estado de 4-8 células, o a los 5-6 días, en el estadio de blastocisto (D+5 o D+6).
El número de embriones a transferir y el día elegido dependen de la calidad embrionaria y la edad de la mujer. Antes de la transferencia, el embriólogo selecciona los embriones de mejor pronóstico. La paciente se coloca en posición ginecológica, y el ginecólogo introduce suavemente un catéter a través del cuello del útero para depositar los embriones.
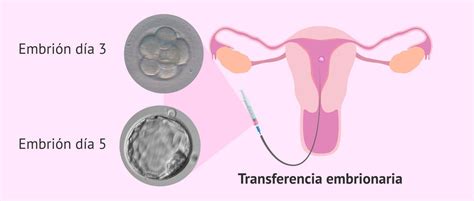
Preparación para la Transferencia
La transferencia embrionaria es un procedimiento muy sencillo y no requiere una preparación especial. Dependiendo de si el médico prefiere una ecografía vaginal o abdominal, se puede solicitar a la paciente que acuda con la vejiga llena. Es importante evitar la ingesta de anticoagulantes (aspirina o heparina) el día de la transferencia.
Consejos para la transferencia embrionaria:
- Acudir con la vejiga llena para facilitar la visualización y el acceso al útero.
- Intentar relajarse para evitar la contracción muscular.
- Evitar el uso de perfumes, cremas o esmalte de uñas, ya que estos productos químicos pueden ser perjudiciales para los embriones.
- No es necesario acudir en ayunas, ya que no se trata de una intervención quirúrgica.
Complicaciones Posibles
Las complicaciones durante una transferencia de embriones son muy raras. Pueden incluir:
- Dificultades para llegar al fondo del útero: Esto puede ocurrir debido a anomalías cervicales o antecedentes de cesáreas. En tales casos, se puede utilizar un catéter más suave o curvado.
- Dolor en la paciente: Puede presentarse en casos de vaginismo o si el cuello uterino es de difícil acceso. Para estas pacientes, se puede considerar la transferencia bajo anestesia.
- Embrión retenido en el catéter: Si el biólogo detecta el embrión en el catéter después de la transferencia, el procedimiento debe repetirse.
Cuidados Post-Transferencia y Betaespera
Inmediatamente después de la transferencia embrionaria, la paciente suele permanecer en reposo durante unos 30-40 minutos y luego puede reanudar su vida normal. Sin embargo, se recomienda evitar actividades extenuantes y el estrés durante el período de espera.
Recomendaciones durante la betaespera (periodo entre la transferencia y la prueba de embarazo):
- Llevar una dieta saludable.
- Beber abundante agua (al menos 1 litro al día).
- Evitar baños de inmersión y cambios bruscos de temperatura.
- Evitar las relaciones sexuales.
El personal médico proporcionará todas las instrucciones necesarias y el tratamiento a seguir tras la transferencia. La prueba de embarazo en sangre se realiza generalmente entre 10 y 14 días post-transferencia.
Consejos psicológicos para afrontar y sobrellevar la betaespera
Criopreservación de Embriones
La criopreservación de embriones es una parte esencial de los tratamientos de Reproducción Asistida. Permite conservar los embriones para su uso futuro, ya sea para ciclos posteriores o en caso de no ser posible realizar una transferencia en fresco por motivos médicos.
La criopreservación de cigotos ofrece buenos resultados de supervivencia (70%-100%) y tasas de gestación alrededor del 30%. Suele emplearse en ciclos de donación de ovocitos asincrónicos. En un ciclo de FIV, el estado de células es el más utilizado para la criopreservación de embriones, con una tasa media de supervivencia del 80%. La criopreservación de blastocistos, realizada mediante vitrificación, alcanza tasas de supervivencia similares.
Los preembriones sobrantes pueden ser crioconservados en bancos autorizados. Su conservación puede cesar sin otra utilización, o ser utilizados tras consentimiento informado. En el caso de preembriones, se solicita la renovación o modificación del consentimiento cada dos años.
Diagnóstico y Seguimiento del Embarazo
Si no se ha presentado la menstruación, se realiza un análisis de ßHCG en sangre. Si el resultado es positivo, se programa una ecografía para confirmar el embarazo y determinar si es único o múltiple. Las gestaciones múltiples son más frecuentes en FIV (20%) que en la concepción natural (1-2%), debido a la transferencia de más de un embrión en algunos casos.
El riesgo de embarazo ectópico (gestación extrauterina) en FIV es del 1%. La posibilidad de malformaciones en un embarazo FIV es la misma que en la concepción natural. Para descartar preocupaciones o por pertenecer a un grupo de riesgo, se puede realizar un diagnóstico prenatal (biopsia de corion, amniocentesis).
Duración Total del Proceso de FIV
El proceso completo de Fecundación In Vitro, desde la estimulación ovárica hasta la prueba de embarazo, suele durar entre 4 y 6 semanas. Sin embargo, la duración exacta puede variar significativamente debido a múltiples factores individuales.
Fases del Proceso de FIV y su Duración Estimada:
- Estimulación ovárica: 8-14 días.
- Punción folicular y extracción de óvulos: 1 día.
- Fecundación y cultivo embrionario: 3-5 días (hasta día 5-6 para blastocisto).
- Transferencia embrionaria: 1 día.
- Betaespera y prueba de embarazo: 10-14 días.
La FIV es una técnica de reproducción asistida que, si bien ofrece una alternativa esperanzadora, también conlleva retos físicos y emocionales para los pacientes.
Preguntas Frecuentes (FAQs) sobre la Transferencia Embrionaria
¿Qué día del ciclo se hace la transferencia de embriones?
La transferencia embrionaria se realiza típicamente entre el día 3 y el día 5 después de la fecundación. En ciclos naturales, se sincroniza con la ovulación; en ciclos estimulados, se ajusta la receptividad endometrial con terapia hormonal. Es recomendable acudir a un especialista, ya que la ventana de implantación puede variar.
¿Cuánto tiempo tarda en implantarse un embrión después de la transferencia?
La implantación embrionaria ocurre entre el séptimo y décimo día después de la fecundación. Durante este período, el embrión se adhiere al endometrio. Aproximadamente el 30% de las mujeres experimenta un ligero sangrado, conocido como sangrado de implantación.
¿Qué posibilidades hay de quedar embarazada en la primera FIV?
Las tasas de éxito en tratamientos de FIV-ICSI varían según la edad de la paciente. Por ejemplo, para mujeres mayores de 35 años, la tasa de éxito puede ser del 62.3%. El porcentaje de embriones que alcanzan el estadio de blastocisto y la posibilidad de congelar embriones también son indicadores de la eficacia del tratamiento.
¿Cuántos embriones hay que transferir?
El consenso médico actual favorece la transferencia de un solo embrión de alta calidad, independientemente del tipo de ciclo. Esto se debe a los avances en la evaluación embrionaria y para minimizar el riesgo de embarazo múltiple.
¿Pueden cancelar mi transferencia embrionaria?
Sí, la transferencia embrionaria puede ser cancelada si no se ha logrado el desarrollo de ningún embrión viable (por fallo de fecundación o detención del desarrollo) o si el endometrio no está preparado para la implantación. En estos casos, se puede iniciar un nuevo ciclo o realizar una transferencia diferida con embriones congelados.
¿Qué es la transferencia de embriones?
La transferencia embrionaria consiste en depositar en el útero de la mujer uno o varios embriones obtenidos en laboratorio tras una FIV, con el objetivo de que implanten y den lugar a un embarazo. Es un proceso sencillo e indoloro que no requiere anestesia.
Calidad y procedencia de los embriones
La calidad de los embriones se clasifica en grados (A, B, C, D), siendo los de grado A los de mayor calidad y con mayor potencial de implantación. Los embriones procedentes de óvulos de donante suelen ser de buena calidad.
¿Qué pasa con los embriones no transferidos?
Los embriones de buena calidad que no se transfieren se vitrifican (congelan) para su uso posterior. Pueden ser utilizados en transferencias diferidas o, si la pareja lo desea, donados a otras parejas o a proyectos de investigación. En España, los embriones no se pueden destruir hasta que la mujer finalice su edad reproductiva.
Precio de la transferencia de embriones congelados
La transferencia de embriones congelados (transferencia diferida) es más económica que un ciclo completo de FIV, ya que no requiere estimulación ovárica ni punción folicular. Su coste suele oscilar entre 600 y 2.000€, sin incluir la medicación hormonal para la preparación endometrial.
¿Qué hacer si se realiza una transferencia embrionaria con un nivel de progesterona bajo?
Si se detectan niveles insuficientes de progesterona, es necesario un rescate de la fase lútea, aumentando la dosis e idealmente añadiendo una vía de administración diferente. Esto ayuda a normalizar los niveles séricos de progesterona.
¿Se puede transferir embriones si la mujer tiene hipertensión?
En caso de hipertensión crónica bien controlada, la transferencia puede ser posible, aunque se recomienda una planificación preconcepcional y ajustar la medicación antihipertensiva. Un pico tensional previo a la transferencia puede requerir posponer el procedimiento hasta su normalización.
tags: #periodo #transferencia #ovocito