La producción de leche materna se regula principalmente por la demanda del bebé. Cuanto más mama el bebé, mayor es la producción de leche. Este proceso se mantiene y aumenta mediante la succión del bebé o la extracción manual o con sacaleches. A mayor succión o extracción, mayor producción.
El pecho materno no funciona como un recipiente que se llena o se vacía, sino que su producción se ajusta a las necesidades del bebé. La producción de leche se inicia con la estimulación del pezón al mamar el bebé. Sin embargo, la producción de leche también puede ser desencadenada por estímulos visuales o auditivos del bebé, o incluso al pensar en él, antes de que haya contacto físico con el pezón. Este reflejo se debe a la acción de la oxitocina, una hormona que facilita la eyección de la leche.
Existe una sustancia llamada Factor Inhibidor de la Leche (FIL), que se encuentra en la propia leche y su función es inhibir la producción. Actúa como un mecanismo de control: si el bebé extrae eficientemente la leche, el FIL se elimina y se produce más leche; si el bebé mama poco, el FIL permanece en el pecho, reduciendo la producción.
Se desmitifica la idea de que espaciar las tomas aumenta la producción de leche, así como la creencia de que consumir ciertos alimentos o cantidades mayores de líquidos incrementa la producción. De hecho, tener un excedente de leche no solo sería innecesario, sino contraproducente. El FIL se encarga de regular la cantidad de leche producida según la demanda real del bebé.
La lactancia materna exclusiva y a demanda es fundamental durante los primeros seis meses de vida. Es importante aclarar que "a demanda" no significa "cuando llora", ya que el llanto es un signo tardío de hambre. Los bebés suelen manifestar hambre de otras maneras antes de llorar, como despertarse, movimientos de búsqueda o llevarse las manos a la boca.
La composición de la leche materna varía a lo largo de cada toma: al principio es más acuosa y al final es más rica en grasa. Las necesidades del bebé también cambian a medida que crece, adaptándose la leche a sus requerimientos específicos.

Fisiología y Mitos sobre la Producción de Leche
La lactancia materna es un proceso natural y robusto del organismo humano. El miedo a no tener suficiente leche es común entre las madres, pero en la mayoría de los casos, estas preocupaciones carecen de fundamento y se deben a la falta de conocimiento sobre la fisiología de la lactancia.
Sin embargo, en ocasiones, la escasa producción de leche materna (hipogalactia) es una realidad que puede dificultar la lactancia. La hipogalactia es un trastorno multifactorial con causas diversas que pueden estar relacionadas con la madre, el manejo de la lactancia o una estimulación insuficiente de la glándula mamaria.
Causas Maternas de Hipogalactia
- Retraso en la subida de la leche: Mujeres con un índice de masa corporal (IMC) de 30 o superior, o aquellas con diabetes gestacional o diabetes preexistente, pueden experimentar un retraso en el inicio de la producción de leche.
- Parto por cesárea: Aunque la cesárea en sí misma no retrasa la subida de leche, la falta de los estímulos hormonales del parto natural puede dificultar el inicio del proceso lactogénico.
- Restos placentarios: Si quedan restos de placenta en el útero tras el parto, el cuerpo puede no detectar la necesidad de iniciar la lactogénesis, inhibiendo la subida de leche.
- Fármacos: Ciertos medicamentos, como la Cabergolina (Dostinex), están diseñados para inhibir la producción de leche. Otros, como algunos antihistamínicos, pueden tener este efecto secundario. Si una madre toma Dostinex para no lactar y luego cambia de opinión, puede tener dificultades para normalizar su producción, ya que el medicamento inhibe temporalmente la prolactina.
- Mastitis: Después de sufrir una mastitis, es posible que se perciba un descenso temporal en la producción de leche.
- Desarrollo mamario insuficiente: En casos de hipoplasia mamaria, el pecho tiene un crecimiento imperfecto con escaso tejido mamario, lo que puede comprometer la producción de leche. Es importante diferenciar esto de un pecho de tamaño pequeño, que sí dispone de tejido mamario funcional.
- Trastornos alimentarios durante la pubertad: La falta de menstruación durante períodos prolongados en la pubertad debido a trastornos alimentarios puede afectar el desarrollo de la glándula mamaria.
- Síndrome de Ovario Poliquístico (SOP): Este desequilibrio hormonal puede influir en la producción de leche.
- Disfunción tiroidea: Tanto el hipotiroidismo como el hipertiroidismo pueden asociarse a una hipogalactia debido a una disminución en la secreción de leche. Es recomendable estudiar la función tiroidea ante una baja producción.
- Hemorragias severas: Una hemorragia importante durante el parto, posparto o en etapas anteriores puede afectar el funcionamiento de la hipófisis.
- Cirugía de reducción de pecho: Esta intervención puede provocar una disminución en la producción de leche materna.

Manejo de la Hipogalactia y Beneficios de la Lactancia Materna
La hipogalactia o baja producción de leche materna no implica necesariamente el abandono de la lactancia si la madre desea continuar. En la mayoría de los casos, se puede manejar con suplementos de leche artificial o leche materna donada. Es crucial recordar que el pecho materno ofrece mucho más que nutrición; representa apego, contacto e intimidad.
La Liga de la Leche es una organización fundada en 1956 que proporciona información, apoyo y estímulo a las madres que desean amamantar. Promueve la lactancia materna como la forma ideal de iniciar la relación entre madre e hijo, destacando sus importantes ventajas físicas y psicológicas.
Beneficios de la Lactancia Materna
- Prevención del sobrepeso y diabetes tipo 2: La lactancia materna prolongada reduce el riesgo de sobrepeso, obesidad y diabetes tipo 2 en la niñez.
- Protección contra la leucemia infantil: Amamantar por seis meses o más se asocia con una reducción significativa en el riesgo de leucemia.
- Reducción del síndrome de muerte súbita infantil (SMSL): Los bebés amamantados tienen un menor riesgo de SMSL, especialmente con lactancia materna exclusiva.
- Promoción del apego: La lactancia materna fomenta la interacción y el vínculo seguro entre madre e hijo.
- Mejora de la inteligencia: Los adultos que fueron amamantados tienden a tener puntuaciones más altas en indicadores de desarrollo cognitivo, lo que se traduce en más años de escolaridad.
- Beneficios económicos: Estudios sugieren que los adultos amamantados tienen salarios más altos.
- Beneficios para las empresas: Las políticas de apoyo a la lactancia en el lugar de trabajo mejoran la retención de empleados, el rendimiento y la lealtad.
- Sostenibilidad ambiental: La lactancia materna es un proceso ecológico que no genera contaminación ni desechos.
- Protección para las madres: Las mujeres que amamantan tienen un menor riesgo de desarrollar diabetes tipo 2, cáncer de mama y cáncer de ovarios.
La leche materna contiene componentes que van más allá de la nutrición, influyendo en la programación epigenética y la expresión génica a largo plazo. Por estos motivos, la lactancia materna es considerada una política imperativa de salud pública.
El Código Internacional de Comercialización de Sucedáneos de la Leche Materna establece directrices para prevenir el marketing inapropiado de productos sustitutos de la leche materna. La implementación y monitoreo de este código son esenciales.

El Proceso de Destete
El destete es el proceso mediante el cual un niño pasa de la lactancia materna a otras formas de nutrición. Requiere paciencia y comprensión por parte de la madre y el bebé.
La Academia Americana de Pediatría (AAP) recomienda la lactancia materna exclusiva durante los primeros seis meses, seguida de una combinación de alimentos sólidos y leche materna hasta al menos el primer año. La mayoría de los expertos coinciden en que la lactancia puede continuar mientras la madre y el bebé lo deseen. La Organización Mundial de la Salud (OMS) recomienda amamantar hasta los dos años de edad.
El destete no tiene por qué ser un proceso drástico. Algunas madres optan por destetar durante el día y continuar amamantando por la noche. Es importante observar las señales del bebé; algunos niños dejan de mamar por sí mismos, mientras que otros pueden resistirse al destete.
Estrategias para el Destete
- Reducción gradual de tomas: Disminuir progresivamente las sesiones de lactancia, idealmente una por semana, hasta que el niño se alimente completamente de biberón o vaso.
- Mantener la producción de leche: Si se desea seguir extrayendo leche materna, es necesario hacerlo para mantener la producción.
- Evitar la congestión y el dolor: Reducir las tomas lentamente puede ayudar a prevenir la congestión y el dolor en los pechos.
- Priorizar tomas: Se puede comenzar por eliminar la toma del mediodía, que suele ser menos abundante. Muchas madres conservan la toma nocturna como un momento especial de vínculo.
- Introducción de alimentos sólidos: A medida que el niño consume tres comidas sólidas al día, el interés por la lactancia puede disminuir naturalmente.
- Suplementación con fórmula: Si se desteta antes del año o si la producción de leche es insuficiente, se puede recurrir a la fórmula infantil, consultando con el médico.
- Uso de biberón o vaso: Introducir gradualmente el biberón o vaso con leche materna (o fórmula) puede facilitar el destete.
- Alimentos sólidos: Los niños mayores de 6 meses deben recibir alimentos sólidos además de leche materna. Después del año, la leche materna sola no cubre todas las necesidades nutricionales.
- Adaptación al vaso: Tener paciencia mientras el niño se acostumbra a beber de un vaso.
- Cambio de rutinas: Planificar actividades entretenidas o salidas en los momentos habituales de lactancia, y evitar sentarse en lugares asociados a la lactancia.
- Distracción: La pareja u otros familiares pueden ayudar a distraer al bebé durante los horarios de lactancia.
- Hábitos de consuelo: Permitir que el niño desarrolle hábitos de consuelo como chuparse el dedo o abrazar una mantita.
El destete puede generar emociones encontradas tanto en la madre como en el bebé. Si bien puede brindar mayor libertad a la madre, también implica la finalización de una etapa íntima y de fortalecimiento del vínculo.
DESTETE en 3 DÍAS 👶🏼🍼 ¿Cuándo y cómo quitar el pecho al bebé? || Embarazo y Bebés
Compatibilidad de la Lactancia Materna con el Trabajo y Manejo de la Extracción de Leche
La vuelta al trabajo no es incompatible con la lactancia materna. Existen diversas opciones para continuar amamantando:
- Introducción de comidas complementarias: Adelantar la introducción de frutas y verduras para que coincidan con las horas de ausencia de la madre.
- Visitas al trabajo: Si es posible, que lleven al bebé al trabajo para amamantarlo, o que la madre acuda al lugar de trabajo para dar el pecho. Los bebés mayores de tres meses maman rápidamente, por lo que una hora puede ser suficiente.
- Extracción de leche: La leche se puede extraer en el lugar de trabajo o en casa.
Técnicas de Extracción de Leche
El bebé estimula el reflejo de "subida" de la leche. Si se utiliza la extracción manual, se coloca la mano en forma de "C" sobre el pecho, con el pulgar en la parte superior. Este método puede durar entre 20 y 30 minutos.
No todos los sacaleches son adecuados. Los de tipo bocina pueden dañar el pezón y son difíciles de limpiar, aunque son los más conocidos. Los sacaleches de jeringa (cilindro) son más recomendables, ya que crean vacío sin dañar tanto el pecho. Los sacaleches eléctricos dobles reducen significativamente el tiempo de extracción.
Almacenamiento y Conservación de la Leche Materna
- Cantidades pequeñas: Guardar la leche en recipientes de 50-100cc o calculando la cantidad que el bebé tomará en cada toma.
- Congelación: La leche materna puede conservarse en el congelador hasta por 2 semanas.
- Transporte: Las neveras portátiles con acumuladores de hielo son prácticas para transportar la leche a la guardería o a casa de familiares, manteniendo una temperatura adecuada.
- Descongelación: El método más adecuado es descongelar la leche en el frigorífico para evitar cambios bruscos de temperatura.
- Calentamiento: No utilizar microondas para calentar la leche, ya que no se calienta de manera uniforme y pierde propiedades.
Es recomendable acostumbrar al bebé a la nueva modalidad de alimentación una o dos semanas antes del regreso al trabajo, idealmente con el padre u otra persona que no sea la madre.
Aspectos Legales y Laborales para Madres Lactantes
En España, las trabajadoras tienen derecho a 16 semanas de descanso por parto simple, ampliables por parto múltiple. Hasta los nueve meses del bebé, la madre tiene derecho a una hora de reducción de jornada diaria, divisible en dos medias horas.
Además, existe el derecho a disfrutar de un período de excedencia sin sueldo por cuidado de hijos menores de tres años y a una reducción de jornada por guarda y custodia de hijos menores de ocho años (entre un octavo y la mitad de la jornada).
Nutrición de la Madre Lactante
La leche materna es el alimento ideal para recién nacidos y lactantes. Las reservas nutricionales de la madre pueden verse afectadas por el embarazo y el parto, y la lactancia plantea necesidades nutricionales especiales.
La composición de la leche materna es relativamente constante, pero la dieta de la madre influye en algunos nutrientes, especialmente en el contenido de grasa y en vitaminas liposolubles como la A y D. Una dieta deficiente en estas vitaminas puede resultar en leche con menores cantidades. Es fundamental que la mujer lactante aumente su ingesta de nutrientes para mantener un buen estado nutricional.
Requerimientos Nutricionales Durante la Lactancia
- Calorías: Se recomiendan entre 2.300-2.500 kcal al día para una madre lactante de un hijo, y 2.600-3.000 kcal para gemelos. Dietas de adelgazamiento por debajo de 1.800 kcal se desaconsejan, ya que pueden afectar las reservas maternas.
- Proteínas: Las necesidades adicionales de proteínas durante la lactancia son mínimas, pero importantes. Una ingesta insuficiente puede afectar la concentración de caseína en la leche.
- Hidratos de carbono: La lactosa es el principal hidrato de carbono de la leche materna y es esencial para el desarrollo cerebral del niño.
- Lípidos: Son la principal fuente de calorías en la leche materna y su contenido es variable. La desnutrición materna se relaciona con niveles más bajos de lípidos. El ácido docosahexaenoico (DHA) es crucial para el desarrollo del cerebro, la retina y el oído.
- Agua: Aunque el agua representa la mayor parte de la leche, forzar la ingesta de líquidos por encima de la sed no beneficia la producción.
- Vitaminas: La concentración de vitaminas hidrosolubles en la leche depende mucho de la ingesta materna. Las vitaminas liposolubles dependen de las reservas maternas, aunque también pueden aumentar con la dieta. La suplementación con vitamina D es recomendada para todos los lactantes amamantados.
Las necesidades nutricionales de la mujer lactante son considerablemente mayores que durante el embarazo. La edad materna, el nivel de actividad y el metabolismo individual influyen en la cantidad de alimento necesaria. La edad materna puede modificar las necesidades, especialmente en madres adolescentes y malnutridas.
Mastitis y Candidiasis Oral
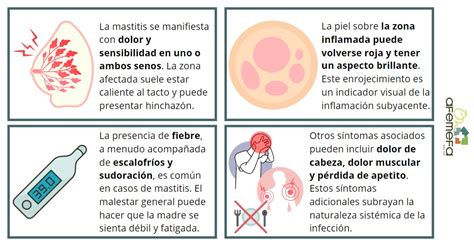
La mastitis es una inflamación del seno, a menudo causada por una infección, que puede dejar a la madre muy cansada. Suele ocurrir cuando las bacterias entran al seno a través del pezón, o por dejar pasar mucho tiempo entre tomas.
Síntomas y Tratamiento de la Mastitis
- Síntomas: Zona dolorida, enrojecida o caliente en el seno; ganglios linfáticos inflamados en la axila; frecuencia cardíaca rápida y síntomas seudogripales.
- Tratamiento: Generalmente se trata con antibióticos recetados por un médico. Es crucial completar el ciclo de antibióticos.
- Medidas adicionales: Aplicar paños húmedos y tibios sobre el seno afectado, amamantar del seno afectado (si es posible, empezar por el sano si el dolor es intenso), y extraer la leche manualmente o con sacaleches si la lactancia directa es dolorosa. Se pueden tomar analgésicos como acetaminofén o ibuprofeno para el dolor y la fiebre.
Si los síntomas de mastitis no mejoran, o si hay dolor intenso en el pezón, dolor agudo entre tomas, o los pezones se ven muy rosados, podría tratarse de candidiasis oral (infección por hongos). El tratamiento requiere que tanto la madre como el bebé reciban medicación antifúngica.
En casos severos de mastitis, puede formarse un absceso (acumulación de pus). El drenaje del absceso y el tratamiento con antibióticos son necesarios. La mayoría de las mujeres pueden continuar amamantando durante la infección y el tratamiento.