Las pruebas prenatales son procedimientos médicos diseñados para detectar posibles trastornos genéticos y defectos congénitos en un feto antes de su nacimiento. Estas pruebas se realizan a la mujer embarazada o directamente al feto durante el embarazo, y su objetivo es determinar la presencia de ciertas anomalías, tanto hereditarias como espontáneas.
Generalmente, el proceso comienza con pruebas de cribado no invasivas, como la ecografía o los análisis de sangre. Si los resultados de estas pruebas iniciales son anormales, la mujer embarazada tiene la opción de someterse a pruebas invasivas. Estas últimas, que incluyen la biopsia de vellosidades coriónicas (BVC), la amniocentesis y la toma de muestras de sangre umbilical percutánea (cordocentesis), utilizan una muestra de ADN fetal para obtener un diagnóstico más preciso. Sin embargo, es importante tener en cuenta que las pruebas invasivas conllevan un bajo riesgo de pérdida del embarazo o de daño al feto.
La ecografía es una parte rutinaria de la atención prenatal. En el caso de otras pruebas, tanto invasivas como no invasivas, destinadas a detectar anomalías genéticas fetales o defectos congénitos, es fundamental que los futuros padres discutan la precisión de la prueba y los riesgos asociados con su profesional de la salud.
Las pruebas no invasivas, como la ecografía, generalmente no presentan riesgos directos. No obstante, un falso positivo (un resultado anormal cuando el bebé no presenta ninguna anomalía) puede llevar a los padres a someterse a pruebas invasivas con riesgos asociados.
Los progenitores deben sopesar cuidadosamente los riesgos frente a los beneficios de realizar una prueba y de conocer el estado de salud de su bebé. Deben considerar si la incertidumbre sobre los resultados les causaría ansiedad y cómo utilizarían la información en caso de que se detectara una anomalía. También deben contemplar la posibilidad de un aborto y, si deciden no abortar, si prefieren estar preparados psicológicamente o si el conocimiento previo les generaría mayor ansiedad.
Para algunas parejas, los riesgos de las pruebas superan los beneficios, y deciden no realizarlas.
Pruebas Prenatales No Invasivas para Detectar Anomalías Genéticas
Se han desarrollado diversas pruebas no invasivas para intentar detectar ciertas anomalías en el feto. Las pruebas actuales permiten evaluar:
- Anomalías cromosómicas, como la trisomía 21 (síndrome de Down), la trisomía 13 y la trisomía 18.
- Defectos del tubo neural, como la espina bífida.
En ocasiones, es necesario realizar más de un tipo de prueba, ya que no todas las pruebas detectan tanto anomalías cromosómicas como defectos del tubo neural.
Las pruebas prenatales no invasivas son pruebas de cribado. Un resultado anormal aumenta la preocupación de que un feto pueda tener una anomalía, pero no proporciona información definitiva. Si el resultado es anormal, los futuros progenitores pueden optar por una prueba prenatal invasiva para obtener una confirmación.
Estas pruebas no invasivas no suponen ningún riesgo para el feto o el embarazo y pueden incluir uno o varios de los siguientes elementos:
- Análisis de sangre (utilizando la sangre de la madre) para detectar ADN fetal.
- Análisis de sangre (utilizando la sangre de la madre) para detectar ciertas sustancias (llamadas marcadores séricos), como la alfafetoproteína (AFP) o la gonadotropina coriónica humana (hCG).
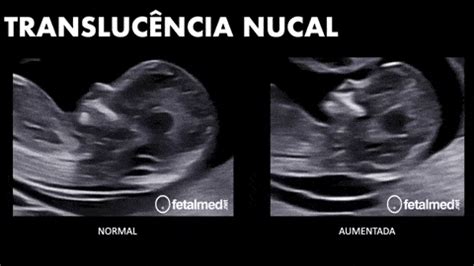
- Ecografía para medir una parte fetal específica, como el espacio lleno de líquido cerca de la parte posterior del cuello del feto, conocido como translucencia nucal fetal (TN).
Durante el embarazo, algunas sustancias pasan del feto a la madre y pueden ser analizadas mediante análisis de sangre maternos. Entre estas sustancias se incluye parte del ADN fetal. Además, en el caso de ciertas anomalías fetales, el feto produce concentraciones anormales de ciertos marcadores séricos.
Los médicos suelen ofrecer análisis de sangre para detectar anomalías fetales como parte de la atención prenatal de rutina. Sin embargo, algunos futuros progenitores deciden no realizar ninguna prueba.
A veces, los futuros padres deciden omitir estas pruebas no invasivas y proceder directamente a las pruebas genéticas prenatales invasivas (como la BVC o la amniocentesis), especialmente si la pareja corre un mayor riesgo de tener un bebé con una anomalía genética.
Si el embarazo se logra mediante fecundación in vitro (FIV), a veces es posible diagnosticar trastornos genéticos antes de que el óvulo fecundado se transfiera al útero, lo que se denomina diagnóstico genético preimplantacional (DGP).
Los futuros padres deben recordar que las pruebas de cribado no siempre son precisas. Pueden pasar por alto anomalías o indicar la presencia de anomalías cuando no existen.
Prueba de Cribado de ADN Libre de Células (cfDNA)
El análisis de ADN libre de células (cfDNA) de la sangre de la madre, que puede realizarse a partir de las 10 semanas de embarazo, es un método común para la detección de anomalías cromosómicas fetales, como el síndrome de Down, la trisomía 18 y la trisomía 13. Esta prueba analiza pequeños fragmentos de ADN fetal presentes en la sangre materna.
Las tasas de detección obtenidas con esta tecnología son más elevadas que con la mayoría de otros métodos no invasivos. Sin embargo, si el resultado es positivo, se recomienda una prueba prenatal invasiva para confirmar el diagnóstico.
Prueba de Cribado de Marcadores Séricos
Las pruebas de marcadores séricos en la sangre de la madre pueden detectar anomalías cromosómicas, defectos del tubo neural o ambos. La elección de las pruebas puede depender del momento de la gestación, las preferencias de los futuros padres o los protocolos de la clínica u hospital.
Entre los marcadores más importantes se encuentran:
- Alfafetoproteína (AFP): una proteína producida por el feto.
- Proteína A placentaria asociada al embarazo (PAPP-A): una proteína producida por la placenta. Un nivel bajo de PAPP-A puede asociarse con un mayor riesgo de ciertas condiciones, incluyendo anomalías cromosómicas y resultados obstétricos adversos como prematuridad, restricción del crecimiento fetal, hipertensión gestacional y diabetes gestacional.
- Estriol: una hormona formada a partir de sustancias producidas por el feto.
- Gonadotropina coriónica humana (hCG): una hormona producida por la placenta. Niveles anormalmente altos de hCG libre pueden indicar un mayor riesgo de ciertas condiciones.
- Inhibina A: una hormona producida por la placenta.
El cribado de marcadores séricos puede incluir diversas combinaciones de pruebas, generalmente entre la semana 10 y 13 de gestación (cribado del primer trimestre) o entre la semana 16 y 18 (cribado del segundo trimestre).
En ocasiones, las pruebas séricas se realizan junto con una ecografía para medir la translucencia nucal fetal, un espacio lleno de líquido cerca de la nuca del feto.
Pruebas para Detectar Defectos del Tubo Neural
La concentración de alfafetoproteína (AFP) en sangre se mide habitualmente en todas las mujeres embarazadas. Una concentración elevada de esta sustancia puede indicar un aumento del riesgo de presentar:
- Un bebé con un defecto del tubo neural en el encéfalo (como anencefalia) o en la médula espinal (como espina bífida).
Sin embargo, el nivel de AFP también puede estar elevado por otras razones, como:
- Un niño con malformaciones congénitas de la pared abdominal.
- Complicaciones tardías del embarazo, como aborto espontáneo, restricción del crecimiento fetal o muerte del feto.
Si se detectan niveles anómalos de AFP en sangre materna, se suele realizar una ecografía para evaluar al feto.
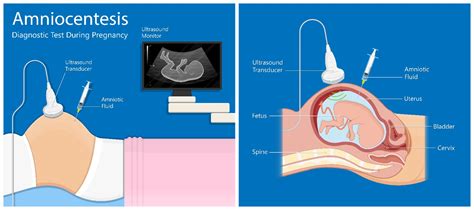
La amniocentesis es una prueba invasiva que permite medir la concentración de AFP en el líquido amniótico, analizar los cromosomas fetales y determinar la presencia de la enzima acetilcolinesterasa. Los resultados ayudan a evaluar el riesgo de un defecto del tubo neural u otra anomalía. Una concentración elevada de AFP o la presencia de acetilcolinesterasa en el líquido amniótico sugiere una malformación del tubo neural o una anomalía en otras estructuras.
Ecografía
La ecografía es una prueba de rutina durante el embarazo que no implica riesgos conocidos para la madre o el feto. Puede utilizarse para:
- Confirmar la viabilidad fetal.
- Determinar la presencia de más de un feto.
- Confirmar la edad gestacional.
- Localizar la placenta.
- Detectar ciertos defectos congénitos estructurales obvios en el segundo trimestre, que pueden indicar un mayor riesgo de anomalía cromosómica.
Si una mujer embarazada obtiene resultados anormales en un análisis de sangre prenatal o tiene antecedentes familiares de defectos congénitos, se puede realizar una ecografía para evaluar al feto. Sin embargo, los resultados normales no garantizan la ausencia de anomalías, ya que no todas pueden ser detectadas.
En centros especializados, se pueden realizar ecografías dirigidas con equipos de alta resolución, que proporcionan imágenes más detalladas y permiten el diagnóstico de pequeñas malformaciones congénitas. Estas ecografías pueden ayudar a estimar el riesgo de una anomalía cromosómica y a identificar defectos congénitos estructurales que sugieren un mayor riesgo.
Pruebas Invasivas para el Diagnóstico Prenatal
Existen varios procedimientos invasivos que permiten analizar directamente el material genético fetal para detectar anomalías genéticas y cromosómicas. Estas pruebas, que requieren la inserción de un instrumento en el cuerpo, conllevan un ligero riesgo de aborto espontáneo o daño fetal.
Amniocentesis
La amniocentesis es uno de los procedimientos más utilizados para detectar alteraciones antes del nacimiento. Generalmente se ofrece a mujeres embarazadas mayores de 35 años, quienes tienen un mayor riesgo de tener un feto con anomalías cromosómicas. Sin embargo, muchos médicos ofrecen esta prueba a todas las mujeres embarazadas.
En este procedimiento, se extrae una muestra del líquido amniótico, que contiene células fetales desprendidas. Estas células se cultivan en laboratorio para analizar los cromosomas. La amniocentesis se suele practicar a partir de las 15 semanas de embarazo.
La amniocentesis permite medir la concentración de AFP en el líquido amniótico, lo que proporciona una indicación más fiable de defectos en el encéfalo o la médula espinal que el análisis en sangre materna.
Biopsia de Vellosidades Coriónicas (BVC)
La biopsia de vellosidades coriónicas (BVC) se utiliza para detectar anomalías en el feto, extrayendo una muestra de las vellosidades coriónicas (parte de la placenta). Existen dos métodos:
- Método transcervical: Se introduce un catéter fino y flexible por la vagina y el cuello uterino hasta la placenta.
- Método transabdominal: Se inserta una aguja a través de la pared abdominal hasta la placenta.
En ambos métodos, se aspira una muestra de placenta mediante una jeringa para su análisis.
Tanto la amniocentesis como la BVC se realizan bajo guía ecográfica.
Consideraciones importantes tras la amniocentesis:
- Dolor: Algunas mujeres experimentan dolor leve durante 1 o 2 horas después del procedimiento.
- Manchado o pérdida de líquido amniótico: Puede ocurrir, pero generalmente es leve y transitorio.
- Incompatibilidad Rh: Si la madre tiene sangre Rh-negativa y el feto Rh-positiva, se administra inmunoglobulina Rho(D) para prevenir la producción de anticuerpos.
La amniocentesis generalmente no causa problemas significativos a la madre ni al feto.
El Papel de la PAPP-A en el Cribado Prenatal
La proteína A placentaria asociada al embarazo (PAPP-A) es una glicoproteína secretada por la placenta y es un marcador establecido en el cribado del primer trimestre para la detección de aneuploidías. Su concentración en sangre materna aumenta a lo largo del embarazo.
Un nivel bajo de PAPP-A en el primer trimestre puede asociarse con:
- Un mayor riesgo de anomalías cromosómicas, como trisomía 21, 13 y 18, y monosomía X0.
- Resultados obstétricos adversos, incluyendo:
- Pérdida gestacional (aborto o muerte fetal).
- Restricción del crecimiento intrauterino (RCIU).
- Parto prematuro.
- Hipertensión gestacional y preeclampsia.
- Diabetes gestacional.
Se considera que la PAPP-A refleja la función placentaria, y niveles insuficientes pueden llevar a un crecimiento fetal y placentario disminuido.
La investigación sobre la PAPP-A ha revelado su asociación con diversos eventos obstétricos adversos. Diversos estudios han correlacionado niveles bajos de PAPP-A con un aumento significativo de prematuridad, diabetes gestacional, restricción del crecimiento e hipertensión gestacional.
Aunque la PAPP-A se utiliza como marcador en el cribado de primer trimestre, su valor predictivo para preeclampsia, por ejemplo, es limitado cuando se usa de forma aislada. Se están estudiando modelos de cribado que combinan la PAPP-A con otros marcadores y parámetros ecográficos para mejorar la detección de estas condiciones.
Otras Consideraciones y Avances en Pruebas Prenatales
El campo del cribado genético prenatal ha experimentado avances significativos en los últimos años, principalmente con la introducción del ADN libre de células (cfDNA) en la práctica clínica. Esta tecnología, que analiza fragmentos de ADN fetal circulante en la sangre materna, ofrece una alta tasa de detección para las aneuploidías más comunes, como la trisomía 21, 18 y 13, así como anomalías de los cromosomas sexuales.
El test de cfDNA se considera más sensible y con una menor tasa de cribado positivo en comparación con los métodos de cribado sérico tradicionales. Sin embargo, los resultados positivos de cfDNA aún requieren confirmación mediante pruebas diagnósticas invasivas.
Es importante destacar que las pruebas de cribado, tanto las séricas como las de cfDNA, pueden tener falsos positivos o falsos negativos. El mosaicismo placentario, los embarazos gemelares reducidos, el mosaicismo materno y ciertos tipos de cáncer en la madre pueden influir en los resultados de las pruebas de cfDNA, llevando a resultados falsamente positivos.
La decisión de realizar pruebas prenatales, y cuáles, es una elección personal de los futuros padres, que debe basarse en una información completa sobre los beneficios, riesgos y limitaciones de cada opción, en consulta con su profesional de la salud.