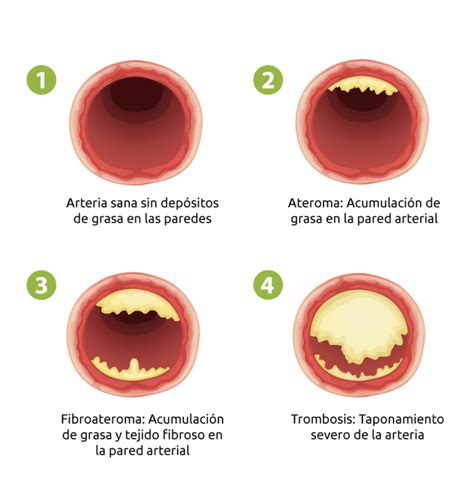
La aterosclerosis, una de las principales causas de muerte en la población adulta, es un proceso que se inicia en la infancia. La presencia de dislipidemia, caracterizada por alteraciones en las concentraciones de lípidos sanguíneos, es un factor de riesgo cardiovascular (FRCV) fundamental en este proceso. Por ello, su identificación y tratamiento temprano constituyen pilares de la pediatría preventiva actual.
El colesterol y los triglicéridos son lípidos esenciales para el organismo, transportados en sangre unidos a apoproteínas, formando macromoléculas llamadas lipoproteínas. Su concentración sanguínea está determinada por factores genéticos y dietéticos. Las dislipidemias, especialmente la hipercolesterolemia, están directamente relacionadas con el desarrollo y progresión de la aterosclerosis. Este proceso comienza en la infancia con la formación de estrías lipídicas en la pared arterial, puede progresar a placas de ateroma en la adolescencia y juventud, y manifestarse clínicamente en la adultez como enfermedad cardiovascular (ECV).
Dado que la aterosclerosis es la principal causa de morbi-mortalidad en los países desarrollados, su prevención debe iniciarse en la edad pediátrica, coincidiendo con el inicio del proceso.
Causas de la Dislipidemia en la Infancia
Las dislipidemias en la infancia pueden ser de origen primario (genético) o secundario (adquirido).
Dislipidemias Primarias (Genéticas)
Estas dislipidemias se deben a factores genéticos implicados en el metabolismo lipídico y pueden clasificarse en monogénicas (alteración de un solo gen) o poligénicas (suma de efectos de varios genes, más frecuentes y menos severas, influenciadas por factores ambientales).
Hipercolesterolemias Monogénicas
- Forma clásica (Deficiencia del Receptor de LDL): Causada por mutaciones en el gen del receptor LDL (LDLR).
- Herencia homocigota: Síntomas antes de los 10 años, xantomas, arco corneal, niveles muy elevados de Colesterol Total (CT) y Colesterol LDL (C-LDL), y desarrollo precoz de aterosclerosis generalizada.
- Herencia heterocigota: Aparición más tardía y leve de síntomas y alteraciones lipídicas. Xantomas infrecuentes antes de los 20 años, CT entre 270-550 mg/dl, y C-LDL > 160 mg/dl.
- Otras hipercolesterolemias monogénicas autosómicas dominantes: Debidas a mutaciones en el gen de la ApoB (APOB) o en el gen de la proproteína convertasa subtilisina/kexina tipo 9 (PCSK9).
- Hipercolesterolemia Autosómica Recesiva (ARH): Déficit de la proteína adaptadora ARH, que resulta en una disminución del aclaramiento de LDL y aumento de C-LDL y CT. Fenotipo similar a la hipercolesterolemia familiar homocigota, pero generalmente menos severo.
Hiperlipemias Poligénicas
Son la forma más frecuente de hipercolesterolemias primarias (80%), con aumentos moderados de colesterol (percentil 75-95) y padres o hermanos con elevaciones similares o niveles normales. La expresión fenotípica está influenciada por factores ambientales, especialmente la dieta.
Otras Dislipidemias Primarias
- Hipercolesterolemia poligénica: La más frecuente, con aumentos moderados de colesterol y fuerte influencia dietética.
- Hiperlipemia familiar combinada: Herencia autosómica dominante, con expresión incompleta en la infancia. Riesgo aumentado de enfermedad vascular. Requiere C-LDL y triglicéridos (TG) en percentil > 95.
- Hipertrigliceridemia familiar: Aumento de la síntesis hepática de VLDL, cursando con aumento de TG (200-500 mg/dl).
- Déficit familiar de Apo B-100: Apolipoproteína B-100 defectuosa que no se une al receptor de LDL, elevando el C-LDL sérico.
- Resistencia a la acción de la insulina: Aumento de la lipólisis y de la producción de VLDL.
- Defectos en el transporte de colesterol: Mutación en el gen ABCG5/ABCG8, cursando con aumento de esteroles vegetales y C-LDL.
- Defectos genéticos infrecuentes que reducen el C-HDL: Incluyen la enfermedad de Tangier (casi ausencia de C-HDL) y otras formas de hipoalfalipoproteinemia.
Dislipidemias Secundarias
Estas dislipidemias son adquiridas y pueden estar asociadas a:
- Enfermedades: Hipotiroidismo, diabetes mellitus, síndrome nefrótico, hepatopatías, enfermedades de depósito.
- Fármacos: Corticoides, anabolizantes, anticonceptivos orales.
- Factores del estilo de vida: Obesidad, sedentarismo, dieta inadecuada.
Dislipidemia infantil y riesgo de enfermedad cardiovascular
Impacto de la Obesidad y la Dislipidemia en la Infancia
La obesidad infantil es un factor de riesgo significativo para el desarrollo de dislipidemia. El 70% de los niños con obesidad consumen dietas ricas en grasas saturadas y azúcares simples, lo que contribuye a desarrollar dislipidemia en un 50% de ellos. Las alteraciones metabólicas asociadas no solo comprometen la salud inmediata, sino que también incrementan la probabilidad de desarrollar daño vascular temprano. Se estima que el 30% de los niños obesos muestran signos de aterosclerosis subclínica.
Además, el impacto psicosocial de la obesidad infantil es considerable, con un mayor riesgo de experimentar problemas de autoestima, ansiedad y depresión, afectando su calidad de vida y pudiendo perpetuar patrones de comportamiento no saludables. El desarrollo de complicaciones metabólicas, como la aterosclerosis subclínica, puede comenzar a los 10 años, afectando al 25% de los niños con obesidad severa, y asociándose a un aumento del 30% en el riesgo de enfermedades cardiovasculares en la adultez.
Las alteraciones metabólicas maternas durante el embarazo, como la dislipidemia, también afectan el desarrollo fetal y aumentan la probabilidad de obesidad infantil en un 40%. Esto subraya la importancia de la salud materna preconcepcional y durante el embarazo.

Diagnóstico y Cribado de la Dislipidemia en la Infancia
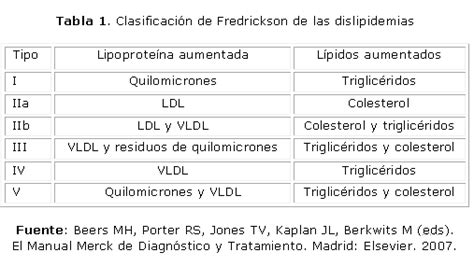
El diagnóstico de dislipidemia se basa en la determinación de los niveles de lípidos en sangre. Se considera dislipidemia valores por encima del percentil 95 para la edad y sexo de CT, C-LDL y TG, y valores de C-HDL por debajo del percentil 10.
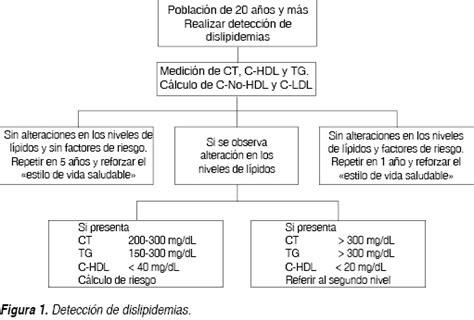
El cribado de las dislipidemias en niños y adolescentes es un tema controvertido. Las estrategias incluyen:
- Cribado en cascada familiar: Realizado cuando existe un diagnóstico de dislipidemia en la familia. Es la estrategia más utilizada en España y otros países europeos.
- Cribado universal: Realización de análisis de lípidos a toda la población infantil.
- Cribado selectivo: Basado en la historia familiar y otros factores de riesgo. Se recomienda en población infanto-juvenil de riesgo entre los 2 y 8 años, y entre los 12 y 16 años.
Criterios para la búsqueda selectiva de niños y adolescentes con riesgo de ECV:
- Padres o abuelos con cardiopatía isquémica (infarto agudo de miocardio, insuficiencia cardíaca, angina de pecho, enfermedad vascular periférica, accidente cerebrovascular o muerte cardíaca repentina) antes de los 55 años.
- Familiares adultos directos con niveles de CT elevados (superiores a 240 mg/dl).
- Niños y adolescentes sin antecedentes familiares patológicos conocidos, pero que presentan otros factores de riesgo cardiovascular.
- Toma de ciertos fármacos que pueden modificar los lípidos.
Evaluación de los niveles de lípidos:
- Colesterol Total (CT): Se determina el CT. Si es inferior a 200 mg/dl, se repite el estudio cada 5 años. Si es superior a 200 mg/dl, se realiza un análisis en condiciones estandarizadas (12 horas de ayuno) para determinar C-HDL, C-LDL y TG.
- Colesterol LDL (C-LDL):
- Si C-LDL < 110 mg/dl: Control analítico cada 5 años.
- Si C-LDL entre 110-129 mg/dl: Recomendaciones dietético-nutricionales, aumento de actividad física y control anual.
- Si C-LDL > 130 mg/dl: Reevaluación para excluir causas secundarias (hipotiroidismo, consumo de alcohol, ciertos medicamentos, diabetes, hepatopatías, síndrome nefrótico, etc.). Si se confirma hipercolesterolemia primaria, se procede al diagnóstico de la enfermedad causante.
Diagnóstico de Hipercolesterolemia Familiar (HF):
- HF Heterocigota: Requiere C-LDL del paciente y de uno de los progenitores en percentil > 98 (aprox. ≥ 150 y ≥ 170 mg/dl, respectivamente), y otro familiar con CT > 300 mg/dl y/o antecedentes de ECV.
- HF Homocigota: Sospechar con C-LDL ≥ 500 mg/dl o ≥ 300 mg/dl tras tratamiento farmacológico, especialmente si existen xantomas antes de los 10 años.
Tratamiento de la Dislipidemia en la Infancia
El tratamiento de la dislipidemia en la infancia se basa en cambios en el estilo de vida y, en casos seleccionados, tratamiento farmacológico.
Modificaciones del Estilo de Vida
Dieta
La dieta es un factor exógeno crucial que influye en los niveles plasmáticos de lípidos. Las recomendaciones generales incluyen:
- Menores de 2 años: No es necesaria la restricción de grasas o calorías en niños sanos. La lactancia materna es la alimentación óptima.
- Mayores de 2 años: Reducir la grasa total al 30% de las calorías diarias, con ácidos grasos saturados (AGS) < 10%, ácidos grasos poliinsaturados (AGP) 10%, ácidos grasos monoinsaturados (AGM) 15-20%, y colesterol < 300 mg/día.
- Hipercolesterolemia Familiar: Dieta con AGS < 7% y colesterol < 200 mg/día. Se debe asegurar una ingesta adecuada de calorías, vitaminas y minerales.
- Aporte calórico: Controlado para lograr o mantener el peso deseable.
- Fibra soluble y esteroles vegetales: Pueden ayudar a disminuir el C-LDL (5-10%). Los esteroles vegetales compiten con el colesterol por su absorción intestinal.
- Proteínas de soja: Disminuyen TG y C-VLDL, e incrementan C-HDL.
- Ácidos grasos omega-3: Aumentan las LDL grandes (menos aterogénicas) y disminuyen las LDL pequeñas (más aterogénicas).
El seguimiento terapéutico de la dieta puede implicar dos fases: "Dieta 1" (grasa total <30%, AGS <10%, colesterol <300 mg/día) y, si no se logran objetivos, "Dieta 2" (AGS <7%, colesterol <200 mg/día).

Actividad Física
La actividad física es un factor protector independiente contra el desarrollo de enfermedades cardiovasculares. Se debe educar al niño en un estilo de vida activo, promoviendo movimientos cotidianos como andar o subir escaleras. Se recomiendan al menos 1 hora de actividad física moderada o intensa, 3 días por semana para niños mayores de 5 años, y 1 hora diaria para mayores de 11 años.
Tratamiento Farmacológico
El tratamiento farmacológico se reserva para pacientes con dislipidemias genéticas o graves, o cuando el tratamiento dietético no ha sido suficiente.
Indicaciones para el Tratamiento Farmacológico
- Si tras 6-12 meses de tratamiento dietético, el C-LDL es superior a 190 mg/dl.
- Si el C-LDL está entre 160-189 mg/dl y existen otros dos factores de riesgo cardiovascular.
- En hipercolesterolemia familiar homocigota, siempre es necesario el tratamiento farmacológico.
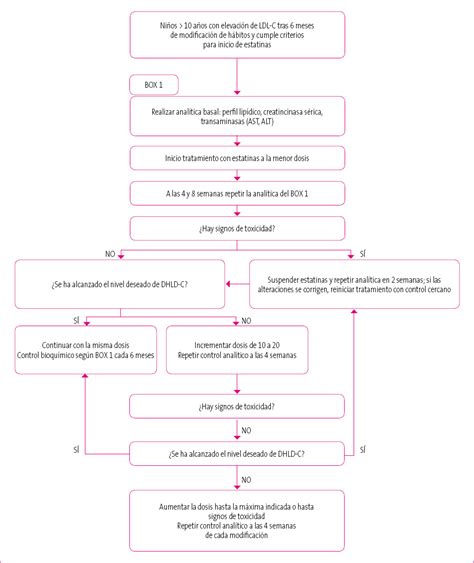
Se recomienda no iniciar tratamiento farmacológico antes de los 10 años, valorando individualmente cada caso.
Fármacos Hipolipemiantes
Estatinas
Son los fármacos de primera línea para el tratamiento de las dislipidemias. Disminuyen los niveles de CT y C-LDL entre un 18-40%. Las estatinas utilizables en pediatría incluyen lovastatina, simvastatina, atorvastatina, pravastatina y rosuvastatina (pitavastatina no indicada en menores de 18 años).
- Inicio del tratamiento: Preferiblemente después de la menarquia en niñas, y no antes de los 10 años en niños.
- Monitorización: Determinación basal de transaminasas y fosfocreatinquinasa (CPK), repetida a las 4 semanas de iniciar la terapia, junto con el perfil de lipoproteínas.
- Efectos adversos: Más frecuentes en adultos (trastornos gastrointestinales, elevación de transaminasas, elevación de CPK, mialgias, rabdomiolisis). En niños, se han observado elevaciones asintomáticas de CPK y enzimas hepáticas que revierten con la reducción de dosis.
Inhibidores de la Absorción de Colesterol (Ezetimibe)
Inhibe la absorción intestinal del colesterol dietético y biliar. Autorizado por la EMA a partir de los 10 años. Potencia los efectos de las estatinas cuando se utilizan conjuntamente.
Secuestradores de Ácidos Biliares (Resinas)
Clásicamente recomendados (colestiramina, colestipol), pero su uso ha disminuido por menor eficacia, efectos secundarios gastrointestinales y baja palatabilidad.
Fibratos
Indicados en pacientes con hipertrigliceridemia grave (TG > 50 mg/dL) con riesgo de pancreatitis. La experiencia pediátrica es limitada.
Niacina
Efectiva para elevar el HDL, pero con efectos secundarios como rash y cefalea que dificultan el tratamiento.
Nuevos Fármacos
Para hipercolesterolemia familiar homocigota o heterocigota grave con mala respuesta al tratamiento convencional, se consideran el lomitapide y el mipomersen, que reducen la producción de VLDL hepática.
LDL-aféresis
Tratamiento de elección para pacientes con HF homocigota, con efecto beneficioso en la aterosclerosis y mejora de la supervivencia. Permite la eliminación específica de C-LDL y Lp(a).
Promoción de la Salud Cardiovascular
La promoción de la salud cardiovascular en la infancia es esencial para prevenir la progresión de la aterosclerosis. Esto incluye:
- Educación a padres y niños sobre hábitos de vida saludables.
- Regulación del acceso a alimentos no saludables en entornos escolares.
- Campañas educativas sobre nutrición y actividad física.
- Implementación de políticas públicas que apoyen entornos saludables.
tags: #obesidad #dislipemica #del #lactante