La nutrición parenteral (NPT) es una terapia de soporte vital esencial, especialmente cuando la vía oral o la nutrición enteral (NE) no pueden satisfacer las necesidades nutricionales de un paciente. En el contexto del embarazo, su aplicación se vuelve crucial en situaciones clínicas específicas, como se ilustra en el caso de una paciente gestante que requirió este tipo de soporte debido a complicaciones gastrointestinales.
Caso Clínico: Nutrición Parenteral en Gestante con Suboclusión Intestinal
Se presenta el caso de una mujer de 32 años, gestante de 28 semanas y 3 días, que ingresó en el servicio de Obstetricia debido a una malrotación intestinal. Esta condición, agravada por la rectificación causada por el útero gestante, provocó una suboclusión intestinal a la salida del ángulo de Treitz. Inicialmente, se optó por un manejo conservador que incluyó la colocación de una sonda nasogástrica (SNG) descompresiva, dieta absoluta y nutrición parenteral (NPT).
La paciente conservaba tránsito intestinal, por lo que se retiró la SNG y se inició la ingesta de líquidos por vía oral. Si bien la tolerancia fue buena al principio, esta disminuyó con el avance de la gestación, manifestándose con mayor distensión abdominal y dolor. Ante esta situación, se inició la NPT, ajustada a sus necesidades calóricas y proteicas (1,1 g/Kg/día), con un aporte adicional de 450 kcal diarias por encontrarse en el tercer trimestre de gestación.
En la semana 31 de gestación, se observó hipoproteinemia, lo que motivó un aumento de los aportes nutricionales. Adicionalmente, se suplementó con zinc al detectar un déficit. Se consensuó con la paciente la disminución de las horas de administración de la NPT para facilitar su movilización, sin que esto generara hipoglucemias u otras incidencias. Durante todo el proceso, se registró una adecuada ganancia de peso materno y fetal.
Complicaciones y Manejo de la Nutrición Parenteral
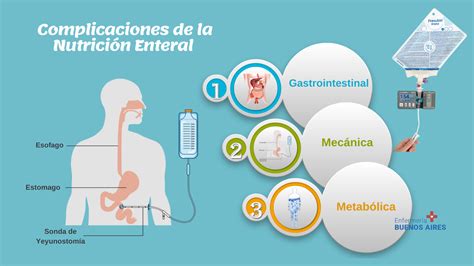
La nutrición parenteral, aunque vital, puede estar asociada a diversas complicaciones, tanto a nivel metabólico como a largo plazo. A nivel metabólico, la mayoría de estas complicaciones pueden prevenirse mediante un aporte adecuado de macro y micronutrientes, así como un control cuidadoso por parte del equipo médico y nutricionista para realizar ajustes necesarios. Estas alteraciones pueden manifestarse como:
- Aumento o disminución del azúcar en sangre.
- Acidosis o alcalosis metabólica.
- Déficit de ácidos grasos esenciales.
- Alteraciones de los electrolitos (sodio, potasio y calcio).
- Aumento de la urea y la creatinina.
- Síndrome de realimentación.
Cuando la nutrición parenteral se utiliza a largo plazo, pueden surgir alteraciones hepáticas como hígado graso, colestasis y fibrosis portal. Además, se ha observado deficiencia de ácidos grasos y de carnitina, colonización del intestino por flora bacteriana atípica, toxicidad de algunos aminoácidos, atrofia de las vellosidades y de la mucosa gastrointestinal, sobrecrecimiento y translocación bacteriana.
Tipos de Nutrición Parenteral y su Preparación
La nutrición parenteral se clasifica principalmente en dos tipos:
1. Nutrición Parenteral Central (NPC)
Este tipo de nutrición parenteral permite la administración de soluciones de alimentación a través de un catéter, que se coloca directamente en una vena de gran tamaño, como la vena cava. Un catéter es un dispositivo que facilita la inyección de fármacos y soluciones directamente en la vena.
2. Nutrición Parenteral Parcial (NPP)
Consiste en la administración de algunos nutrientes por vía intravenosa, utilizándose como complemento cuando el paciente no puede cubrir todos sus requerimientos nutricionales a través de la vía oral o la nutrición enteral.
La preparación de la fórmula de NP se realiza en dosis de 24 horas. Todas las dosis deben refrigerarse hasta el día de su uso y pueden conservarse hasta siete días. La mezcla de nutrición parenteral se conecta a una bomba intravenosa que infunde la NP a un ritmo específico, según las instrucciones del proveedor. El cambio del apósito se realiza cada 48 horas. Una vez cumplido el ciclo, se enjuaga el catéter con suero fisiológico y se sella cuidadosamente.
El equipo sanitario, compuesto por médicos, enfermeras, nutricionistas y farmacéuticos, determina las necesidades nutricionales del paciente basándose en su historial médico, índice de masa corporal (IMC) y resultados de pruebas de laboratorio.
Hiperemesis Gravídica: Un Desafío en la Nutrición Materna
La hiperemesis gravídica se define como una patología del embarazo caracterizada por náuseas y vómitos persistentes, generalmente antes de la semana 20 de gestación, que pueden ocasionar una pérdida de peso superior al 5% y trastornos hidroelectrolíticos graves. Aunque su etiología exacta no está completamente clara, se considera multifactorial, con teorías que involucran factores hormonales (elevación de HCG, dosis altas de estrógenos), hipofunción corticoide, disminución en la producción de endorfinas, y aspectos psicológicos como trastornos de somatización o estrés.
Otras teorías sugieren alteraciones del ritmo gástrico, como el reflujo gastroesofágico, y algunos estudios relacionan la mayor frecuencia de hiperemesis gravídica con fetos femeninos y la presencia de anticuerpos anti-Helicobacter pylori.
La clínica se caracteriza por vómitos persistentes y excesivos, náuseas intensas, y en ocasiones hipersalivación. El diagnóstico diferencial es crucial para distinguir la hiperemesis gravídica de los vómitos propios del embarazo, basándose en la pérdida de peso, deshidratación y cetosis.
Complicaciones de la Hiperemesis Gravídica
Las complicaciones maternas pueden incluir ictericia, albuminuria intensa, fiebre, alteraciones hemorrágicas (gingivitis, hematemesis, púrpuras), neumonía por aspiración (síndrome de Mendelson), y síndrome de Mallory-Weiss con desgarros esofagogástricos.
Las complicaciones fetales más significativas son el retraso del crecimiento intrauterino y, aunque infrecuente, la muerte fetal. Estudios han asociado la escasa ganancia de peso de la gestante con un menor peso al nacer del neonato.
Tratamiento de la Hiperemesis Gravídica
El tratamiento para los vómitos propios del embarazo puede ser ambulatorio, con antieméticos orales y medidas dietéticas generales. Sin embargo, en la hiperemesis gravídica, el tratamiento es intrahospitalario e incluye dieta absoluta inicial, soluciones hidroelectrolíticas, vitaminas (piridoxina, tiamina, vitamina C), tratamiento antiemético y sedante intravenoso. En casos refractarios, se recurre a soporte nutricional, primero con nutrición enteral (sonda nasogástrica o nasoyeyunal) y, posteriormente, con nutrición parenteral total (vía periférica o central), o incluso yeyunostomía o gastrostomía percutánea.
El apoyo psicológico y medidas psicoterapéuticas son fundamentales en el abordaje de esta patología.
¿Qué es la hiperémesis gravídica? ¿Cuáles son sus síntomas?
tags: #nutricion #parenteral #gestante