El seminograma, también conocido como espermograma o espermiograma, es un análisis fundamental para evaluar la calidad del semen y determinar el potencial fértil del varón. Esta prueba estudia las características físico-químicas del semen, así como la concentración, movilidad y morfología de los espermatozoides. La Organización Mundial de la Salud (OMS) establece los valores de referencia para interpretar los resultados y clasificar una muestra como normal (normozoospermia) o alterada.
¿Cómo se Realiza un Seminograma?
Para obtener una muestra de semen adecuada, se recomienda que el hombre se masturbe tras un periodo de abstinencia eyaculatoria de 3 a 5 días. Es crucial recolectar todo el eyaculado en un recipiente estéril, sin perder ninguna fracción, ya que las primeras gotas contienen la mayor concentración de espermatozoides y las últimas sustancias necesarias para otros análisis. Preferiblemente, la muestra debe recogerse en la propia clínica para mantener las condiciones óptimas. Si se recolecta en casa, es vital mantener la muestra a temperatura corporal (cerca del cuerpo y envuelta para evitar la luz) y entregarla en el centro de análisis en un máximo de 30-40 minutos, ya que un tiempo mayor puede afectar la movilidad de los espermatozoides.
El análisis de la muestra se realiza tanto de forma macroscópica como microscópica por personal cualificado del laboratorio.

Análisis Macroscópico del Semen
El análisis macroscópico evalúa las características de la muestra de semen observables a simple vista:
- Volumen: El volumen normal de un eyaculado, tras un periodo de 3 a 5 días de abstinencia, debe ser superior a 1.5 ml. Volúmenes inferiores pueden indicar obstrucciones o infecciones, mientras que volúmenes excesivamente altos pueden diluir el semen y reducir la eficacia fecundante.
- Color: El semen normal presenta un color blanco grisáceo u opalescente, ligeramente amarillento. Un color rojizo puede indicar hematospermia (sangre en el semen), un amarillo intenso puede deberse a la bilirrubina o ingesta de vitaminas, un amarillo intenso puede ser por un alto contenido de leucocitos o medicamentos, y un color muy transparente puede indicar una baja concentración de espermatozoides.
- Viscosidad: Una viscosidad elevada puede dificultar la movilidad de los espermatozoides. La viscosidad se estudia con una pipeta, observando la presencia de hilos. Para reducirla, la muestra puede pasarse varias veces por una aguja.
- Licuefacción: Tras la eyaculación, el semen presenta una consistencia mucosa que facilita su adherencia. En unos 20-30 minutos a temperatura ambiente, el semen debe licuarse, es decir, perder consistencia y volverse más líquido. Este proceso es mediado por la enzima fibrolisina, secretada por la próstata, que desintegra la fibrina. La ausencia de esta proteína puede ser motivo de alteración espermática.
- pH: El pH normal del semen se encuentra entre 7.2 y 8. Un pH más bajo (ácido) puede deberse a una obstrucción de la vía seminal o a un predominio de líquido prostático rico en ácido cítrico.
Análisis Microscópico del Semen
Para el análisis microscópico, se toma una gota de la muestra de semen y se examina bajo el microscopio, utilizando cámaras de conteo como la Mackler o Neubauer.
- Concentración: La concentración de espermatozoides debe ser mayor a 15 millones/ml de eyaculado. La concentración total de espermatozoides en el eyaculado debe ser superior a 39 millones para considerarse normal.
- Movilidad (Motilidad Espermática): Una muestra de semen normal debe presentar más del 40% de espermatozoides móviles. De estos, al menos el 32% deben tener movilidad progresiva (capacidad de avanzar).
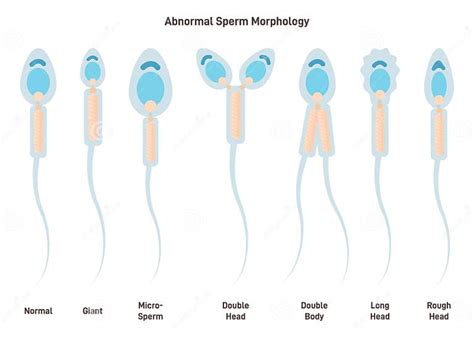
- Morfología: Para evaluar la morfología, se tiñe una gota de semen y se observa al microscopio. Se contabilizan los espermatozoides con forma normal y aquellos con alteraciones en cabeza, pieza intermedia o cola. El criterio de la OMS (2010) establece un límite de normalidad del 4% de espermatozoides con morfología normal (es decir, 4 de cada 100). El criterio de Kruger sitúa este límite en el 14%. Una alteración morfológica puede afectar la capacidad de fecundación e incluso indicar ADN espermático alterado.
- Vitalidad: Esta prueba de tinción determina cuántos de los espermatozoides inmóviles están vivos. Una muestra de semen se considera normal si presenta más del 58% de espermatozoides vivos. El test de eosina es una de las pruebas más comunes, donde los espermatozoides muertos se tiñen al no poder rechazar el colorante.
- Presencia de Leucocitos y otros tipos celulares: La presencia de leucocitos en el semen (leucocitospermia) suele indicar una infección. Según la OMS, no debería haber más de 1 millón de leucocitos/ml de semen. La presencia de otras células, como células germinales inmaduras o piocitos, también puede ser indicativa de patologías.
Seminograma REM (Recuento de Espermatozoides Móviles)
El REM se refiere al recuento de espermatozoides móviles tras un proceso de capacitación espermática. La capacitación es un proceso de selección que elimina el plasma seminal, espermatozoides inmóviles y otras células, obteniendo una muestra concentrada de espermatozoides de alta movilidad. La OMS indica como normalidad un REM superior a 3-5 millones de espermatozoides con movilidad progresiva. Si el resultado es entre 1 y 3 millones, se aconseja la Fecundación In Vitro (FIV).
La capacitación espermática puede realizarse mediante métodos como:
- Gradientes de densidad: Se utilizan diferentes densidades de medios en un tubo, y tras la centrifugación, los espermatozoides de mejor calidad y movilidad quedan en el fondo.
- Swim-up: Tras centrifugar la muestra y eliminar el sobrenadante, se añade medio de cultivo. Los espermatozoides móviles ascienden en el tubo.
Dentro de Tus Ovarios Una Vez al Mes | Casi Creativo
Espermiograma Alterado o Anormal
Un seminograma se considera alterado cuando uno o varios de sus parámetros difieren de los valores de referencia de la OMS. Las patologías más comunes incluyen:
- Azoospermia: Ausencia total de espermatozoides en el eyaculado.
- Oligozoospermia: Baja concentración de espermatozoides.
- Necrozoospermia: Porcentaje elevado de espermatozoides muertos.
- Astenozoospermia: Elevada cantidad de espermatozoides con movilidad alterada.
- Teratozoospermia: Alteración significativa de la morfología espermática (menos del 4% o 14% de formas normales, según el criterio).
- Hipospermia: Bajo volumen de semen.
Es posible que exista una combinación de estas alteraciones, como la oligoastenoteratozoospermia, que indica baja concentración, movilidad y morfología alteradas.
Preguntas Frecuentes sobre el Seminograma
¿Cuál es el precio del seminograma?
El precio de un seminograma básico suele oscilar entre 60 y 150€. El coste puede aumentar si se trata de un seminograma REM, debido al proceso de capacitación espermática, pudiendo alcanzar entre 140 y 250€.
¿Cuáles son los valores normales del espermiograma post-vasectomía?
Tras una vasectomía, el eyaculado no debería contener espermatozoides. Un resultado normal del seminograma post-vasectomía debe ser nulo (cero espermatozoides/ml), confirmando el éxito del procedimiento.
¿Pueden las anomalías en la cabeza de los espermatozoides afectar la fertilidad?
Sí, las alteraciones morfológicas en los espermatozoides, incluidas las de la cabeza, pueden afectar la movilidad e impedir la correcta fecundación del óvulo.
¿Qué hacer si el resultado del espermiograma indica la presencia de leucocitos?
La presencia de leucocitos suele ser indicativa de una infección. El tratamiento se basa en eliminar la infección, generalmente con antibióticos, para reducir su concentración en el semen.
¿Se puede realizar el seminograma en la Seguridad Social?
Sí, en muchas comunidades autónomas, el seminograma está incluido en la cartera de servicios de la Seguridad Social.