¿Qué es la Biopsia Corial (CVS)?
La biopsia de corion, también conocida como muestreo de vellosidades coriónicas (CVS por sus siglas en inglés), consiste en la obtención y posterior análisis de las vellosidades coriales. Estas son diminutas protuberancias que emergen del corion y cuyas células poseen la misma dotación genética que el feto.
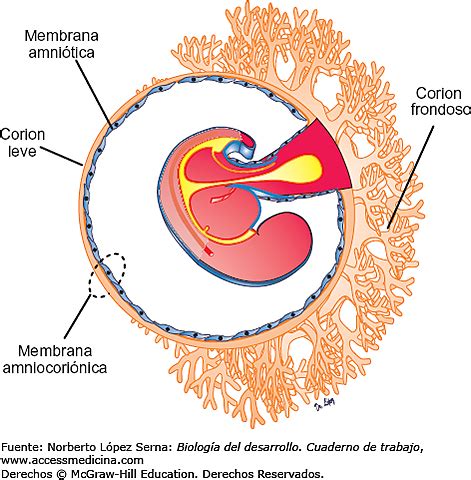
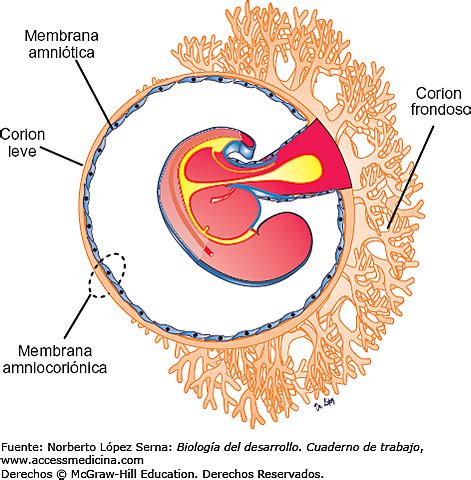
El corion es la envoltura externa que rodea el embrión y está implicado en la formación de la placenta junto al endometrio de la madre. Durante las primeras semanas de embarazo, en el desarrollo de la placenta, las vellosidades coriónicas entran en contacto con el endometrio de la mujer y permiten el intercambio de nutrientes entre la madre y el feto.
La muestra de vellosidades coriónicas es una prueba genética de diagnóstico prenatal que se realiza durante el embarazo. Examina las células de las vellosidades coriónicas para detectar si el bebé tiene ciertas afecciones de salud, buscando específicamente anomalías en los cromosomas del bebé, que son pequeños "paquetes" en las células que contienen los genes.
¿Cuándo y Por Qué se Realiza la Biopsia Corial?
La biopsia de corion es una prueba diagnóstica prenatal que casi siempre predice con certeza si un feto tiene un trastorno cromosómico. No es una prueba de embarazo de rutina, pero su profesional de la salud puede recomendarla si usted tiene un riesgo mayor de tener un bebé con un trastorno cromosómico.
Momento Óptimo para la Prueba
Una de las ventajas de la biopsia corial es que puede realizarse entre las semanas 10 y 14 de gestación, obteniéndose así un diagnóstico precoz. En cambio, la amniocentesis no puede realizarse antes de la semana 15. Este diagnóstico temprano es muy importante, ya que en caso de obtener un resultado alterado, la interrupción voluntaria del embarazo (IVE) es menos traumática que si se realiza más tarde. No obstante, si se hiciera una biopsia corial antes de la semana 10, podría tener consecuencias en el feto, como el acortamiento de sus extremidades.
Indicaciones para la Biopsia Corial
Puesto que se trata de un procedimiento invasivo, la biopsia de vellosidades coriónicas solamente se realiza en mujeres con alguna indicación específica. Actualmente, es la técnica de elección para detectar anomalías cromosómicas y/o enfermedades hereditarias en el feto durante el primer trimestre de gestación. Las situaciones que la justifican incluyen:
- Antecedentes de anomalías cromosómicas: Embarazadas con historial de estas anomalías en alguna gestación previa.
- Padres portadores: Cuando los padres son portadores de alteraciones genéticas o cromosómicas.
- Alteraciones fetales ecográficas: Observación de anomalías fetales en la ecografía del primer trimestre.
- Resultados de cribado de alto riesgo: Obtención de un riesgo combinado alto (por ejemplo, 1/250) en el cribado prenatal para la trisomía 21 (Síndrome de Down), la trisomía 18 (Síndrome de Edwards) u otras aneuploidías.
- Edad materna avanzada: Mujeres mayores de 35 años.
Trastornos Diagnosticados por la Biopsia Corial
El análisis de vellosidades coriónicas puede diagnosticar casi todas las anormalidades cromosómicas, incluyendo:
- El síndrome de Down (trisomía 21), una afección en la que una persona tiene un cromosoma o una parte de un cromosoma adicional.
- La trisomía 13 y la trisomía 18 (síndrome de Edward), afecciones que causan retraso en el crecimiento durante el desarrollo y anomalías físicas y mentales después del nacimiento.
- Anormalidades cromosómicas sexuales, como el síndrome de Turner.
Además, permite la detección de centenares de trastornos genéticos específicos, tales como:
- La fibrosis quística.
- La anemia de células falciformes, un grupo de trastornos heredados de los glóbulos rojos.
- La enfermedad de Tay-Sachs, un trastorno que provoca la acumulación de proteínas grasosas en el cerebro, afectando la vista, la audición y el desarrollo mental.
Es importante destacar que, a diferencia de la amniocentesis, la biopsia corial no puede detectar defectos en el tubo neural, como la espina bífida. Si se decide realizar una CVS, se ofrecerá un estudio de sangre en el segundo trimestre para determinar el riesgo de estos defectos. La mayoría de los defectos del tubo neural se pueden detectar mediante un ultrasonido detallado en el segundo trimestre.
Factores de Riesgo para Anomalías Genéticas
Existen diversos factores que elevan el riesgo de tener un bebé con una anormalidad o un desorden genético, y que pueden llevar a la recomendación de una biopsia corial:
- Resultados anormales en pruebas de cribado: Si los análisis de detección realizados durante el primer trimestre o la prueba de translucencia de la nuca fetal indicaron un alto riesgo de síndrome de Down u otros problemas cromosómicos.
- Hallazgos en ultrasonidos: Cuando un ultrasonido temprano mostró que el bebé podría presentar problemas estructurales vinculados a un problema cromosómico.
- Pruebas genéticas positivas en los padres: Si usted o su pareja son portadores de un trastorno genético hereditario (ej. fibrosis quística, anemia de células falciformes).
- Historial reproductivo previo: Si anteriormente ha estado embarazada de un bebé que tenía problemas cromosómicos, lo que puede indicar un riesgo de recurrencia.
- Historial familiar: Si usted o su pareja tienen una anormalidad cromosómica o un desorden genético, o un historial familiar que aumenta las posibilidades de que el bebé sufra problemas genéticos.
- Edad materna avanzada: Aunque cualquiera puede tener un bebé con defectos cromosómicos, el riesgo aumenta a medida que la mujer tiene más edad. Por ejemplo, la posibilidad de que una mujer tenga un bebé con síndrome de Down es de aproximadamente una en 1.200 a los 25 años, y de una en 100 a los 40.
¿Cómo se Realiza el Procedimiento de la Biopsia Corial?
El objetivo del procedimiento de la CVS es obtener una muestra pequeña de tejido de la placenta, que será enviada al laboratorio para analizar.
La biopsia corial
Preparación para la Prueba
Antes de realizar la CVS, se le hará una ecografía (ultrasonido) para confirmar el tiempo de embarazo y asegurar que es posible obtener una buena muestra. Algunos centros realizan esto al momento de la CVS, mientras que otros lo hacen con anticipación. Es posible que le pidan beber más líquido y no orinar en la mañana de la prueba para tener la vejiga llena, lo cual ayuda a ver mejor al bebé, ya que levanta un poco el útero y desplaza los intestinos.
Métodos de Obtención de la Muestra
La biopsia de vellosidades coriónicas puede realizarse de dos formas distintas, dependiendo del ginecólogo que realiza la prueba y la posición de la placenta. Ambos métodos se realizan bajo control ecográfico continuo para guiar la inserción del instrumento y asegurar la toma de la muestra. El saco amniótico donde el bebé está creciendo no se tocará durante el procedimiento.
-
Vía Transcervical
Se introduce una pinza semirrígida o cánula de aspiración a través del cérvix (el cuello uterino, la parte inferior del útero) y se accede al corion frondoso (placenta en formación). Después, se toma una muestra de las vellosidades coriales mediante una ligera succión. Este es el método más utilizado y, generalmente, no necesita anestesia. Por esta vía se suele obtener una mayor cantidad de muestra y las molestias que siente la mujer suelen ser menores.
Durante este procedimiento, el doctor limpiará la vagina y el cuello uterino con un antiséptico para prevenir infecciones.
-
Vía Transabdominal
Este método es muy similar a la amniocentesis. Se accede al corion mediante punción de la pared abdominal, después de haber aplicado anestesia local en la zona de inserción de la aguja. La muestra de vellosidades coriales se obtiene mediante la introducción de una pinza fina a través de un trócar o bien mediante una aguja de aspiración.
Un técnico en ecografías experimentado proveerá asesoría continua durante el procedimiento, lo que aumenta enormemente las posibilidades de que el médico pueda obtener suficiente tejido en el primer intento, evitando así repetir el procedimiento.
Duración y Sensaciones Durante la Prueba
El procedimiento en sí puede doler un poco, pero es relativamente rápido, con una duración total de 30 a 45 minutos desde el principio hasta el final, y la extracción de la muestra toma solo unos pocos minutos. Después de realizado el estudio, el médico controlará el ritmo cardiaco del bebé con un monitor fetal externo o una ecografía.
- Las mujeres que se han realizado una CVS por vía transcervical reportan sentir algo similar a un examen de Papanicolau, que puede no doler o sentirse como un pinchazo o un cólico menstrual.
- Las mujeres que se someten a una CVS por vía transabdominal pueden experimentar molestias en la zona abdominal y posterior dolor en la parte inferior de la espalda.
Consideraciones Especiales en Embarazos Gemelares
En caso de una gestación bicorial, en la que cada feto tiene su propia placenta, será necesario hacer una extracción de las vellosidades coriales de cada una de ellas. Dependiendo de la posición de cada feto dentro del útero, es posible que sea necesario utilizar ambos métodos (vía transcervical y vía transabdominal) para obtener las muestras.
Resultados de la Biopsia Corial
El análisis de las células de las vellosidades coriales permite descartar una amplia gama de anomalías cromosómicas y trastornos genéticos en el feto. Si los resultados de su prueba fueron normales, es poco probable que su bebé tenga el trastorno que se analizó.
Análisis y Tiempo de Entrega
Los técnicos aíslan las células del tejido (que tienen la misma composición genética que las células del bebé) en el laboratorio y las cultivan. Los primeros resultados, donde se descartan las enfermedades más comunes, pueden obtenerse en tan solo 48 horas, lo cual es mucho más rápido que en la amniocentesis. El estudio completo de la biopsia corial, que incluye el cultivo celular y análisis detallados, tardará unas semanas.
Actualmente, el análisis cromosómico mediante arrays (Array CGH) es recomendado como test genético de primera elección en embarazos que muestren anomalías fetales a nivel ecográfico. Este método de hibridación genómica comparada (CGH) no requiere cultivo celular previo, lo que permite disponer de los resultados en menos tiempo (hasta un máximo de 10 días desde la recepción de la muestra en el laboratorio) y aporta una mayor capacidad diagnóstica para detectar anomalías genómicas, siendo más objetivo que el cariotipo convencional al emplear análisis computarizados y reducir el margen de error humano.
Fiabilidad y Posibles Resultados Dudosos
La biopsia corial tiene un grado muy elevado de precisión y proporciona un resultado válido en el 99% de los casos. Aunque la fiabilidad de la amniocentesis es un poco superior, el estudio de las vellosidades coriales es altamente fiable. Sin embargo, existe una posibilidad mínima de obtener un resultado dudoso por el llamado mosaicismo confinado a la placenta. Al desarrollarse más rápidamente, las células de las vellosidades coriónicas pueden presentar alteraciones cromosómicas que realmente no existen en el feto. En este caso, sería necesario hacer una amniocentesis para confirmar el resultado de la biopsia de corion.
Acciones ante Resultados Anormales
Cuando el resultado del análisis de las vellosidades coriales está alterado, indicando que el feto está afectado por alguna malformación o anomalía genética, la mujer o la pareja tendrá que decidir si desean continuar con el embarazo o practicar un aborto terapéutico. En ocasiones, dependiendo del caso, el especialista puede recomendar llevar a cabo una amniocentesis para confirmar el resultado. Es importante que usted hable con su profesional de salud acerca de sus opciones y las decisiones que quizás tenga que tomar. Un asesor genético puede ser de gran ayuda antes y después de obtener los resultados.
Riesgos y Cuidados Post-Procedimiento
Riesgos Asociados a la Biopsia Corial
El principal riesgo de la biopsia de corion es el aborto espontáneo, aunque hoy en día ocurre en un porcentaje menor al 1%. Los expertos aún no llegan a un consenso en cuanto a la tasa exacta, pero investigaciones recientes sugieren que el riesgo ha disminuido a alrededor de 1 en 360, similar a las cifras asociadas con la amniocentesis. Esto es probablemente resultado de los avances en las imágenes por ultrasonido y la mayor experiencia de los médicos.
Debido a que un cierto porcentaje de mujeres presentará un aborto espontáneo en esta etapa del embarazo de cualquier forma, no se puede saber con exactitud si un aborto sucedido tras una CVS fue directamente a causa del procedimiento. El riesgo particular dependerá, en gran parte, de la habilidad y experiencia del médico que realice el estudio.
Otras complicaciones que pueden tener lugar después de la biopsia corial incluyen:
- Un sangrado vaginal, que es más probable después de la biopsia transvaginal.
- La rotura prematura de las membranas.
- La infección del líquido amniótico y de las membranas (corioamnionitis).
Algunos estudios anteriores encontraron que la CVS podría haber causado defectos en los dedos y pies de los bebés, pero la mayoría de esos resultados se encontraron en pruebas efectuadas en mujeres con menos de 9 semanas de embarazo. Investigaciones recientes indican que el riesgo de defectos en los dedos y pies de los bebés no incrementa si una mujer se realiza la CVS a la semana 11 de embarazo o más tarde.
Reducción de Riesgos
Para reducir los riesgos de la biopsia corial, se recomienda:
- Elegir un profesional con gran experiencia en ambos procedimientos (transcervical y transabdominal), ya que cuantas más veces el médico haya realizado el procedimiento, menor será el riesgo de complicaciones.
- Investigar el índice de abortos relacionados con este procedimiento que tiene el doctor o la clínica donde se realizará la prueba.
Cuidados Después de la Biopsia Corial
Después de la realización de la biopsia corial, la mujer deberá permanecer en reposo entre 24 y 48 horas. Es especialmente importante no hacer esfuerzos físicos, evitar tener relaciones sexuales por alrededor de una semana, y no realizar actividades extenuantes ni viajar por avión durante los dos o tres días siguientes. Aunque viajar en avión no es inherentemente peligroso, es recomendable permanecer cerca de casa por unos días en caso de que se presente algún síntoma que necesite atención médica.
Es posible que sienta algunos dolores y sangre un poco en los siguientes días, lo cual es normal. Sin embargo, debe informar a su médico o partera sobre cualquier síntoma. Si tiene dolores abdominales o pérdidas vaginales fuertes, o está goteando líquido amniótico, llame inmediatamente al médico, ya que estos podrían ser una señal de un aborto inminente. También debe llamar de inmediato si tiene fiebre, pues puede ser una señal de infección.
Si su sangre es Rh-negativo, necesitará una inyección de inmunoglobulina Rh después de la CVS (a menos que el padre del bebé también sea Rh-negativo), ya que es posible que la sangre del bebé se mezcle con la suya durante el procedimiento, lo que podría provocar sensibilización al Rh.
La Biopsia Corial en el Contexto del Cribado Prenatal
Pruebas de Detección (Screening) vs. Pruebas Diagnósticas
Las pruebas prenatales para detectar anomalías cromosómicas están diseñadas para proporcionar una evaluación precisa del riesgo de una paciente de tener un feto con un trastorno cromosómico. Existe una amplia variedad de pruebas de detección y diagnóstico prenatales, cada una con distintos niveles de información y rendimiento, y con sus ventajas y limitaciones relativas.
- Las pruebas de detección (screening) indican la probabilidad de que un bebé tenga una anomalía congénita determinada, pero no pueden revelarlo con certeza.
- Las pruebas diagnósticas, como la biopsia corial y la amniocentesis, buscan confirmar o descartar una anomalía con alta certeza.
Entre las pruebas de detección del primer trimestre se incluyen la prueba de translucencia nucal (que mide el grosor de la nuca del bebé) y los análisis de sangre del primer trimestre (que miden beta-hCG y PAPP-A). Estas pruebas, solas o combinadas (prueba de detección integrada), detectan correctamente el síndrome de Down en un alto porcentaje de casos (del 64-70% para translucencia nucal sola, hasta 96% para la prueba integrada).
El ADN libre de células (NIPT) es la prueba de detección más sensible y específica para las aneuploidías fetales comunes, y puede realizarse también en embarazos gemelares. Sin embargo, todas las pruebas de detección tienen el potencial de resultados falsos positivos (cuando el resultado es anormal pero el bebé no tiene el problema) y falsos negativos (cuando la prueba indica que el bebé no tiene una anomalía congénita, pero sí la tiene). Un resultado positivo falso puede causar estrés y conducir a exámenes diagnósticos innecesarios como la CVS.
Si se obtiene un resultado "positivo" en una prueba de detección, lo que significa una probabilidad más alta que el promedio de que su bebé tenga síndrome de Down o trisomía 18, su médico podría recomendarle una prueba de diagnóstico como la muestra de vellosidades coriónicas (CVS) o una amniocentesis para averiguar con certeza si su bebé tiene un problema.
Biopsia Corial vs. Amniocentesis: ¿Cuál Elegir?
Tanto la biopsia corial como la amniocentesis son técnicas de diagnóstico prenatal invasivas que permiten saber si el bebé tiene un problema cromosómico o cierto desorden genético. El ginecólogo debe ser quien indique cuándo realizar una u otra en función de la edad gestacional y el contexto clínico.
-
Ventajas de la Biopsia Corial
El CVS puede hacerse antes (generalmente entre las semanas 10 y 13), lo que permite conocer antes la condición del bebé y obtener tranquilidad más pronto si los resultados son normales. Si se detecta un problema serio y se decide interrumpir el embarazo, esto puede hacerse mientras la gestación aún se encuentra en el primer trimestre, lo cual es menos traumático.
-
Consideraciones de la Amniocentesis
La amniocentesis se realiza entre las semanas 16 y 18 de embarazo. Es la única opción si se decide esperar a los resultados de detección del segundo trimestre antes de realizar un examen invasivo. Además, si existe un alto riesgo de defectos del tubo neural, la amniocentesis es la prueba de elección, ya que la CVS no puede detectarlos.
-
Riesgos Comparados
Históricamente, se consideraba que la CVS tenía un riesgo de aborto ligeramente mayor que la amniocentesis. Sin embargo, los centros médicos con alta experiencia en ambos procedimientos pueden reportar porcentajes similares de abortos en ambos casos (alrededor de 1 en 360 en algunos centros).
Asesoramiento Genético y Toma de Decisiones
El Colegio Estadounidense de Obstetras y Ginecólogos (ACOG) recomienda que se les ofrezca a las mujeres de todas las edades, durante el primer y segundo trimestre, opciones de exámenes de detección y diagnóstico. Las pruebas de anomalías cromosómicas deben ser una elección informada de la paciente, basada en información adecuada y precisa, el contexto clínico, los recursos de atención médica accesibles, así como los valores, intereses y metas personales.
La decisión de hacerse o no una prueba para detectar anomalías congénitas es muy personal y puede ser difícil. Es fundamental consultar con un asesor genético antes de someterse a esta prueba, para hablar sobre los riesgos y beneficios de los distintos métodos de estudios prenatales. El consejero analizará su historial familiar y su embarazo para darle una idea de los riesgos específicos, lo que le permitirá decidir con más elementos si desea realizarse una CVS, una amniocentesis o ninguna de las dos.
Algunas mujeres optan por exámenes de detección y, en base a los resultados iniciales, deciden realizar pruebas de diagnóstico. Otras optan por las pruebas de diagnóstico desde el principio, quizás por un alto riesgo conocido o por el deseo de obtener la mayor información posible, asumiendo el pequeño riesgo de aborto que conllevan. Otras mujeres deciden no hacerse ningún tipo de pruebas.
Aquellas que eligen un procedimiento invasivo pueden tener claro que interrumpirían el embarazo si se encontrara un problema grave. Otras prefieren saberlo de antemano, incluso sin tener una decisión clara sobre la interrupción, para prepararse emocionalmente y, en algunos casos, buscar hospitales con especialistas para niños con necesidades especiales, o considerar si existen condiciones tratables mientras el bebé está en el vientre. Por otro lado, algunas embarazadas deciden evitar pruebas invasivas si los resultados no afectarían el manejo de su embarazo, prefiriendo no incrementar las posibilidades de un aborto.
Hablar de este tema a fondo con su pareja, así como con su médico y su consejero genético, es esencial para tomar una decisión informada y adecuada a sus circunstancias.
tags: #muestra #de #vellosidades #corionicas #acog