La enfermedad de Kawasaki (EK) es una vasculitis aguda autolimitada que afecta a vasos de pequeño y mediano calibre. Actualmente, es la causa más común de enfermedad cardíaca adquirida en niños en países desarrollados y la segunda causa de vasculitis en la infancia, después de la púrpura de Schönlein-Henoch. Aunque el proceso inflamatorio se resuelve espontáneamente en la mayoría de los pacientes, hasta un 25% de los pacientes no tratados presentan afectación de las arterias coronarias, cifra que se reduce a aproximadamente el 4% en niños tratados con inmunoglobulina intravenosa (IGIV) a altas dosis. Se sospecha que un agente infeccioso puede ser el desencadenante de la enfermedad, pero el agente causal aún no ha sido identificado.
La EK es más prevalente en países asiáticos, especialmente en Japón, donde la incidencia ha ido en aumento. En Estados Unidos, la incidencia se sitúa en torno a 25/100.000 niños menores de 5 años, y en Europa entre 5,4 y 15/100.000 niños menores de 5 años. En España, se ha descrito una incidencia en Cataluña de 8/100.000 niños menores de 5 años durante el periodo 2004-2013, similar a la incidencia en el Reino Unido.
El 85% de los casos sucede en menores de 5 años, con máxima incidencia entre los 18 y 24 meses de vida. La EK es menos frecuente en menores de 3 meses o mayores de 5 años, siendo en ambos grupos mayor el riesgo de desarrollo de aneurismas de arterias coronarias. La proporción entre varones y mujeres es de 1,5:1. Se ha observado una mayor incidencia en los meses de invierno y primavera. La mayor mortalidad tiene lugar entre el día 15 y 45 desde el inicio de la fiebre, momento en el que coinciden la vasculitis coronaria con trombocitosis y un estado de hipercoagulabilidad.
Etiología, Patogenia y Genética
Aunque los hallazgos clínicos, de laboratorio y las características epidemiológicas de la enfermedad sugieren un origen o desencadenante infeccioso, a día de hoy no se ha podido identificar un agente etiológico infeccioso único. Tampoco se ha podido demostrar que la enfermedad se asocie a la exposición a fármacos, o que se desarrolle en respuesta a un superantígeno. Una de las teorías más aceptadas sugiere que la enfermedad puede ser causada por un agente infeccioso que se inhalaría e infectaría células epiteliales bronquiales ciliadas de tamaño mediano. Estudios recientes sugieren que el agente causal podría ser un agente medioambiental transportado por vientos troposféricos, posiblemente una toxina fúngica.
Paralelamente, la alta incidencia en las comunidades asiáticas y el mayor riesgo entre hermanos de los casos sugieren que los factores genéticos del huésped son importantes en la patogénesis de la EK. Se han identificado varios loci genéticos implicados en la inflamación, la respuesta inmunitaria y el estado cardiovascular. Una hipótesis razonable es que la EK está causada por un agente infeccioso aún por identificar, que produce enfermedad solo en individuos genéticamente predispuestos, particularmente asiáticos. Su rareza en los primeros meses de vida y en adultos sugiere un agente al que estos últimos son inmunes y del cual los lactantes muy pequeños están protegidos por anticuerpos maternos pasivos.
Diagnóstico de la Enfermedad de Kawasaki
El diagnóstico se basa en criterios clínicos, y apoyan el diagnóstico los indicadores inflamatorios en las pruebas de laboratorio. La identificación de aneurismas coronarios o en otros territorios confirma su diagnóstico; no obstante, los aneurismas coronarios no suelen detectarse hasta transcurrida la primera semana de enfermedad, por lo que una ecocardiografía normal al inicio no descarta el diagnóstico.
En pacientes con fiebre prolongada de causa inexplicada y menos de 4 de los criterios diagnósticos principales para la EK, pero con hallazgos de laboratorio o ecocardiográficos compatibles, se debe considerar el diagnóstico de EK incompleto o atípico.
Los niños menores de 6 meses tienen con más frecuencia fiebre prolongada sin otra clínica de EK y presentan mayor riesgo de desarrollar lesiones coronarias.
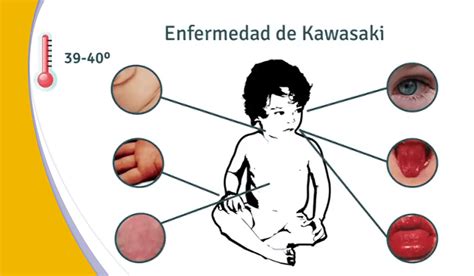
Criterios Clínicos para el Diagnóstico de Enfermedad de Kawasaki Típica o Completa:
- Fiebre ≥ 5 días de causa inexplicable.
- Al menos cuatro de los siguientes cinco criterios:
- Cambios en las extremidades distales: eritema y edema de manos o pies, descamación periungueal a partir de la segunda semana.
- Exantema polimorfo: maculopapular inespecífico, purpúrico, urticarial, escarlatiniforme o similar al eritema multiforme.
- Cambios en la mucosa oral: eritema, sequedad, descamación, fisuras o sangrado espontáneo en labios; lengua aframbuesada con papilas prominentes.
- Conjuntivitis bilateral no exudativa.
- Linfadenopatía cervical: ganglio > 1,5 cm, generalmente unilateral.
En caso de no cumplir todos los criterios clínicos, pero presentar anomalías coronarias, se confirma el diagnóstico (EK incompleta).
Pruebas Complementarias:
- Análisis de sangre y orina: Ayudan a descartar otras enfermedades y a revisar el recuento sanguíneo. Típicamente muestran leucocitosis con neutrofilia, elevación de reactantes de fase aguda (PCR, VSG), anemia normocítica normocrómica, piuria estéril, hipoalbuminemia, hiponatremia, elevación de enzimas hepáticas y trombocitosis.
- Electrocardiograma (ECG): Mide la actividad eléctrica del corazón y muestra cómo late. Puede ayudar a diagnosticar un latido cardíaco irregular y reflejar la afectación miocárdica o coronaria.
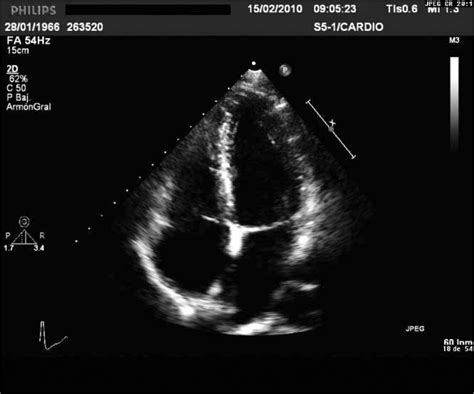
- Ecocardiograma: Es la prueba de imagen de elección para la evaluación de las arterias coronarias, función ventricular, derrame pericárdico/pleural y regurgitaciones valvulares en la fase aguda.
Otras técnicas de imagen como la ecocardiografía transesofágica, la coronariografía, la resonancia magnética cardíaca o la tomografía axial computarizada no están indicadas de forma rutinaria en la fase aguda, pero pueden ser útiles en casos seleccionados o cuando la ecocardiografía está limitada.
Afectación Cardiológica en la Enfermedad de Kawasaki
Las manifestaciones y complicaciones cardiológicas representan la mayor causa de morbimortalidad en la EK, tanto en la fase aguda como a largo plazo. Se produce una inflamación a nivel del pericardio, miocardio, endocardio (incluyendo válvulas) y arterias coronarias.
Histológicamente, se identifican tres procesos patológicos:
- Arteritis necrosante: Autolimitada, afecta a la adventicia arterial y causa aneurismas.
- Vasculitis subaguda/crónica: Infiltración de linfocitos, células plasmáticas, eosinófilos y macrófagos, que puede persistir durante meses o años.
- Proliferación miofibroblástica luminal: Causa potencial de estenosis arterial.
Diagnóstico de la Afectación Cardiológica:
- Ecocardiograma: Prueba de imagen de elección para evaluar las arterias coronarias, función ventricular, derrame pericárdico/pleural y regurgitaciones valvulares.
- Electrocardiograma: Detecta cambios relacionados con la afectación miocárdica y/o coronaria.
Las principales complicaciones en la fase aguda pueden ser la rotura de un aneurisma coronario, la trombosis de un aneurisma o un infarto agudo de miocardio. Si la valoración cardiológica a las 4-6 semanas es normal, se puede suspender el tratamiento antiagregante y dar el alta cardiológica.
Tratamiento de la Enfermedad de Kawasaki
Tratamiento de la EK en Fase Aguda:
El tratamiento médico de primera línea en la EK es la infusión de inmunoglobulina intravenosa (IGIV). La eficacia de su uso en el periodo agudo para disminuir la prevalencia de aneurismas coronarios ha sido demostrada ampliamente. Se debe administrar tan pronto como sea posible, idealmente en los primeros 10 días de enfermedad, o incluso más tarde si se mantiene el cuadro febril de origen desconocido, persistencia de la actividad inflamatoria o presencia de aneurismas coronarios. El tratamiento estándar es una infusión única de 2 g/kg de IGIV.
Se debe iniciar tratamiento conjunto con ácido acetilsalicílico (AAS) a dosis moderadas (30-50 mg/kg/día) hasta que el paciente esté 48-72 horas afebril, momento en que se cambia el AAS a dosis antiagregante (3-5 mg/kg/día), manteniéndose esta dosis hasta 6-8 semanas del inicio de la enfermedad y hasta normalización de plaquetas, reactantes de fase aguda y ecocardiograma normal.
Aproximadamente entre el 10-20% de los pacientes con EK tienen fiebre persistente 36 horas después del tratamiento con IGIV y AAS. En estos pacientes persiste la inflamación y la posibilidad de daño coronario.
Tratamientos Adyuvantes y de Rescate:
- Corticoides: El uso de corticoides como tratamiento adyuvante de primera línea es controvertido, pero cada vez hay más estudios que apoyan su uso, especialmente en pacientes con alto riesgo de resistencia al tratamiento inicial con IGIV. Se pueden considerar como terapia preventiva en EK graves o como terapia de rescate para pacientes que no responden inicialmente.
- Segunda dosis de IGIV: Se recomienda administrar una segunda dosis de IGIV en pacientes con fiebre persistente o recurrente.
- Metilprednisolona IV: En pautas de rescate para pacientes que no responden a la IGIV inicial.
- Infliximab: Anticuerpo monoclonal anti-TNFα, puede ser eficaz en disminuir la inflamación y se utiliza como tratamiento de rescate en casos refractarios.
El tratamiento de la fase aguda consiste en la administración de IGIV a dosis de 2 g/kg en dosis única, preferiblemente antes del día 7 de enfermedad. El AAS se administra a dosis antiinflamatorias hasta la desaparición de la fiebre, y posteriormente a dosis antiagregantes.
Se considera fallo del tratamiento cuando la fiebre persiste o recurre tras 36 horas de la finalización de la administración de IGIV, o no hay reducción significativa de la PCR. En estos casos, se puede repetir una segunda dosis de IGIV, considerar corticoides o infliximab.
Tratamiento de las Secuelas Coronarias:
El tratamiento de las secuelas coronarias depende de la gravedad y extensión de la afectación. Las recomendaciones incluyen el uso de AAS a dosis antiagregantes, y en casos de aneurismas de tamaño moderado o grande, se puede asociar clopidogrel o anticoagulantes (dicumarínicos o heparina de bajo peso molecular).
- Clopidogrel: Inhibidor plaquetario, utilizado en pacientes con aneurismas de tamaño moderado o grande (> 4 mm), juntamente con AAS.
- Anticoagulantes: En pacientes con aneurismas grandes o múltiples, se asocia un anticoagulante oral (Sintrom®) o heparina de bajo peso molecular.
- Abciximab: Inhibidor del receptor de la glucoproteína IIb/IIIa plaquetaria, utilizado en casos de ectasia o aneurismas con trombosis.
- Activador tisular del plasminógeno: Se utiliza en las trombosis coronarias.
¿Qué es La Enfermedad de Kawasaki? - Dr. Arturo Zuñiga
Consideraciones Adicionales
Durante la pandemia de SARS-CoV-2, se han reportado casos de un síndrome inflamatorio multisistémico en niños (SIM-PedS) que comparte características clínicas y analíticas con la EK. Este síndrome puede presentar miocarditis y shock cardiogénico, y la mayoría de los pacientes han tenido infección activa o reciente por SARS-CoV-2.
Tras la administración de IGIV, se deben demorar durante 11 meses la administración de vacunas de virus vivos atenuados debido a su menor eficacia. Durante el tratamiento antiagregante con AAS, se debe evitar la toma de ibuprofeno.
Los pacientes con aneurismas coronarios requieren un seguimiento cardiológico continuo e ininterrumpido de por vida.