La ictericia es una condición clínica caracterizada por la coloración amarillenta de la piel y las mucosas, causada por la acumulación de bilirrubina en la sangre, un proceso conocido como hiperbilirrubinemia. La bilirrubina es un pigmento amarillo que se forma durante el recambio normal de los glóbulos rojos viejos. En los recién nacidos, la ictericia es común y, en la mayoría de los casos, leve y transitoria, resolviéndose en una o dos semanas. Sin embargo, es crucial identificar aquellos neonatos que puedan desarrollar hiperbilirrubinemia grave o que requieran tratamiento inmediato, ya que, en casos severos y no tratados, puede provocar daño cerebral permanente.
La ictericia neonatal suele manifestarse entre el segundo y tercer día de vida, progresando en gravedad. Afecta a bebés de cualquier género, raza o etnia. La ictericia se clasifica según su gravedad en leve, moderada y severa, cada una requiriendo un manejo específico.
Fisiopatología de la Ictericia Neonatal
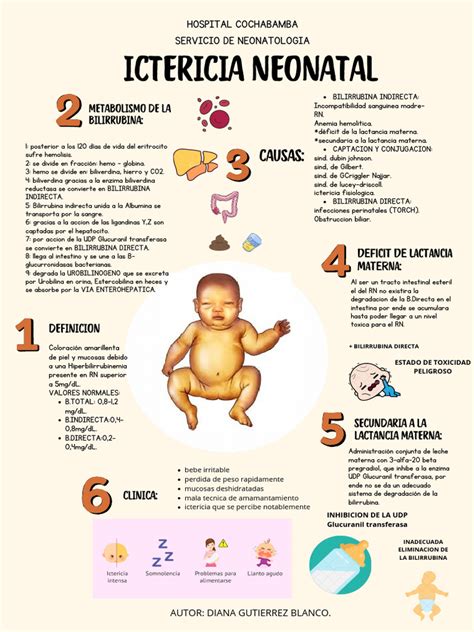
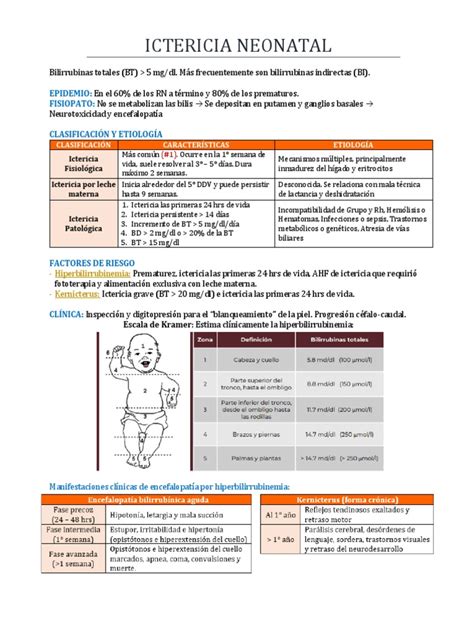
La ictericia se produce cuando los niveles de bilirrubina en la sangre superan los 5 mg/dl. La bilirrubina no conjugada (indirecta), producto del catabolismo de la hemoglobina, se transporta al hígado unida a la albúmina. Si la capacidad de transporte de la albúmina se excede, la bilirrubina libre puede atravesar la barrera hematoencefálica, causando daño neurológico (kernicterus). En el hígado, la bilirrubina no conjugada se convierte en bilirrubina directa (conjugada) mediante la acción de la glucuroniltransferasa. Posteriormente, se excreta en la bilis hacia el intestino. Un mecanismo conocido como circulación enterohepática puede reabsorber bilirrubina no conjugada si la enzima betaglucuronidasa la transforma de nuevo. Aunque la bilirrubina tiene una función antioxidante, sus niveles elevados y libres pueden ser neurotóxicos.
La ictericia clínica se refiere a la coloración amarillenta de la piel y mucosas debida a la impregnación por bilirrubina. La ictericia es aún más común en lactantes prematuros debido a la inmadurez de su hígado, patrones de alimentación, defecación y procesamiento de glóbulos rojos.
Causas Frecuentes de Ictericia en Recién Nacidos
Las causas más frecuentes de ictericia en el periodo neonatal son la ictericia fisiológica y la ictericia por leche materna. Otras causas de relevancia clínica incluyen la incompatibilidad de grupo sanguíneo y la ictericia colestásica.
Ictericia Fisiológica
La hiperbilirrubinemia fisiológica se produce por dos motivos principales:
- Los glóbulos rojos de los recién nacidos se descomponen más rápido, aumentando la producción de bilirrubina.
- El hígado del recién nacido es inmaduro y no procesa la bilirrubina eficientemente para su excreción.
Esta condición aparece típicamente entre el segundo y tercer día de vida, no suele causar otros síntomas y desaparece en una semana. Si la ictericia persiste más allá de las dos semanas, se investigan otras causas.
Ictericia por Lactancia Materna y por Leche Materna
La ictericia por lactancia se observa en los primeros días de vida en recién nacidos que no consumen suficiente leche materna, lo que resulta en menos deposiciones y, por ende, menor eliminación de bilirrubina. A medida que la ingesta de leche aumenta, la ictericia tiende a desaparecer.
La ictericia por leche materna, en contraste, suele aparecer hacia el final de la primera semana de vida y puede persistir durante varios meses. Se debe a sustancias presentes en la leche materna que interfieren con el procesamiento y la excreción de bilirrubina por el hígado.
Degradación Excesiva de Glóbulos Rojos (Hemólisis)
La hemólisis, o la degradación acelerada de los glóbulos rojos, puede sobrecargar el hígado del recién nacido con bilirrubina. Esto puede deberse a:
- Trastornos inmunitarios: Ocurren cuando anticuerpos atacan y destruyen los glóbulos rojos del bebé, a menudo debido a incompatibilidad del grupo sanguíneo materno-fetal (incompatibilidad Rh, A, B).
- Trastornos no inmunitarios: Incluyen la deficiencia hereditaria de la enzima glucosa-6-fosfato deshidrogenasa (G6PD) y trastornos hereditarios de los glóbulos rojos como las alfa-talasemias y la anemia drepanocítica.
Otras Causas de Ictericia
Otras causas de ictericia en recién nacidos incluyen:
- Infecciones graves (sepsis).
- Hipopituitarismo (glándula pituitaria hipofuncionante).
- Hipotiroidismo (glándula tiroidea hipofuncionante).
- Ciertos trastornos hereditarios (fibrosis quística, síndrome de Dubin-Johnson, síndrome de Rotor, síndrome de Crigler-Najjar, síndrome de Gilbert).
- Obstrucción del flujo biliar (colestasis), como en la atresia biliar.
- Infecciones fetales (toxoplasmosis, citomegalovirus, herpes simple, rubéola).
- Hematomas o lesiones durante el parto.
- Exceso de sangre en bebés nacidos de madres diabéticas.
Ictericia en el Contexto de la Diabetes Materna
Los bebés de madres con diabetes, ya sea gestacional o preexistente, están expuestos a niveles elevados de glucosa en sangre durante el embarazo. Si la diabetes no se controla adecuadamente, el bebé puede experimentar varias complicaciones:
- Mayor tamaño corporal (macrosomía): Dificulta el parto vaginal y aumenta el riesgo de lesiones.
- Hipoglucemia neonatal: Niveles bajos de azúcar en sangre poco después del nacimiento debido a una mayor producción de insulina fetal.
- Dificultades respiratorias: Por inmadurez pulmonar.
- Policitemia: Recuento elevado de glóbulos rojos.
- Niveles altos de bilirrubina (ictericia neonatal).
- Cardiomegalia: Engrosamiento del músculo cardíaco.
- Mayor riesgo de aborto espontáneo o mortinato si la diabetes no está bien controlada.
- Defectos congénitos si la diabetes preexistente no se controla desde el inicio del embarazo.
Los bebés de madres diabéticas pueden presentar otros síntomas como coloración azulada de la piel, respiración rápida, letargo, llanto débil, convulsiones (signo de hipoglucemia grave), alimentación deficiente, cara hinchada, temblores e ictericia.
Diagnóstico de la Ictericia Neonatal
El diagnóstico de ictericia se basa inicialmente en la evaluación clínica del aspecto del bebé. Sin embargo, es fundamental cuantificar el nivel de bilirrubina en sangre, ya sea mediante análisis de sangre o medición transcutánea (bilirrubinómetro). Los niveles de bilirrubina pueden predecirse mediante medición transcutánea en neonatos con más de 35 semanas de gestación y 24 horas de vida; si los niveles son elevados, se confirma con análisis sérico.
Anamnesis y Exploración Física
El médico recopilará información detallada sobre:
- Antecedentes maternos: edad, diabetes gestacional, medicaciones, grupo sanguíneo, raza.
- Antecedentes perinatales: edad gestacional, tipo de parto, Apgar, presencia de cefalohematomas, fracturas, tipo de alimentación, pérdida de peso, eliminación de meconio.
- Exploración física: coloración de piel y mucosas, estado general, signos de infección, hepatoesplenomegalia, extravasación de sangre.
La progresión de la ictericia suele ser céfalo-caudal (de la cabeza a los pies). La estimación clínica de los niveles de bilirrubina por extensión cutánea es poco fiable, especialmente en recién nacidos de piel oscura o pretérmino.
Pruebas Complementarias
En función de la sospecha clínica, se pueden solicitar:
- Medición de bilirrubina total y fracciones (directa e indirecta).
- Hemograma completo, recuento de reticulocitos, prueba de Coombs directa.
- Grupo sanguíneo y factor Rh del recién nacido y la madre.
- Cultivos (sangre, orina, líquido cefalorraquídeo) para descartar infecciones.
- Determinación de enzimas de glóbulos rojos.
- Pruebas de función tiroidea e hipofisaria.
- Ecografías (cerebral, abdominal), radiografía de tórax.
- Pruebas para descartar enfermedad hepática o biliar.
Tratamiento de la Ictericia Neonatal
El tratamiento de la ictericia depende de la causa y la gravedad de la hiperbilirrubinemia.
Tratamientos Generales
- Mejora de la nutrición y alimentación frecuente: Asegura una ingesta calórica adecuada, promueve la eliminación de bilirrubina a través de las heces y previene la deshidratación. En bebés alimentados con leche materna, se recomiendan 8-10 tomas diarias. En lactantes con fórmula, unos 30-60 ml cada 2-3 horas.
- Hidratación: Los bebés deshidratados requieren líquidos adicionales, a menudo por vía intravenosa.
Terapias Específicas para Reducir la Bilirrubina
Fototerapia
La fototerapia es el tratamiento inicial más común para la ictericia moderada y severa. El bebé se expone a una luz especial (generalmente de espectro azul-verde) que transforma la bilirrubina en productos más fáciles de eliminar por la orina y las heces. Durante el tratamiento, el bebé usa solo pañales y parches protectores en los ojos. La fototerapia puede ser intensiva y complementarse con almohadillas o colchones de luz. Su eficacia es mayor en las primeras 24-48 horas y no se ve alterada por el color de la piel.
Manejo de fototerapia neonatal
Inmunoglobulinas Intravenosas (IgIV)
En casos de enfermedad hemolítica grave relacionada con incompatibilidades de grupo sanguíneo, la IgIV puede administrarse conjuntamente con la fototerapia. Reduce el grado de hemólisis y la necesidad de exanguinotransfusión.
Exanguinotransfusión
Este procedimiento se reserva para casos de hiperbilirrubinemia severa con riesgo de daño neurológico, o cuando otros tratamientos han fracasado. Consiste en el recambio de la sangre del bebé con sangre donada para eliminar la bilirrubina. Durante el procedimiento, se monitorizan electrolitos, hematocrito y bilirrubina. Es un tratamiento de alto riesgo y se realiza en unidades neonatales especializadas.
Metaloporfirinas
Son compuestos que pueden inhibir la producción de bilirrubina.
Prevención y Seguimiento
La prevención de la ictericia grave se enfoca en la identificación de factores de riesgo prenatal y posnatal. Se recomienda:
- Realizar análisis de grupo ABO y Rh y cribado de anticuerpos a todas las embarazadas.
- Medir la bilirrubina si la ictericia aparece antes de las 24 horas de vida.
- Evaluar los factores de riesgo para ictericia grave antes del alta hospitalaria.
- Programar consultas de seguimiento, especialmente en recién nacidos con factores de riesgo o dados de alta precozmente.
- Educar a los padres sobre el reconocimiento de la ictericia y cuándo buscar atención médica.
En el seguimiento ambulatorio, se presta especial atención a los prematuros tardíos (34-37 semanas de gestación), que presentan un riesgo mayor que los recién nacidos a término. Los recién nacidos con tinte verdínico, coluria o acolia deben ser evaluados para descartar enfermedad hepática.