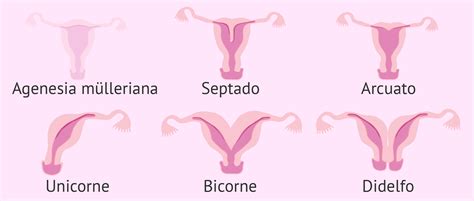
La vida humana comienza cuando un óvulo fecundado se implanta exitosamente en la capa interna de la cavidad uterina. Se cree que las anomalías originadas en este sitio, como los pólipos (crecimiento anormal de tejido), los fibromas (crecimiento no canceroso), los tabiques (fragmentos de tejido en forma de triángulo invertido que divide el útero) o las adherencias (tejido cicatrizal que une las paredes del útero), pueden perturbar este evento. Por lo tanto, la extracción de estas anomalías mediante la denominada histeroscopia, en la que se utiliza un dispositivo de inspección de diámetro muy pequeño, puede aumentar las posibilidades de lograr un embarazo, ya sea espontáneamente o después del tratamiento especializado de fertilidad, como la inseminación intrauterina o la fecundación in vitro.
¿Qué es la Histeroscopia?
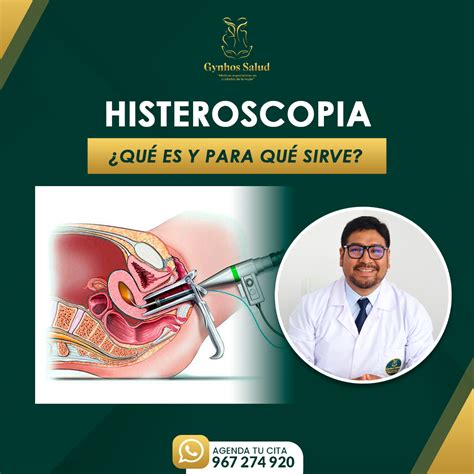
La histeroscopia, también conocida como HSC, es un procedimiento médico que permite a los ginecólogos examinar el interior del útero de una mujer. Se realiza utilizando un instrumento llamado histeroscopio, que es un tubo delgado y flexible con una cámara en el extremo. Este instrumento se introduce a través de la vagina y el cuello uterino, permitiendo al médico visualizar el interior del útero en una pantalla. Es la técnica más sensible y específica para el estudio de la cavidad uterina, ya que permite el acceso y visualización directa de la misma.
Para llevarla a cabo se aplica una técnica endoscópica, que consiste en introducir una especie de sonda flexible por la vagina y el cuello uterino. El procedimiento se realiza por vía vaginal, sin necesidad de incisiones. Se introduce el histeroscopio a través del cuello uterino, se distiende la cavidad (con solución líquida) y se examina en detalle el endometrio.
¿Para qué se utiliza la Histeroscopia?
La histeroscopia se utiliza por diversas razones, entre las que se incluyen:
Diagnóstico
- Facilita la evaluación de alteraciones endocavitarias como pólipos, miomas submucosos, adherencias y malformaciones.
- Ayuda a determinar la causa de síntomas anormales, como sangrado uterino irregular, dolor pélvico o dificultad para quedarse embarazada.
- Permite identificar pólipos endometriales, miomas submucosos, sinequias (adherencias), malformaciones congénitas como tabiques uterinos, o cambios inflamatorios compatibles con endometritis.
Tratamiento
La histeroscopia no solo es una herramienta diagnóstica, sino que también es terapéutica. Durante el procedimiento, si se detectan afecciones o anormalidades, se pueden tratar de inmediato. La ventaja de tratar estas afecciones durante una histeroscopia es que se evita la necesidad de una cirugía más invasiva. Además, la recuperación suele ser más rápida y con menos complicaciones.
Intervenciones comunes durante la histeroscopia:
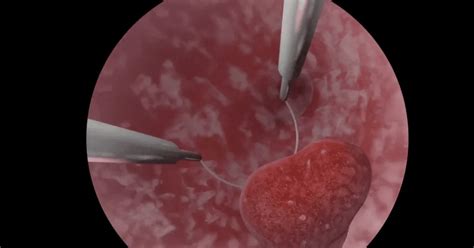
- Pólipos: Pequeñas protuberancias que pueden crecer en el revestimiento del útero. Aunque suelen ser benignos, pueden causar síntomas como sangrado irregular. Durante una histeroscopia, estos pólipos pueden ser extirpados utilizando instrumentos especiales.
- Miomas submucosos: Tumores benignos que crecen en la pared del útero y pueden protruir en la cavidad uterina. Dependiendo de su tamaño y ubicación, pueden ser extirpados durante una histeroscopia.
- Adherencias: También conocidas como sinequias, son bandas de tejido cicatricial que pueden formarse en el útero después de una cirugía o infección. Estas adherencias pueden interferir con la fertilidad y causar menstruaciones irregulares o ausentes. Durante una histeroscopia, estas adherencias pueden ser cortadas y eliminadas.
- Malformaciones uterinas: Algunas mujeres nacen con anormalidades en la forma o estructura del útero. Dependiendo de la naturaleza de la malformación, la histeroscopia puede ser utilizada para corregirla.
- Extracción de dispositivos intrauterinos (DIU): En casos donde un DIU se ha desplazado o está causando complicaciones, la histeroscopia puede ser utilizada para localizar y retirar el dispositivo de manera segura.
- Evaluación postmenopáusica: En mujeres que han pasado por la menopausia, la histeroscopia puede ayudar a evaluar el revestimiento del útero.
- Estudio del canal: La histeroscopia es esencial para el estudio del canal en casos de cérvix de difícil acceso, proporcionando una visualización clara y permitiendo intervenciones precisas en áreas que de otro modo serían inaccesibles.
Cuando se identifican lesiones intrauterinas durante la fase diagnóstica, es posible proceder a su resolución mediante histeroscopía quirúrgica. Esta técnica permite realizar resección de pólipos, miomas submucosos, tabiques o sinequias, así como realizar biopsias dirigidas.
¿Cuándo está Indicada la Histeroscopia para la Fertilidad?
La indicación de la histeroscopia debe ser valorada de forma individualizada, ya que la ecografía transvaginal permite una buena valoración de la cavidad endometrial. En Reproducción Asistida se podría aconsejar la HSC:
- Ante la sospecha ecográfica de patología endometrial.
- En pacientes con tratamientos previos tras 2-3 fallos de implantación.
- En pacientes con fibromas, pólipos u otros tumores anormales que puedan interferir con la implantación.
- Si se ha detectado tejido cicatricial en el útero (adherencias).
Estas formaciones pueden alterar la arquitectura del endometrio e interferir con la implantación embrionaria. Los tabiques son defectos congénitos que pueden asociarse a infertilidad, abortos recurrentes y complicaciones obstétricas. Las sinequias suelen ser consecuencia de infecciones o procedimientos legrados uterinos previos, y pueden provocar amenorrea, dolor pélvico o fallos de implantación. La histeroscopía permite su diagnóstico y tratamiento preciso.
En tratamientos de alta complejidad como la Fecundación In Vitro (FIV), la evaluación de la cavidad uterina es un paso esencial para asegurar condiciones óptimas de implantación. Es el estudio inicial para valorar la morfología uterina.
Evidencia Científica y Resultados Clave
Los autores Cochrane examinaron la evidencia sobre el efecto del tratamiento histeroscópico de las presuntas anomalías de la cavidad del útero en mujeres con dificultades para quedar embarazadas. Se encontraron dos estudios.
Estudio 1: Fibromas y Embarazo Espontáneo
En el primer estudio se comparó la extirpación de los fibromas con ninguna extirpación en 94 mujeres que deseaban quedar embarazadas espontáneamente, entre enero 1998 y abril 2005. En las mujeres con fibromas que deseaban quedar embarazadas espontáneamente, no se conoce si la extirpación de los fibromas mejora la tasa de embarazos o abortos en comparación con el tratamiento habitual. La incertidumbre persiste porque el número de mujeres (94) y el número de embarazos (30) fueron demasiado pequeños y la calidad de la evidencia fue muy baja. No se encontraron datos sobre los nacidos vivos o las complicaciones debidas a la cirugía.
En términos de resultados clínicos, no se conoce con certeza si la miomectomía histeroscópica mejora la tasa de embarazo clínico en comparación con el tratamiento expectante (odds ratio [OR] 2,44, intervalo de confianza [IC] del 95%: 0,97 a 6,17; p = 0,06; 94 mujeres; evidencia de calidad muy baja). Tampoco se conoce con certeza si mejora la tasa de aborto (OR 1,54, IC del 95%: 0,47 a 5,00; p = 0,47; 94 mujeres; evidencia de calidad muy baja). No se encontraron datos sobre las tasas de nacidos vivos o de las complicaciones de la histeroscopia en este grupo.
Estudio 2: Pólipos y Reproducción Asistida
En el segundo estudio se comparó la extirpación de pólipos con la histeroscopia simple sola en 204 mujeres antes de la inseminación con el esperma del marido, de enero 2000 a febrero 2004. La extirpación histeroscópica de los pólipos antes de la inseminación intrauterina (IIU) puede haber mejorado la tasa de embarazo clínico en comparación con la histeroscopia diagnóstica solamente. Si el 28% de las mujeres lograron un embarazo clínico sin extirpación de los pólipos, la evidencia indicó que el 63% de las mujeres (IC del 95%: 45% a 89%) logró un embarazo clínico después de la extirpación histeroscópica de los pólipos endometriales (OR 4,41, IC del 95%: 2,45 a 7,96; p < 0,00001; 204 mujeres; evidencia de calidad baja).
No se encontraron datos sobre los nacidos vivos, las complicaciones de la histeroscopia o las tasas de aborto antes de la IIU en mujeres con pólipos endometriales. Aún existe incertidumbre en cuanto al efecto beneficioso importante de la extirpación histeroscópica de los fibromas submucosos para mejorar las tasas de embarazo clínico en mujeres con subfertilidad inexplicable. La evidencia de calidad baja disponible indica que la extirpación histeroscópica de los pólipos endometriales sospechosos en la ecografía en las mujeres antes de la IIU puede mejorar la tasa de embarazo clínico, en comparación con la histeroscopia de diagnóstico simple.
Preparación y Procedimiento de la Histeroscopia
Preparación para la Histeroscopia
Antes de someterse al procedimiento, es posible que el médico recomiende ciertas pautas. Si se aplica anestesia general, es probable que deba ayunar (no comer ni beber) durante 6 a 12 horas antes del procedimiento. Lo ideal es programar la histeroscopia cuando usted no esté teniendo un período menstrual. Si le llega el período de forma inesperada, dígale a su profesional de la salud. Es posible que deba dejar de tomar ciertos medicamentos antes de su prueba, por lo que es importante informar a su profesional de la salud sobre todo lo que toma. También es importante decirle si está o cree que puede estar embarazada, ya que no debe hacerse una histeroscopia si está embarazada, pues el procedimiento puede ser perjudicial para el feto.
En la histeroscopia diagnóstica de consulta, aquella que se ha indicado solamente para visualizar el interior del útero, no es necesario tomar ninguna medida de precaución o cuidado especial. En la cirugía histeroscópica de consulta dependerá sobre todo de si has tomado relajantes, ya que dejan una sensación de somnolencia que es la que probablemente hará que necesites descansar ese día. En la cirugía histeroscópica de quirófano se realizan procedimientos algo más extensos y bajo anestesia, por lo que es aconsejable que descanses unos días para controlar las molestias.
¿Cómo se realiza el Procedimiento?
Antes de la histeroscopia, es posible que se administre un medicamento para relajar el útero o un anestésico local para adormecer el área. El procedimiento usa un histeroscopio, que es un tubo delgado que se introduce por la vagina. El histeroscopio es como un telescopio con cámara. Se introduce un líquido o gas para expandir el útero y permitir una mejor visualización. Si se detectan anormalidades, se pueden introducir instrumentos adicionales a través del histeroscopio para tratarlas.
La histeroscopia puede tardar de 15 minutos a una hora, dependiendo de lo que se haga en el procedimiento. Los medicamentos que se usan pueden provocar somnolencia por un tiempo. Su profesional de la salud le dirá si debe seguir alguna instrucción especial.
Qué es una histeroscopia? como se hace? aquí una breve explicación
Recuperación y Beneficios de la Histeroscopia
¿Qué esperar después de una Histeroscopia?
Después del procedimiento, es normal experimentar un ligero sangrado o cólicos. Estos síntomas generalmente desaparecen en uno o dos días. Es importante evitar relaciones sexuales, tampones y duchas vaginales durante un corto período después de la histeroscopia para permitir que el útero y el cuello uterino se curen. También debes evitar mantener relaciones sexuales y la inmersión en agua (piscina, bañera) durante dos semanas después del procedimiento. Es posible que le den un sedante, un medicamento que le ayuda a relajarse y bloquear el dolor. En algunos casos, usted puede necesitar anestesia general, la que le dejará inconsciente durante el procedimiento.
En la cirugía histeroscópica de quirófano se realizan procedimientos algo más extensos y bajo anestesia, por lo que es aconsejable que descanses unos días para controlar las molestias. Generalmente, la recuperación completa toma entre 24 a 48 horas, aunque esto puede variar.
Beneficios de la Histeroscopia
La histeroscopia es un procedimiento mínimamente invasivo que ofrece múltiples beneficios:
- Precisión: Permite una visualización directa del interior del útero.
- Menos tiempo de recuperación: Al ser un procedimiento ambulatorio, las pacientes suelen retomar sus actividades normales al día siguiente.
- Menos riesgos: Comparado con procedimientos quirúrgicos más invasivos, la histeroscopia tiene menos riesgos de complicaciones.
Diversos estudios han demostrado que la histeroscopía puede mejorar los resultados reproductivos en mujeres que presentan fallos de implantación recurrentes. En nuestra experiencia clínica, es frecuente detectar alteraciones subclínicas en pacientes con antecedentes de tratamientos fallidos. Muchas de nuestras pacientes se han beneficiado con la implementación de este procedimiento mejorando así sus tasas de embarazo y pronóstico reproductivo.
Riesgos y Consideraciones
La histeroscopia es un procedimiento muy seguro. Durante unos días después del procedimiento, quizás tenga cólicos leves y un poco de secreción con sangre. Las complicaciones graves son raras, pero incluyen sangrado abundante, infección y desgarros en el útero. Como todo procedimiento médico, la histeroscopia tiene algunos riesgos, aunque son raros. Es esencial discutir cualquier preocupación con tu médico antes del procedimiento.
tags: #histeroscopia #ayuda #a #quedar #embarazada