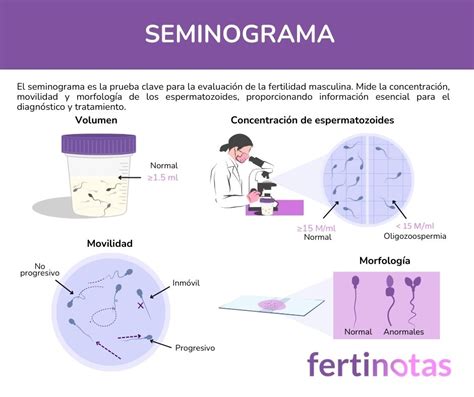
La determinación del número de espermatozoides en una eyaculación, conocida como recuento espermático, es un paso fundamental en el estudio de la fertilidad masculina. Esta prueba, denominada seminograma, permite evaluar si la concentración de espermatozoides es suficiente para lograr un embarazo natural, además de analizar otros parámetros seminales cruciales para la concepción.
La Importancia del Recuento Espermático
La cantidad de espermatozoides en el semen es un factor determinante para la gestación, dado que un gran número de ellos se pierden durante el trayecto hacia el óvulo. Por ello, un recuento adecuado es esencial para la fertilidad masculina.
Proceso del Seminograma: Del Laboratorio al Microscopio
Una vez que el varón proporciona una muestra de semen, generalmente por masturbación, esta se deposita en un recipiente estéril. En el laboratorio, la muestra reposa durante aproximadamente 20 minutos. Este período es vital para la licuefacción del semen, un proceso que reduce su viscosidad y lo vuelve más fluido. Durante este tiempo, es crucial mantener una temperatura adecuada para evitar alteraciones en la movilidad de los espermatozoides.
Posteriormente, se extrae una pequeña gota de semen y se coloca sobre una cámara de conteo. La cámara Makler es una de las herramientas más utilizadas para este fin. Se trata de una superficie con una cuadrícula de 10x10 filas y columnas, diseñada para facilitar la precisión en el conteo de espermatozoides.
Método de Recuento y Cálculo de Concentración
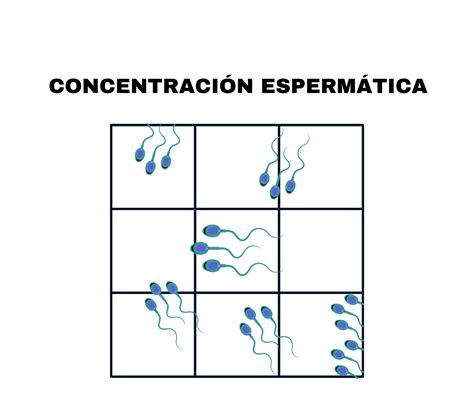
El método de recuento implica contar el número de espermatozoides presentes en cada una de las 10x10 casillas de la cuadrícula. El resultado obtenido se multiplica por el factor 106/ml, lo que permite expresar la concentración de espermatozoides en millones por mililitro (millones/ml). Para asegurar la fiabilidad del conteo, se recomienda promediar los resultados obtenidos de varias filas o columnas de la cuadrícula.
Criterios de la Organización Mundial de la Salud (OMS)
La Organización Mundial de la Salud (OMS) ha establecido criterios para unificar los análisis de semen y definir límites inferiores de referencia en laboratorios de andrología. Si bien en 2010 se publicó un informe clave con estos parámetros, una actualización en 2021 ha modificado algunas directrices, aunque los criterios de 2010 aún se tienen en cuenta.
Evolución de los Límites de Referencia
Anteriormente, el límite inferior de referencia para la concentración espermática se situaba en 20 millones/ml (OMS 1999). Sin embargo, se ha observado una tendencia a la baja en la fertilidad masculina. Actualmente, los hombres que conciben de forma natural suelen tener una media de 15 millones/ml o más de espermatozoides.
Oligospermia: Definición y Consecuencias
Los hombres que presentan menos de 15 millones/ml de espermatozoides en su seminograma pueden experimentar dificultades para lograr un embarazo. Esta alteración espermática se denomina oligospermia o oligozoospermia.
La severidad de la oligospermia varía, y la técnica reproductiva más adecuada para lograr el embarazo dependerá del grado de esta alteración:
- Oligospermia leve: En casos leves, la inseminación artificial puede ser suficiente si la mujer no presenta problemas de fertilidad.
- Oligospermia moderada: Puede requerir técnicas de reproducción asistida más complejas.
- Oligospermia severa: Con recuentos muy bajos, puede ser necesaria la fecundación in vitro (FIV).
- Criptozoospermia: Considerado el caso más grave de oligospermia (con menos de 100.000 espermatozoides/ml), la fecundación de los óvulos requerirá obligatoriamente la técnica de ICSI (Inyección Intracitoplasmática de Espermatozoides).
Azoospermia: La Ausencia de Espermatozoides
El escenario más extremo es la azoospermia, que se caracteriza por la ausencia total de espermatozoides en el semen eyaculado. En algunos casos, es posible recuperar espermatozoides directamente del testículo mediante una biopsia. De lo contrario, la paternidad podría lograrse a través de la donación de semen.
¿Qué es la oligozoospermia?
Causas de la Baja Cantidad Espermática
Las causas de una baja cantidad de espermatozoides son diversas y, en ocasiones, desconocidas. Sin embargo, existen factores y situaciones comunes que pueden afectar temporalmente los valores seminales:
- Carencias nutricionales.
- Episodios de fiebre en los últimos tres meses.
- Estrés.
Una vez que estos factores desaparecen, la concentración espermática suele retornar a sus valores normales, y el hombre recupera su fertilidad. Por ello, es recomendable repetir el seminograma tras un período de tiempo, manteniendo hábitos de vida saludables y cuidando la salud general.
Preguntas Frecuentes sobre el Recuento Espermático
¿Cuál es la cantidad óptima de espermatozoides en una muestra de semen?
Al analizar una muestra de semen, se evalúan varios factores, incluyendo la densidad (cantidad de espermatozoides por mililitro), la movilidad (cantidad de espermatozoides móviles) y el pH. Examinar únicamente la densidad no es suficiente para determinar la calidad de la muestra. Lo ideal es que todos los parámetros seminales sean iguales o superiores a la normalidad, con más de 20 millones de espermatozoides móviles después del procesamiento de la muestra antes de la inseminación.
¿Cuántos espermatozoides diarios producen los testículos?
El proceso de formación y maduración de los espermatozoides dura aproximadamente 3 meses. A pesar de ello, los testículos son capaces de producir millones de espermatozoides al día. El rango normal para un hombre fértil se sitúa entre 15 y 250 millones de espermatozoides diarios.
¿Cuántos espermatozoides pueden fecundar un óvulo?
Solo un espermatozoide puede fecundar un óvulo. Si más de un espermatozoide penetra el óvulo, el embrión resultante no sería viable debido a una dotación cromosómica excesiva (polispermia). El óvulo posee mecanismos para impedir la entrada de más espermatozoides una vez que uno ha penetrado; un fallo en este mecanismo resultaría en un embrión inviable.
¿Cuántos espermatozoides se necesitan para embarazar a una mujer?
Aunque solo un espermatozoide fecunda el óvulo, se necesitan millones de ellos para asegurar que el proceso ocurra. Tras la eyaculación, los espermatozoides deben ser capaces de alcanzar las trompas de Falopio para encontrarse con el óvulo y fecundarlo.
¿La cantidad de espermatozoides disminuye con la edad?
No hay evidencia concluyente de que la concentración de espermatozoides disminuya directamente con la edad. Sin embargo, sí se observan alteraciones en otros parámetros como la movilidad y la vitalidad, a menudo relacionadas con la oxidación espermática, que reduce su capacidad de fecundación y aumenta el daño en el ADN. Además, el volumen seminal tiende a disminuir gradualmente con el envejecimiento de las vesículas seminales.
¿Qué cantidad de espermatozoides se necesita para una inseminación artificial?
Para una inseminación artificial, se requiere un mínimo de 3 millones de espermatozoides móviles. Si el recuento de espermatozoides móviles (REM) es inferior a esta cifra, será necesario recurrir a una fecundación in vitro (FIV) o ICSI.
Técnicas de Reproducción Asistida y Espermatozoides
La oligospermia es una causa común de infertilidad masculina debido a la baja concentración de espermatozoides. Para abordar esta situación, la ICSI (Inyección Intracitoplasmática de Espermatozoides) es una técnica que ofrece altas tasas de éxito en pacientes con baja cantidad de espermatozoides.
En el ámbito de la investigación, se están desarrollando algoritmos de aprendizaje profundo para la detección y seguimiento de espermatozoides, con el objetivo de automatizar técnicas como la ICSI. Estos algoritmos utilizan visión por ordenador para analizar imágenes microscópicas, identificando la forma y textura de los ovocitos y espermatozoides. Para la recopilación de datos en estas investigaciones, se utiliza esperma humano, mientras que los ovocitos suelen ser de ratones o hámsters, ya que los ovocitos humanos no se pueden emplear para este tipo de investigación.
tags: #carpeta #upc #espermatozoide