Durante la gestación, el organismo femenino experimenta cambios fisiológicos profundos que repercuten directamente en la función tiroidea. Uno de los aspectos más relevantes es la interacción entre el eje hipotálamo-hipófiso-tiroideo y la gonadotropina coriónica humana (hCG), la cual desempeña un papel crucial como estimulador tiroideo durante los primeros meses del embarazo.
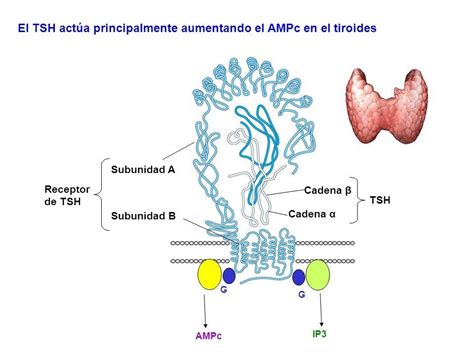
El papel de la hCG como estimulante tiroideo
Se han identificado al menos tres estimulantes tiroideos durante la gestación: la TSH, la hCG y la tirotrofina coriónica (HCT). La hCG presenta una considerable homología estructural con la TSH, ya que comparten una subunidad alfa común y poseen una subunidad beta con alta homología, lo que resulta en una actividad estimuladora tiroidea débil.
- La potencia tiroestimulante de la hCG es significativamente menor que la de la TSH; se estima que 1 mUI/L de TSH equivale aproximadamente a 40.000 UI/L de hCG.
- Las concentraciones de hCG aumentan rápidamente tras la fecundación, alcanzando un pico máximo entre las semanas 10 y 12.
- Este incremento provoca una mayor producción de hormonas tiroideas (HT) y una reducción paralela de la TSH, lo que puede simular transitoriamente un cuadro de hipertiroidismo subclínico en el primer trimestre.
Fisiología tiroidea y adaptaciones en el embarazo
La tiroides es una glándula situada en la parte anterior del cuello. Para mantener la actividad metabólica, el eje hipotálamo-hipófisis-tiroides regula la síntesis de hormonas mediante la tiroliberina (TRH) y la tirotropina (TSH). Durante el embarazo, este sistema presenta modificaciones adaptativas esenciales:
Cambios en las proteínas transportadoras
Los altos niveles de estrógenos inducen un aumento en la concentración sérica de la globulina fijadora de tiroxina (TBG). Esta proteína duplica su concentración debido a una mayor síntesis hepática y una menor degradación, lo que conlleva un incremento en los niveles totales de T4 y T3, aunque la fracción libre generalmente se mantiene en rangos normales.
Importancia del yodo
El yodo es esencial para la formación de hormonas tiroideas. Durante la gestación, las necesidades nutricionales de este mineral se incrementan debido a:
- Un mayor aclaramiento renal de yodo derivado del aumento del filtrado glomerular.
- El paso transplacentario hacia el feto.
- Las pérdidas adicionales durante la lactancia.
Es aconsejable aportar suplementos de yodo desde el inicio de la gestación para evitar el bocio y asegurar la síntesis hormonal adecuada.
Consecuencias de la disfunción tiroidea
La tiroides fetal comienza a secretar hormonas alrededor de la semana 12, pero no alcanza una producción adecuada hasta la semana 36. Por ello, el desarrollo neurocognitivo del feto depende críticamente de la disponibilidad de T4 materna.
| Riesgo | Consecuencia |
|---|---|
| Hipotiroidismo no tratado | Aborto, parto prematuro, hipertensión, bajo peso al nacer. |
| Hipertiroidismo (Enf. de Graves) | Exacerbación por aumento de hCG y anticuerpos TRAb. |
Recomendaciones clínicas y cribado
Para un manejo adecuado, las guías clínicas (como las de la ATA) sugieren valores de referencia de TSH ajustados por trimestre:
- Primer trimestre: 0,1 - 2,5 uUI/mL
- Segundo trimestre: 0,2 - 3,0 uUI/mL
- Tercer trimestre: 0,3 - 3,0 uUI/mL
El cribado se recomienda en la primera visita antes de la semana 9. En pacientes con hipotiroidismo previo, se debe planificar el embarazo para mantener niveles de TSH menores a 2,5 uUI/L y aumentar la dosis de levotiroxina (generalmente entre un 25% y 50%) tan pronto como se confirme la gestación.