Durante más de 300 años, se creyó que los espermatozoides humanos nadaban oscilando la cola de un lado a otro. Sin embargo, un reciente descubrimiento, desvelado por un equipo de investigadores, ha puesto de manifiesto que esta imagen es una ilusión óptica.
Desvelando el Verdadero Movimiento del Espermatozoide
Antonie van Leeuwenhoek, utilizando uno de los primeros microscopios, describió el esperma humano como si tuviera una "cola que, al nadar, se mueve como una serpiente, como las anguilas en el agua". Esta observación, publicada hace más de 300 años, ha sido refutada por un equipo de científicos mexicanos y británicos.
La Ilusión Óptica y el Movimiento Real
Gracias a las matemáticas y a la microscopía en 3D más avanzada, este equipo ha desenmascarado la ilusión. El estudio, publicado en Science Advances, revela que la cola del espermatozoide está, de hecho, torcida y solo se mueve de un lado. Si los espermatozoides se movieran únicamente de esta manera, nadarían en círculos. Sin embargo, han encontrado una forma inteligente de adaptarse y avanzar.
Los científicos explicaron que los espermatozoides “descubrieron que si rodaban mientras nadaban, como las juguetonas nutrias que sacan el corcho a través del agua” irían recto. Este giro es complejo: la cabeza del espermatozoide gira al mismo tiempo que la cola lo hace en la dirección de la natación. Este descubrimiento puede proporcionar una nueva esperanza para desvelar algunos secretos de la reproducción humana.
Investigadores Clave
El estudio fue firmado por los científicos Hermes Gadelha, de la Universidad de Bristol, y Gabriel Corkidi y Alberto Darszon, de la Universidad Nacional Autónoma de México.
La Morfología Espermática: Más Allá de la Ilusión
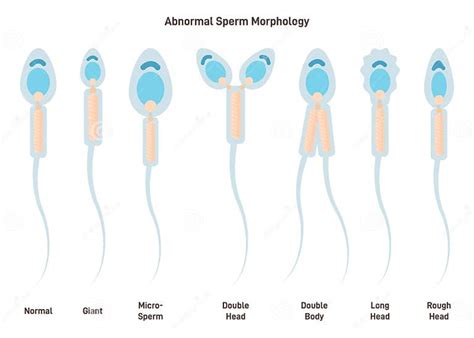
La morfología de los espermatozoides se refiere a su tamaño y forma, siendo un factor crucial evaluado en el análisis de semen. En el laboratorio, los técnicos examinan el esperma al microscopio para determinar si cumple con estrictas normas.
¿Qué Define a un Espermatozoide "Normal"?
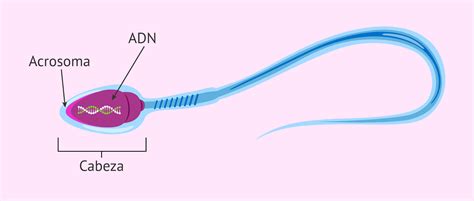
Un espermatozoide es normal cuando presenta una cabeza con forma oval y un acrosoma en su interior. El cuello o pieza intermedia es ligeramente más engrosado que la cola y, por último, la cola es alargada y está desenrollada. Todos aquellos espermatozoides que cumplan con estas características morfológicas tendrán una mayor capacidad para fecundar el óvulo y favorecer el embarazo.
Teratozoospermia: Cuando la Forma Afecta la Función
La teratozoospermia se define como la mala morfología de los espermatozoides, ya sea por presentar defectos en su cabeza, pieza intermedia o cola. Esta alteración implica infertilidad masculina, puesto que los espermatozoides que llegan a alcanzar el óvulo no son capaces de fecundarlo debido a su mala morfología.
Criterios de Diagnóstico
Según los criterios de la Organización Mundial de la Salud (OMS) del año 2010, un hombre presenta teratozoospermia cuando más del 96% de sus espermatozoides tienen una morfología extraña o anormal. Un hombre con un mínimo del 4% de espermatozoides con forma normal no tiene problemas de fertilidad y podría conseguir un embarazo de forma natural.
Existen algunos laboratorios que también incluyen los criterios estrictos de Kruger, que son más severos. Según Kruger, un hombre padece teratozoospermia si el semen presenta más del 85% de espermatozoides amorfos, es decir, un mínimo de referencia igual o superior al 15% de espermatozoides con forma normal. Si no se especifica nada en el informe del laboratorio, se toman como referencia los parámetros dictados por la OMS.
Diagnóstico de la Teratozoospermia
La teratozoospermia no causa dolor, por lo que su diagnóstico se realiza mediante un seminograma. Este estudio del semen permite evaluar la forma de los espermatozoides en el laboratorio de andrología. El especialista tiñe una gota de semen (generalmente con azul de metileno) y observa la morfología de aproximadamente 200 espermatozoides bajo el microscopio para determinar el porcentaje de espermatozoides anómalos.
Causas de la Teratozoospermia
Las causas de los espermatozoides amorfos son variadas y difíciles de diagnosticar, incluyendo:
- Alteraciones genéticas.
- Tratamientos médicos: Quimioterapia y radioterapia.
- Infecciones: Infecciones seminales y orquitis.
- Alteraciones testiculares: Traumatismos en el testículo, varicocele.
- Enfermedades sistémicas: Periodos febriles, diabetes mellitus o meningitis.
- Hábitos de vida inadecuados: Abuso de tabaco, alcohol y drogas, mala alimentación, exposición a agentes tóxicos, uso de ropa ajustada, etc.
Algunos de estos factores pueden causar teratozoospermia reversible, que desaparece al revertir la fiebre, la infección o el estrés. Del mismo modo, es posible recuperar parte de la buena morfología espermática siguiendo hábitos de vida saludable.
Clasificación y el Índice de Teratozoospermia (TZI)
Los defectos morfológicos se clasifican según su ubicación (cabeza, cuello o cola). Basándose en los criterios de Kruger, la teratozoospermia se clasifica en tres grados:
- Leve: entre el 10% y el 14% de espermatozoides con morfología normal.
- Moderada: entre el 5% y el 9% de espermatozoides normales.
- Severa: menos del 5% de espermatozoides presentan morfología normal.
El índice de teratozoospermia (TZI) se utiliza para saber el número de defectos que presenta cada espermatozoide. Se calcula con la fórmula: TZI = (c + p + q) / x, donde 'c' son alteraciones en la cabeza, 'p' en la pieza intermedia, 'q' en la cola y 'x' el total de espermatozoides anormales. La interpretación es:
- TZI cercano a 1: espermatozoides con anomalías en una única zona.
- TZI cercano a 2: espermatozoides con malformaciones en dos zonas.
- TZI cercano a 3: espermatozoides con defectos en cabeza, cuello y cola.
Astenozoospermia: El Reto de la Movilidad
La astenozoospermia o astenospermia es una alteración en los parámetros del semen que hace referencia a problemas de movilidad en los espermatozoides, también conocidos coloquialmente como espermatozoides "vagos" o "lentos". Si un hombre tiene un porcentaje elevado de espermatozoides con un movimiento inadecuado, puede resultar difícil conseguir el embarazo de forma natural. A veces, esta alteración se acompaña de una oligospermia (baja concentración de espermatozoides), lo que se denomina oligoastenozoospermia.
Diagnóstico y Criterios de la Astenozoospermia
La astenozoospermia no causa síntomas clínicos. Se diagnostica mediante un seminograma o espermiograma, donde se valora la movilidad y motilidad de los espermatozoides. Se observa el movimiento de unos 200 espermatozoides, evaluando tanto la progresividad (capacidad de avanzar en distancia) como la velocidad.
La OMS establece que se trata de astenozoospermia cuando el análisis del esperma muestra:
- Valores inferiores a un 40% de espermatozoides con movilidad total (progresivos y no progresivos).
- Valores inferiores a un 32% de espermatozoides con movilidad progresiva.
Grados de Astenozoospermia
La severidad de la astenozoospermia se clasifica según el porcentaje de espermatozoides inmóviles o con mala movilidad:
- Leve o Moderada: el porcentaje de espermatozoides sin movilidad o con mala movilidad se sitúa entre el 60% y el 75%.
- Severa o Grave: el porcentaje de espermatozoides inmóviles es cercano al 75-80% o superior, con muy pocos espermatozoides con movilidad progresiva y rápida.

Factores que Influyen en la Movilidad Espermática
Las causas de la astenozoospermia son diversas y no siempre se han definido con exactitud. Pueden deberse a:
- Presencia de anticuerpos antiespermáticos.
- Hábitos tóxicos: Consumo excesivo de alcohol, tabaco, marihuana y otras drogas.
- Edad avanzada (descenso a partir de los 45 años).
- Enfermedades: Fiebre, infecciones que afecten al semen.
- Exposición ambiental: Agentes tóxicos (fertilizantes, solventes), exposición prolongada al calor.
- Nutrición: Mala alimentación o dieta inadecuada.
- Problemas testiculares: Varicocele, traumatismos.
- Tratamientos oncológicos: Quimioterapia y radioterapia.
- Causas genéticas: Síndrome de Kartagener (discinesia ciliar primaria), que afecta la estructura y función de los cilios.
Es importante destacar que otras alteraciones morfológicas, como la teratozoospermia, también pueden dar lugar a astenozoospermia, ya que la forma puede influir directamente en el movimiento.
Opciones para la Concepción ante Alteraciones Espermáticas
A pesar de las alteraciones en la morfología o movilidad espermática, existen diversas estrategias y tratamientos para lograr el embarazo.
Mejorando la Calidad Espermática de Forma Natural
En primer lugar, los hombres con teratozoospermia o astenozoospermia deben cambiar su estilo de vida, evitando hábitos perjudiciales como el tabaco o el alcohol. Una dieta sana y equilibrada, rica en antioxidantes y aminoácidos esenciales (L-carnitina), ácidos omega 3 (pescado azul) y suplementos vitamínicos (vitamina E, maca andina), puede ayudar a mejorar la calidad seminal.
Si la teratozoospermia tiene una causa genética o es congénita, será más difícil encontrar un tratamiento curativo. No obstante, en algunos casos de teratozoospermia o astenozoospermia leve, los hábitos de vida saludable pueden recuperar parte de la buena morfología y movilidad.
Técnicas de Reproducción Asistida
Cuando los tratamientos naturales no son suficientes o en casos de alteraciones más severas, se recurre a la reproducción asistida.
Para la Teratozoospermia
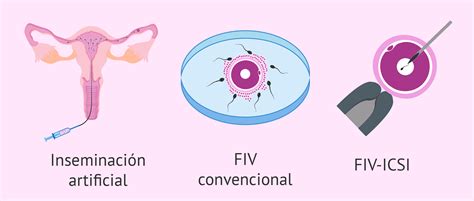
- Inseminación Artificial (IA): Si la teratozoospermia es leve y la concentración y movilidad de los espermatozoides no están alteradas, puede ser una opción, especialmente si la mujer no tiene problemas de fertilidad.
- Fecundación in Vitro con Inyección Intracitoplasmática de Espermatozoides (FIV-ICSI): Ante casos de teratozoospermia moderada o severa, o si hay otras alteraciones que provoquen esterilidad, se recomienda la ICSI. Esta técnica consiste en inyectar directamente un espermatozoide en el óvulo.
- IMSI (Inyección Intracitoplasmática de Espermatozoides Morfológicamente Seleccionados): Una variante más novedosa de la ICSI, donde se amplifica la imagen del espermatozoide antes de la microinyección para seleccionar con mayor detalle los espermatozoides con mejor morfología.
Para la Astenozoospermia
- Fecundación in Vitro (FIV) convencional: Puede realizarse cuando la astenozoospermia es leve. Se ponen en contacto una gran cantidad de espermatozoides con el óvulo para que se produzca la fecundación.
- ICSI: En los casos más severos de astenozoospermia, la ICSI es la técnica de elección, ya que el embriólogo introduce directamente el espermatozoide seleccionado en el óvulo, haciendo que su movilidad no sea un factor determinante.
- La inseminación artificial (IA) no suele estar indicada en casos de astenozoospermia, ya que requiere que los espermatozoides asciendan por sí solos y demuestren una buena movilidad.
- Donación de semen: En caso de no conseguir el embarazo con ninguna de estas técnicas o en situaciones de astenozoospermia muy severa o irreversible, una alternativa es recurrir a la donación de semen.
¿Qué posibilidad de embarazo hay con teratozoospermia?
Preguntas Frecuentes sobre la Calidad Espermática
¿Qué es la astenoteratozoospermia?
La astenoteratozoospermia es una alteración que combina problemas en la movilidad (astenozoospermia) y en la morfología (teratozoospermia) de los espermatozoides. Sus causas pueden incluir un mal estilo de vida (sedentarismo, mala alimentación, estrés, tabaco, alcohol, drogas) y factores genéticos.
¿Qué posibilidad de embarazo hay con teratozoospermia?
¿Los medicamentos pueden provocar teratozoospermia?
Sí, algunos medicamentos o, más comúnmente, tóxicos como el alcohol, las drogas y el tabaco pueden afectar la morfología de los espermatozoides, siendo esta situación potencialmente reversible. Sin embargo, determinados tratamientos como la quimioterapia o radioterapia pueden dañar los espermatozoides de forma irreversible.
¿Cuál es la causa de la teratozoospermia?
La teratozoospermia, una alteración donde la mayoría de los espermatozoides tienen forma anormal, es causada por factores como alteraciones genéticas, quimioterapia, radioterapia, infecciones seminales, traumatismos testiculares, varicocele, fiebre, diabetes mellitus, meningitis, y malos hábitos de vida (tabaco, alcohol, drogas, mala alimentación, exposición a tóxicos, ropa ajustada). Algunas de estas causas son reversibles.
¿La leucospermia puede provocar teratospermia y esterilidad masculina?
La leucospermia o leucocitospermia es una concentración elevada de leucocitos en el semen, a menudo debido a una infección o inflamación. Puede afectar la calidad seminal, incluyendo la morfología, y causar esterilidad. Tras el tratamiento adecuado, se evalúa si la calidad seminal ha mejorado.
¿Cuáles son las consecuencias de tener espermatozoides anormales en el semen?
Cuando la cantidad de espermatozoides amorfos es demasiado elevada, se diagnostica teratozoospermia. Los espermatozoides con mala morfología tienen dificultades para fecundar el óvulo, lo que puede causar infertilidad o retraso en la concepción.
¿La teratozoospermia puede causar abortos?
La teratozoospermia por sí misma no necesariamente causa abortos. Sin embargo, si los espermatozoides con morfología anómala también presentan alteraciones genéticas, sí podrían aumentar el riesgo de abortos.
¿Cómo puedo mejorar los espermatozoides amorfos del semen?
Mejorar la mala morfología de los espermatozoides es complejo. No obstante, mantener hábitos de vida saludables, como una dieta variada y equilibrada, ejercicio moderado, y evitar el tabaco y alcohol, siempre será beneficioso para mejorar la calidad general del semen.
¿Es lo mismo teratozoospermia y necrozoospermia?
No, son alteraciones seminales diferentes. La teratozoospermia se refiere a la alteración en la morfología espermática (forma), mientras que la necrozoospermia se refiere a problemas en la vitalidad de los espermatozoides, es decir, cuando hay una gran cantidad de espermatozoides muertos en el eyaculado.
¿El periodo de abstinencia puede influir en la movilidad espermática?
Sí. Las recomendaciones de la OMS sugieren un periodo de abstinencia sexual de entre 2-7 días para un seminograma. Una abstinencia menor a dos días puede resultar en un menor recuento, aunque posiblemente con menor fragmentación de ADN. Una abstinencia prolongada puede llevar a una movilidad espermática reducida. Es importante seguir las recomendaciones del centro de reproducción asistida para maximizar las posibilidades de éxito.
¿Puedo ser padre de forma natural si tengo astenozoospermia o necesito tratamiento?
Existe la posibilidad de embarazo natural con astenozoospermia si esta es leve. Sin embargo, en casos de problemas graves de movilidad espermática, será necesario aplicar algún tipo de tratamiento reproductivo asistido para lograr la gestación.
¿Cuáles son los síntomas que pueden hacerme sospechar que tengo astenozoospermia?
La astenozoospermia no presenta síntomas. Un hombre puede eyacular normalmente y desconocer el problema de movilidad hasta que se realiza un seminograma debido a dificultades para concebir.
tags: #espermatozoide #media #luna