Introducción y Controversia sobre las Benzodiazepinas
La polémica internacional en torno a las benzodiazepinas, intensificada en los últimos años debido a la evidencia de múltiples y graves efectos secundarios, aún no ha generado un cambio generalizado en la actitud del mundo médico. A pesar de que los prospectos de las benzodiazepinas deben indicar que el tratamiento debe ser corto y no exceder los 3 meses, en muchos casos se continúan prescribiendo estos fármacos durante períodos considerablemente más largos, a veces años, sin una necesidad objetiva o subjetiva determinante. Las consecuencias para el paciente pueden ser perjudiciales, no solo en casos excepcionales sino en un porcentaje significativo de pacientes, especialmente en personas mayores. Es fundamental que los médicos de atención primaria revisen sus creencias sobre las ventajas y desventajas terapéuticas de las benzodiazepinas y presten atención a las recomendaciones de agencias oficiales, tanto nacionales como internacionales. En países como EE.UU., Reino Unido, Francia y Suecia, importantes grupos de afectados por la prescripción inadecuada de benzodiazepinas exigen responsabilidades a los médicos y a las instituciones involucradas.
Evaluación y Directrices Oficiales
En el año 2000, la Agencia Española del Medicamento emitió una circular dirigida a los laboratorios farmacéuticos para que modificaran la ficha técnica y el prospecto de las especialidades farmacéuticas que contuvieran principios activos de tipo benzodiazepínico o análogo. Esta directiva, aunque redactada de forma contundente, se cumple actualmente solo de manera parcial, lo que refleja el conflicto entre los aparentes beneficios de este grupo de medicamentos con eficacia histórica y las desventajas científicamente y estadísticamente documentadas de su uso indiscriminado actual. La evaluación europea de todo el grupo farmacológico de ansiolíticos e hipnóticos de estructura benzodiazepínica se inició en 1992, debido a los abundantes indicios desde los años ochenta de problemas de abuso y adicción, además de otros efectos secundarios.
La circular mencionada establece que el tratamiento de la ansiedad con benzodiazepinas o análogos debe ser "lo más corto posible". Se debe reevaluar la situación clínica del paciente a intervalos regulares, y siempre teniendo en cuenta una duración total máxima del tratamiento, no superior a las 8-12 semanas, incluido el período de retirada gradual. En el caso del tratamiento del insomnio, la duración máxima es de 4 semanas si se incluye la retirada gradual del medicamento.
Riesgos y Dependencia Asociados a las Benzodiazepinas
Está bien documentado que el tratamiento con benzodiazepinas puede provocar el desarrollo de dependencia física y psíquica, incluso con dosis mínimas y tratamientos muy cortos, por lo que nunca deben considerarse inocuas. En general, el riesgo de dependencia se incrementa con la dosis, la duración del tratamiento y en personas con antecedentes de consumo de drogas de abuso o que combinen el medicamento con el consumo de alcohol, incluso en cantidades moderadas.
Un estudio español de 1992, que entrevistó a 5.324 pacientes en farmacias comunitarias que recibían una prescripción de hipnóticos para el insomnio, reveló un uso inadecuado de estos medicamentos: el 72% de los pacientes llevaban tomando diariamente un hipnótico durante más de 3 meses sin interrupción. De este grupo, un subgrupo (51% del total) utilizaba un hipnótico durante más de 12 meses. Preocupa el hecho de que este uso inadecuado siga teniendo respaldo médico. Se supone que las benzodiazepinas requieren receta médica, lo que implica la responsabilidad de un médico en su prescripción adecuada y en la información precisa al paciente sobre su uso correcto. El médico no debe ceder ante la presión de pacientes habituados a las benzodiazepinas, sino iniciar cuanto antes formas alternativas para tratar la patología subyacente.
Historia y Peligrosidad de las Benzodiazepinas
Los tranquilizantes e hipnóticos de la familia de las benzodiazepinas se introdujeron en 1960, tras ensayos clínicos breves en la Universidad de Texas en 1959. En aquel entonces, no se exigían ensayos controlados para la evaluación terapéutica, y la "eficacia" del producto se demostró con evidencia anecdótica y testimonial. Si se presentaran para autorización oficial hoy en día, las benzodiazepinas probablemente solo se admitirían para usos limitados.
Inicialmente, estos fármacos depresores del sistema nervioso central fueron considerados "fármacos milagro" y su uso se extendió rápidamente a nivel mundial. Sin embargo, comenzaron a aparecer informes de efectos secundarios tan numerosos que, a principios de los ochenta, se publicaban datos clínicos inquietantes en las revistas médicas más prestigiosas. En 1984, las benzodiazepinas se incluyeron en la lista de los fármacos peligrosos de las Naciones Unidas.
Curiosamente, la fuerte crítica a las benzodiazepinas no logró frenar su uso en expansión. A pesar de la evidencia, el mundo médico no supo o no quiso cambiar la práctica diaria donde las "benzos" habían conquistado un lugar destacado. Una razón importante para esta reticencia era la supuesta ausencia de alternativas. A pesar de todos los problemas, las benzodiazepinas "solucionaron" muchos cuadros que, sin ellas, hubieran tenido malos pronósticos.
En 2001, el Ministerio de Salud de Francia, a través de la Agencia de Seguridad Sanitaria de los Productos de Salud (Afssaps), reafirmó su lucha de 15 años contra el uso inadecuado de las benzodiazepinas, obligando a reducir aún más el período permitido de prescripción. Desde 1991, la prescripción de hipnóticos estaba limitada a 4 semanas y la de ansiolíticos a 12 semanas. A partir de febrero de 2001, las especialidades a base de flunitrazepam solo estaban permitidas hasta 14 días y requerían autorización expresa. El Afssaps insiste en que las benzodiazepinas no son el tratamiento de fondo para problemas de ansiedad ni de depresión.
Evidencia Clínica Abundante e Inquietante
La amplia evidencia clínica de los efectos incontrolados de las benzodiazepinas se resume en estudios como los de Ashton. En varios artículos bien documentados, Ashton constató que "incluso con benzodiazepinas de actuación prolongada como el diazepam, normalmente encontramos en usuarios de largo tiempo un historial de incremento constante de ansiedad y, con los años, el desarrollo de nuevos síntomas como la agorafobia, muchas veces con distorsiones perceptivas y despersonalización, a pesar de que estos medicamentos supuestamente sean ansiolíticos". Además, señaló que "el uso continuado de benzodiazepinas puede causar o agravar la depresión, aunque esta también aparece como aspecto del síndrome de retirada. Puede llegar a depresión mayor y persistir durante varios meses". La mayor incidencia de depresión en usuarios crónicos de benzodiazepinas también se ha documentado en España.
Ashton también se refiere a las hipersensibilidades diversas como consecuencia de la retirada del medicamento: "El tinnitus es un síntoma común de la retirada de benzodiazepina como consecuencia de la característica hipersensibilidad general a los estímulos sensoriales que provoca. Normalmente se resuelve en unas semanas, pero ocasionalmente se prolonga (...) persistiendo hasta 6 y 12 meses después de la retirada. El tinnitus es común en la población general y la relación aparente con las benzodiazepinas puede que sea incidental, pero estos casos hacen sospechar que las benzodiazepinas pueden ocasionalmente causar daño cerebral permanente o solo lentamente reversible". Investigaciones posteriores confirman esta sospecha.
Grupo de Riesgo Especial: Las Personas Mayores
Las personas mayores forman un grupo especialmente susceptible a la problemática de las benzodiazepinas. Grad (1996) señaló que, aunque la literatura anterior pudo haber sugerido que las benzodiazepinas eran drogas relativamente seguras, actualmente existe un cuerpo de investigación observacional que sugiere problemas importantes de seguridad para subgrupos como los pacientes mayores. Una revisión de Petrovic et al. (2003) cuestiona abiertamente la justificación del uso de estos fármacos en mayores, indicando que la sedación provocada es un factor de riesgo de caídas y otros accidentes, y que el uso prolongado afecta a la función cognitiva. Se considera que su uso es inapropiado para muchos pacientes y debe desaconsejarse activamente.
El efecto negativo sobre la función cognitiva y la memoria está documentado desde los años 70. Una investigación de 1994 de Tata et al. encontró que, comparado con el grupo de control, los pacientes que habían tomado benzodiazepinas de forma prolongada presentaban una merma significativa en aprendizaje verbal y memoria, así como en habilidades psicomotoras, visomotoras y viso-conceptuales. Incluso con entrenamiento especial, no se apreciaba una mejoría inmediata de la función cognitiva después de la retirada, y la mejoría observada después de 6 meses era limitada, quedando el grupo experimental en un nivel significativamente inferior al grupo de control.
Antes Lader ya había comentado los efectos amnésicos de estos fármacos, resultando a veces en pérdida de memoria espontánea o "black-out", especialmente documentados para lorazepam y triazolam, y sobre todo al combinarse con alcohol. Calculó que un 15% de los mayores de 65 años toman hipnóticos, el 75% de ellos durante un año o más, y un 25% incluso más de 10 años. A medida que estos usuarios crónicos envejecen, se sensibilizan hacia las benzodiazepinas y sufren pérdidas de memoria, llegando a un estado confuso crónico. Ishigooka et al. afirman que un 20% de los pacientes mayores de 60 años tienen potencial para desarrollar dependencia a las benzodiazepinas. La Asociación Americana de Psiquiatría confirmó recientemente un "uso incrementado desproporcionado de antipsicóticos y fármacos ansiolíticos/benzodiazepínicos entre pacientes geriátricos". Se verificó que gran parte de las prescripciones podrían no ser apropiadas, más si se considera la evidencia de que la farmacoterapia del insomnio en mayores debe contemplar dosificaciones muy inferiores (hasta el 50%) que las destinadas a pacientes más jóvenes.
A pesar de 40 años de evidencia, sería esperable que los médicos, y especialmente los de atención primaria, adaptasen sus criterios y fuesen más prudentes en la prescripción de benzodiazepinas para el grupo de especial riesgo que forman los mayores, utilizando las alternativas disponibles. Sin embargo, un estudio llevado a cabo en Canadá en 2002 con 374 médicos de atención primaria demostró que un programa de educación de 6 meses sobre el uso prudente de benzodiazepinas en mayores no logró cambiar los hábitos de prescripción. En el Reino Unido, las benzodiazepinas serán clasificadas en la misma clase de fármacos que la morfina (Schedule 2), incrementando el control por parte de las autoridades sanitarias para intentar reducir el número de adictos (actualmente estimado en un millón) y las 300 muertes anuales que provocan.
Benzodiacepinas: ¿qué debemos saber?
Problemas con la Retirada del Tratamiento
El síndrome de retirada o dependencia de las benzodiazepinas puede tardar hasta tres semanas en manifestarse después del uso de benzodiazepinas de actuación prolongada, pero puede surgir en pocas horas en el caso de una de actuación corta. El síndrome se caracteriza por insomnio, ansiedad, pérdida de apetito y de peso, temblores, sudores, tinnitus y distorsiones perceptivas. Estos síntomas pueden parecerse a las quejas originales y alentar una nueva prescripción, perpetuando el proceso y afianzando la dependencia. Algunos síntomas pueden continuar durante semanas o meses después de la retirada completa.
Una retirada abrupta puede producir confusión, psicosis tóxica, convulsiones o una condición similar al delirium tremens. Incluso la retirada gradual produce niveles incrementados de ansiedad y de cortisol en plasma, así como jaquecas, tensiones, dolores y temblores musculares, dolores inespecíficos, depresión, alucinaciones, sudoración y ansiedad. Los problemas que presenta la retirada gradual no se mitigan con psicoterapia cognitivo-conductual. Existen cuestionarios específicos para determinar la gravedad del síndrome, como el BWSQ (Cuestionario del síntoma de retirada de benzodiazepina, Tyrer et al.) y el Bendep-SRQ.
Benzodiazepinas y Fertilidad Masculina
En el contexto de la reproducción asistida, es importante considerar la salud del varón y cómo algunos medicamentos pueden influir en la infertilidad masculina. La capacidad de fecundar un óvulo depende fundamentalmente de la cantidad y calidad de los espermatozoides.
Medicamentos como el Finasteride, utilizado para la caída del cabello, pueden afectar la testosterona y alterar los niveles de espermatogénesis (la formación de espermatozoides, que tarda aproximadamente 73 días). Otros tratamientos, como la quimioterapia para tumores malignos, pueden tener una repercusión leve, moderada o severa en la espermatogénesis. En casos severos, puede llevar a la azoospermia (ausencia de espermatozoides en el eyaculado). Se recomienda no buscar embarazos durante los dos años posteriores a la finalización del tratamiento de quimioterapia o radioterapia.
Los antidepresivos también pueden influir en la infertilidad masculina, no necesariamente en la espermatogénesis, pero sí causando un posible retraso eyaculatorio. Otros fármacos interfieren en la fertilidad masculina sin afectar directamente la espermatogénesis. Si bien algunas medicaciones tienen una repercusión más severa o crónica, la mayoría son de efecto transitorio durante la toma del medicamento. Una vez suspendida la medicación, se debería esperar de 3 a 6 meses para evaluar la espermatogénesis. La testosterona exógena inhibe la formación de espermatozoides, pudiendo generar azoospermia, y su recuperación requiere de 3 a 6 meses sin tratamiento.
Es fundamental contar con una consulta y un diagnóstico en fertilidad, incluyendo un análisis del semen o espermograma para medir la cantidad y calidad del semen y los espermatozoides. La criopreservación de muestras de semen puede ser una opción para tratamientos de reproducción asistida futuros.
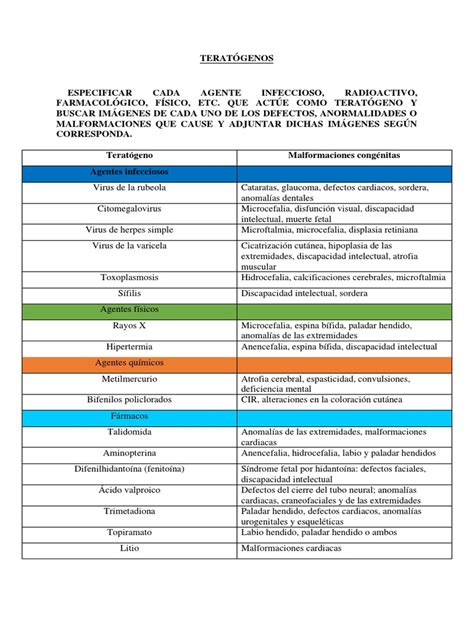
Benzodiazepinas y Embarazo: Riesgos Teratogénicos
Tomar benzodiazepinas durante el embarazo está altamente contraindicado debido a sus riesgos teratogénicos. Aunque esta conclusión es conocida, no lo es tanto la asiduidad con la que estos fármacos se consumen en España en comparación con el resto de Europa. Algunos especialistas señalan que es "altamente peligroso tomar benzodiazepinas durante el embarazo, mucho más que consumir antidepresivos, que tradicionalmente se consideran más contraproducentes, pero es al revés, son menos nocivos".
Existen diferencias en los hábitos de prescripción entre países. Históricamente, en Estados Unidos la angustia se trataba solo con benzodiazepinas, y luego se observó que su combinación con antidepresivos era útil. Se menciona que los ginecólogos suelen usar diazepam como tranquilizante estándar, a pesar de ser la benzodiazepina con más efectos teratogénicos. Sin embargo, otros ginecólogos afirman que en sus servicios no se usan benzodiazepinas en el primer trimestre, salvo en contadas ocasiones, precisamente por sus efectos teratogénicos demostrados, aunque marcados. Se especula que en muchos casos se trata de automedicación por parte de personas que ya las consumían antes del embarazo, o incluso de medicación inducida por personas del entorno no sanitario.
Es necesario sopesar con el médico el uso de antidepresivos y medicamentos psicotrópicos en gestantes por el riesgo de teratogenicidad y síndrome de abstinencia del bebé. En caso de evidencia clara, se pueden usar antidepresivos de acción ansiolítica a corto o medio plazo. Se debe pedir consejo sanitario especializado para el uso de otros fármacos, y evitar el mayor riesgo, que es consumir medicamentos potencialmente peligrosos en momentos críticos del desarrollo fetal. Se ha observado que el uso de benzodiazepinas durante el embarazo, especialmente en el primer trimestre, puede asociarse a un mayor riesgo de defectos de nacimiento.
Estudios y Evidencia Científica
Un estudio realizado en Cataluña con más de 100.000 embarazos analizó el uso de benzodiazepinas, observando que se prescribieron en el 11.63% de los casos. El diazepam fue el fármaco más recetado. La ansiedad fue el principal diagnóstico. Las prescripciones y dispensaciones disminuyeron durante el embarazo y aumentaron en el posparto. Los resultados más frecuentes fueron partos vaginales, abortos espontáneos y cesáreas. La edad avanzada se identificó como el único predictor significativo de ansiedad posparto, mientras que la exposición a benzodiazepinas y antidepresivos no mostró efectos significativos sobre la depresión posparto.
Otro estudio examinó casi 1.7 millones de embarazos y concluyó que las benzodiazepinas están relacionadas con un mayor riesgo de embarazo ectópico. Las mujeres que recibieron una receta de benzodiazepinas en los 90 días previos al embarazo tuvieron casi un 50% más de probabilidades de tener un embarazo ectópico. Una posible teoría es que las benzodiazepinas influyen en las contracciones musculares de las trompas de Falopio, aumentando así el riesgo de embarazo tubárico. Se necesitan estudios adicionales para comprender mejor esta asociación.
Investigaciones sobre la administración perinatal de diazepam en ratas han explorado si altera la organización de estructuras del sistema nervioso central implicadas en el control de funciones fisiológicas y conductuales, como el locus coeruleus. Los datos sugieren que las benzodiazepinas pueden interferir con el proceso de diferenciación sexual, en parte debido a las interrelaciones entre benzodiazepinas y esteroides gonadales, y su implicación con el sistema GABAérgico.
Benzodiacepinas: ¿qué debemos saber?

tags: #diazepam #problemas #fertilidad