La reanimación cardiopulmonar (RCP) pediátrica es un conjunto de conocimientos y habilidades esenciales para el pediatra de Atención Primaria. Cuando un niño experimenta una parada cardiorrespiratoria (PCR), cada segundo cuenta, y saber cómo realizar adecuadamente la RCP puede ser la clave para salvar su vida y evitar daños cerebrales irreversibles. Es de vital importancia ser capaz de identificar rápidamente las situaciones de PCR en niños y conocer las maniobras de RCP básica para iniciar la reanimación de manera oportuna y aumentar la probabilidad de supervivencia en estos pacientes.
En la población pediátrica, la causa más frecuente de parada cardiorrespiratoria es la parada respiratoria. La RCP básica instrumentalizada es aquella en la que se utilizan dispositivos de barrera o en la que se realiza ventilación con bolsa autoinflable y mascarilla facial. La desfibrilación semiautomática (DESA) debe incorporarse en la formación de la RCP básica a la población general.
Pasos de la Reanimación Cardiopulmonar Básica en Lactantes y Niños
La RCP básica consta de una serie de pasos o maniobras que deben realizarse de forma secuencial. Es imprescindible recordar bien el orden de los pasos de la RCP, ya que el error en la secuencia puede llevar al fracaso de la reanimación. No se debe pasar de un paso a otro sin estar seguros de que la maniobra anterior esté correctamente realizada. La RCP debe realizarse de forma rápida pero sin apresurarse, para asegurar que cada una de las maniobras sea efectiva.
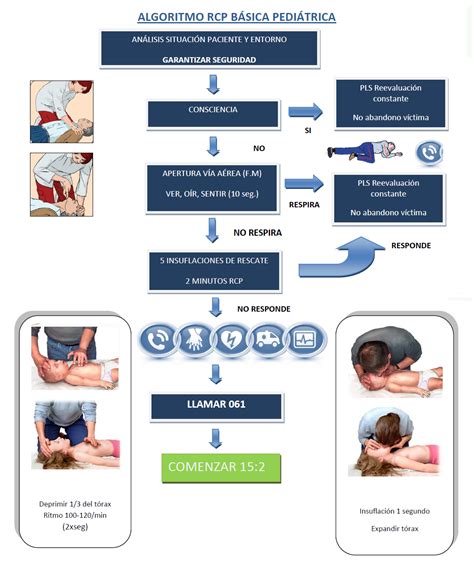
1. Asegurar la Seguridad del Reanimador y del Niño
Es esencial la seguridad del reanimador y la víctima. Solo se debe movilizar al niño si se encuentra en un lugar peligroso o si su situación o posición no son adecuadas en caso de precisar RCP.
2. Comprobar la Inconsciencia
Se comprobará la respuesta del niño ante estímulos como hablarle en voz alta, o dándole pellizcos y palmadas en el tórax o el abdomen. A los niños en los que se sospeche una lesión de la columna cervical se les debe estimular con cuidado y siempre protegiendo el cuello.
- Si el niño responde al hablarle o estimularle: Se le dejará en la posición en que se encuentre, siempre que no corra peligro. Se comprobará su situación clínica y se pedirá ayuda si es preciso. Se controlará su situación de forma periódica.
- Si el niño no responde: Se continuará con los siguientes pasos de la RCP básica.
3. Pedir Ayuda y Colocar a la Víctima
Se solicitará ayuda a las personas del entorno, gritando "¡AYUDA!". Se debe movilizar al niño siempre que su posición inicial impida o dificulte las maniobras de reanimación, colocándole sobre una superficie dura y plana, en decúbito supino y con la cabeza, cuello, tronco y extremidades alineados. Si existe sospecha de lesión a nivel cervical (accidentes de tráfico, caídas desde cierta altura, etc.) la movilización se deberá hacer protegiendo la columna cervical y, si es posible, por al menos 2 reanimadores.
Las maniobras de RCP se deben comenzar inmediatamente sin perder tiempo, ya que, en ocasiones, en los lactantes y niños lo único que se precisa son maniobras de reanimación respiratorias, de modo que, si se actúa con rapidez, se puede evitar la progresión a parada cardíaca.
- Si hay un solo reanimador: Éste realizará las maniobras de RCP básica durante 1 minuto antes de separarse del niño para solicitar ayuda al Sistema de Emergencias Médicas (SEM).
- Si hay 2 reanimadores: Uno de ellos iniciará la RCP mientras el otro activará el SEM (112 o 061), volviendo cuanto antes a colaborar en la RCP.
4. Abrir la Vía Aérea
Un niño inconsciente suele ser incapaz de mantener permeable la vía aérea. Por ello, la medida inicial debe ser la apertura de la vía aérea con las siguientes maniobras.
Maniobra Frente-Mentón
Es la maniobra de elección en todos los niños, excepto en aquellos en los que se sospeche traumatismo cervical.
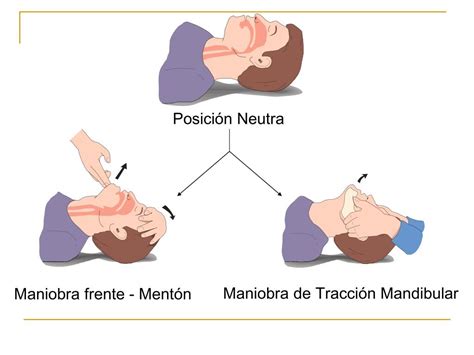
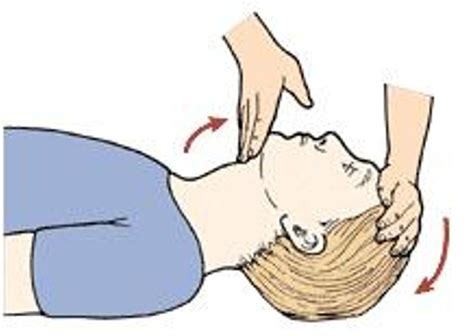
- Se colocará una mano abierta sobre la frente sujetándola firmemente y manteniendo el cuello en posición neutra en lactantes y en extensión ligera-moderada en niños. El occipucio prominente del lactante predispone a una ligera flexión del cuello cuando se coloca el niño en una superficie plana, por lo que se debe asegurar que se mantenga en posición neutra. En el niño, los dedos pulgar e índice deben quedar disponibles para pinzar la nariz cuando se vaya a realizar la ventilación.
- Se levantará el mentón, colocando la punta de los dedos de la otra mano debajo del mismo. Durante esta maniobra se debe poner especial cuidado en evitar cerrar la boca o comprimir los tejidos blandos debajo del mentón, ya que esta acción puede obstruir la vía aérea, sobre todo en lactantes. Por tanto, no se realizará la maniobra frente-mentón con extensión del cuello.
Maniobras Alternativas en Sospecha de Traumatismo Cervical
En casos de sospecha de traumatismo cervical, se pueden emplear dos maniobras:
- Elevación o subluxación mandibular: El reanimador se colocará a la cabecera del niño y, colocando sus manos en el ángulo de la mandíbula, la levantará y desplazará hacia delante. Esta maniobra es útil pero exige la presencia de varios reanimadores, ya que la persona colocada a la cabecera del paciente no puede realizar otras maniobras como la ventilación.
- Tracción mandibular: Se colocará una mano en la frente igual que en la maniobra frente-mentón, pero evitando la extensión de la misma. Se introducirá el dedo pulgar de la otra mano en la boca colocándolo detrás de los incisivos centrales, mientras que los dedos índice y medio sujetan el mentón, y a continuación se traccionará de la mandíbula hacia arriba. Hay que tener en cuenta que, cuando se vaya a hacer la ventilación, es necesario sacar el dedo pulgar de la boca, manteniendo la elevación de la mandíbula con los otros dedos.
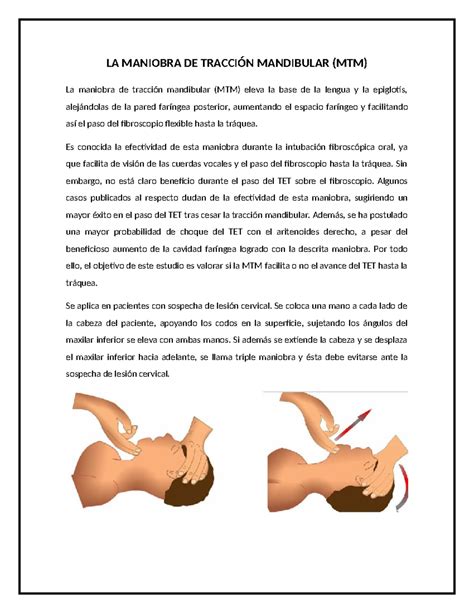
Si con estas maniobras no se consigue una apertura de la vía aérea y ventilación adecuadas, se realizará la maniobra frente-mentón con la menor extensión posible de la cabeza, ya que el mantenimiento de la vía aérea tiene prioridad sobre el riesgo de daño cervical.
Una vez abierta la vía aérea, se debe comprobar si existe algún objeto visible en la boca y extraerlo siempre que sea factible, con cuidado de no empujarlo más adentro.
5. Comprobar la Respiración
El reanimador, mientras mantiene la apertura de la vía aérea, aproximará el oído y la mejilla a la boca del niño para ver si hay movimientos torácicos y/o abdominales, oír si hay ruidos respiratorios y sentir el aire exhalado en la mejilla. Para decidir si no existe respiración espontánea, se debe ver, sentir y oír como máximo durante 10 segundos.
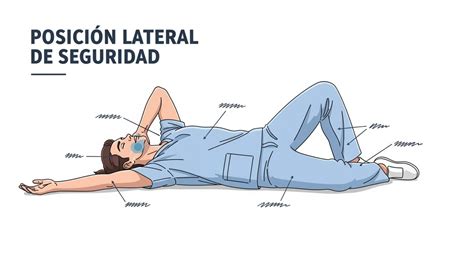
- Si el niño respira: Se le debe colocar en posición lateral de seguridad, salvo que se trate de un accidente en el que se sospeche traumatismo cervical. El reanimador se arrodillará junto al paciente y efectuará las siguientes maniobras:
- Si el niño no respira: Deberá iniciarse la ventilación.
6. Ventilar
Si el niño no respira, se procederá a la ventilación.
- Ventilación boca del reanimador a boca y nariz del lactante (si el reanimador puede abarcar con su boca la boca y nariz del lactante).
- Ventilación boca del reanimador a boca del niño.
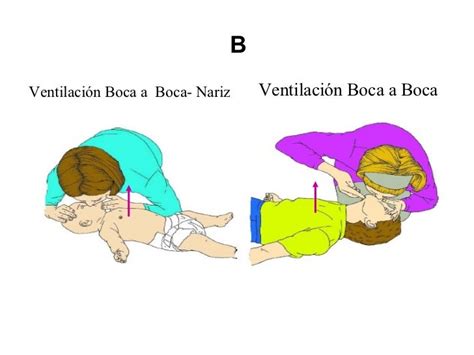
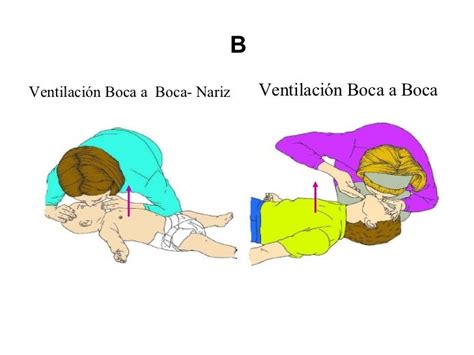
Se deben efectuar 5 insuflaciones de rescate (deben ser efectivas un mínimo de 2), durante las cuales debe observarse el ascenso y descenso del tórax. Las insuflaciones deben ser lentas, de aproximadamente 1 segundo de duración. El reanimador debe coger aire antes de cada insuflación para mejorar el contenido de oxígeno del aire espirado.
Mientras se efectúa la ventilación, es fundamental mantener una adecuada apertura de la vía aérea y un buen sellado de la boca del reanimador con la boca o la boca y la nariz del paciente para evitar que escape aire a su alrededor. Si el tórax no asciende, se debe ir modificando la maniobra de apertura de la vía aérea hasta conseguir una buena ventilación. Si tras las 5 insuflaciones no se consigue una adecuada expansión torácica, hay que sospechar que existe una obstrucción por cuerpo extraño.
La fuerza y el volumen de insuflación se deben adaptar a la edad y tamaño del niño. El reanimador observará la movilización del tórax, intentando suministrar suficiente volumen, pero evitando una insuflación excesiva que produzca daño pulmonar y/o distensión gástrica.
7. Comprobar Signos de Circulación y/o Pulso Arterial Central
Después de realizar la ventilación inicial o de rescate, se debe comprobar la existencia de signos vitales (respiraciones, tos o movimientos) y/o la palpación de pulso arterial central durante un máximo de 10 segundos. La maniobra de palpación del pulso es difícil de valorar, por lo que los reanimadores que forman parte de la población general solo deben comprobar la presencia o no de signos de circulación.
La palpación del pulso arterial central se realiza en diferente zona anatómica en el lactante y en el niño:
- Pulso braquial en lactantes: Con el brazo del niño separado del tórax en abducción y rotación externa, se colocarán los dedos índice y medio en la zona interna del brazo entre el codo y el hombro.
- Pulso carotídeo en niños: Se colocarán los dedos en la línea media del cuello efectuando un barrido lateral hasta localizar la carótida.
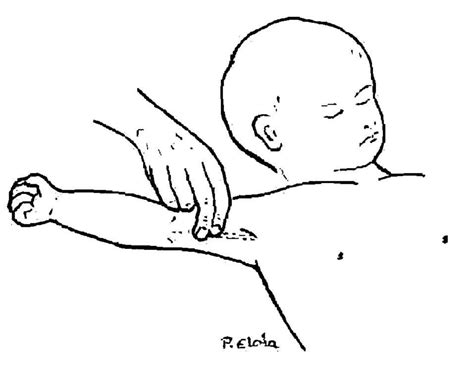
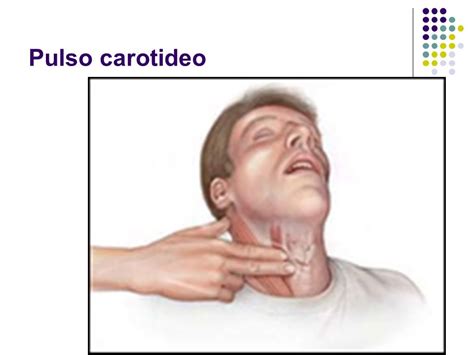
Al mismo tiempo que se intenta palpar el pulso, se debe comprobar la existencia de otros signos vitales (movimientos, respiraciones, degluciones).
- Si hay signos de circulación: Se debe continuar ventilando a una frecuencia de 12 a 20 veces/min (de mayor a menor frecuencia desde el lactante a la pubertad), hasta que el niño respire por sí mismo con eficacia. Si el niño respira, pero permanece inconsciente, se le debe colocar en posición de seguridad.
- Si no hay signos de circulación: No hay pulso arterial central o la frecuencia del pulso es inferior a 60 lat./min a cualquier edad y se acompaña de pérdida de consciencia, ausencia de respiración y mala perfusión periférica, se debe efectuar masaje cardíaco.
8. Masaje Cardíaco
Para realizar el masaje cardíaco, se debe colocar al niño sobre un plano duro. En el lactante y niño pequeño, es conveniente que, mientras se realiza el masaje cardíaco, se mantenga la mano en la frente sujetando la cabeza para evitar tener que reposicionarla cuando se tenga que volver a abrir la vía aérea.
Punto de Masaje Cardíaco
El punto de compresión será en el tercio inferior del esternón, por encima del apéndice xifoides, tanto en el lactante como en el niño, evitándose de esta forma comprimir sobre el apéndice xifoides o el abdomen.
Técnica del Masaje Cardíaco
- Recién nacidos y lactantes: La compresión torácica se puede realizar de dos maneras:
- Abarcando el tórax con las dos manos: Se colocarán los pulgares sobre el tercio inferior del esternón, mientras se abarca el tórax con el resto de los dedos. Se comprimirá el esternón con los dos pulgares, deprimiendo aproximadamente un tercio de la profundidad del tórax. Esta técnica es más efectiva y está indicada cuando hay dos reanimadores y el reanimador puede abarcar el tórax entre sus manos.
- Con dos dedos: Se colocarán los dedos medio y anular en el tercio inferior del esternón. Con la punta de los dedos se deprimirá el esternón aproximadamente un tercio de la profundidad del tórax. Esta técnica es preferible cuando hay un solo reanimador.
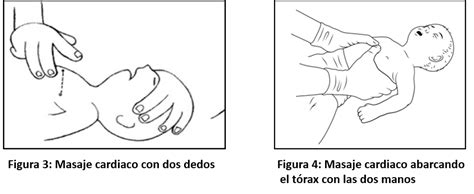
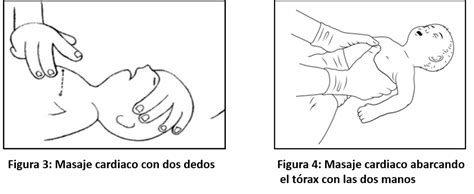
- Niños (desde el año hasta la pubertad): El masaje cardíaco se puede realizar con el talón de una mano o, si el niño es muy grande o el reanimador no tiene suficiente fuerza física, con las dos manos entrelazadas.
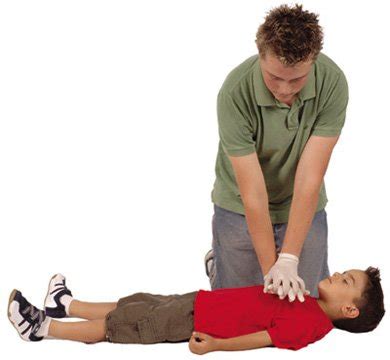
Se debe colocar el/los brazo/s en posición vertical sobre el tórax del niño para presionar con más facilidad y deprimir aproximadamente un tercio de la profundidad del tórax. Levantar la punta de los dedos para asegurar que la presión no se aplica sobre las costillas. La compresión debe ser rítmica y debe durar el 50% del ciclo, dejando que el tórax vuelva a su posición normal sin retirar la mano del lugar de compresión.
Frecuencia de Masaje
La frecuencia del masaje cardíaco será aproximadamente de 100 veces/min.
Relación del Masaje y la Ventilación
- Población general: Se enseñará una relación de 30 masajes/2 ventilaciones para utilizarla en lactantes, niños y adultos, sean 1 o 2 reanimadores. Tras realizar 30 compresiones torácicas, se abrirá la vía aérea, se realizarán 2 insuflaciones y a continuación se volverán a dar 30 compresiones torácicas.
- Personal sanitario: Utilizará una relación masaje:ventilación de 15 compresiones cardíacas/2 ventilaciones, tanto en el lactante como en el niño, independientemente de que sean 1 o 2 reanimadores. Cuando solo hay un reanimador, puede utilizar una relación 30:2 para evitar la fatiga.
Para evitar la fatiga, si hay más de un reanimador, estos se irán sustituyendo en el rol de administrar las compresiones cada 2 minutos. No se debe emplear más de 5 segundos en dicho cambio.
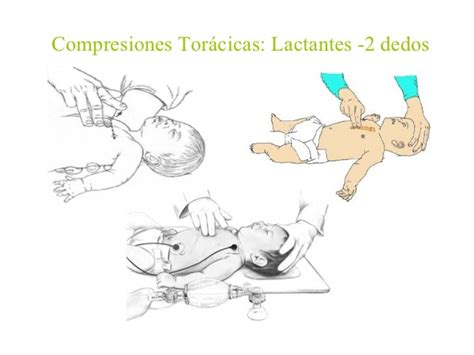
Compresiones Torácicas en Lactantes
Valore si el niño está consciente. Limpie la vía aérea superior de cuerpos extraños visibles, con cuidado, evitando barridos digitales a ciegas. Valore la apertura de vía aérea mediante una cánula orofaríngea de Guedel del tamaño adecuado. No fuerce su introducción si ésta es rechazada. Coloque pulsioxímetro.
Si hay cuerpos extraños visibles en la vía aérea, extráigalos con cuidado. Si no hay sospecha de trauma, utilice la maniobra de frente-mentón.
Inserte la cánula orofaríngea tipo Guedel si no lo hizo con anterioridad. Elija el tamaño correcto de mascarilla según la cara del paciente. Colóquela, poniendo el pulgar sobre el lado estrecho de la mascarilla y el índice sobre el ancho y presione la mascarilla sobre la boca y nariz. Con los 3 dedos restantes sujete el mentón y traccione suavemente hasta abrir la vía aérea.
Realice las compresiones de la bolsa con la otra mano de forma suave (alrededor de un segundo cada una) con un volumen suficiente como para hacer que el tórax se eleve como en una inspiración normal. Evite la ventilación excesiva tanto en frecuencia, volumen y presión ya que impide el retorno venoso y disminuye el gasto cardíaco, puede causar barotrauma en niños e incrementa el riesgo de regurgitación y aspiración.
Si encuentra dificultad para ventilar al paciente (si no se eleva el tórax como en una respiración normal) vuelva a comprobar la permeabilidad de la vía aérea y realice hasta cinco intentos para conseguir ventilaciones efectivas.
La palpación del pulso es poco fiable y por lo tanto es el aspecto general del niño lo que debe servir de guía para decidir si se precisan compresiones torácicas.
Comprima el esternón, aproximadamente 4 cm (al menos 1/3 del diámetro anteroposterior) con los pulgares, a la vez que hace contrapresión con los dedos contrapuestos en la espalda del niño. Combine en una relación de 15 compresiones y 2 ventilaciones.
La velocidad de compresión debe ser de 100 - 120 cpm. En cada una de las compresiones, permita que el tórax recupere completamente su posición normal para permitir un buen llenado del corazón. Minimice interrupciones en las compresiones torácicas para realizar cualquier otra actividad, ya que se asocian con una importante reducción en la presión de perfusión coronaria.
Cambie de reanimador (compresor) cada 2 minutos. No emplee más de 5 segundos en dicho cambio. Hasta que el paciente recupere pulso. Los reanimadores se encuentren agotados.
Uso de Desfibrilador Externo Automático (DEA) en Pediatría
Para niños entre 1 y 8 años deben usarse parches pediátricos o DEA en modo pediátrico (con atenuador de energía); si no es posible, utilice el DEA estándar.
Cuando se detecta un ritmo cardíaco susceptible de ser desfibrilado, el dispositivo emite una señal visual y auditiva, señalando la presencia de un ritmo desfibrilable, y se carga automáticamente con una cantidad predeterminada de energía. Esta energía normalmente es de 150-360 julios, aunque algunos equipos permiten atenuar la dosis de energía, sobre 50-75 julios. Si el equipo dispone de atenuadores, se deben utilizar cuando el paciente tenga una edad inferior a 8 años; si no dispusiese de ellos, se recomienda utilizar el DEA de adulto de todas formas (es más adecuado administrar alta energía que no administrar ninguna descarga a un niño en situación de PCR y ritmo desfibrilable).
Se deberá utilizar el DESA durante la RCP pediátrica de origen cardíaco y con posible ritmo desfibrilable. Este origen se sospechará por un colapso súbito presenciado sin signos de etiología respiratoria o traumática.
- En el caso de existir un reanimador, este realizará un minuto de RCP antes de ir a buscar el DESA.
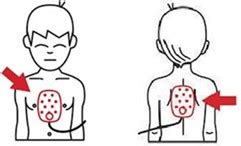
- En los niños mayores de 8 años se colocarán uno de los parches a la derecha del esternón debajo de la clavícula, y el otro de manera longitudinal, paralelo al anterior, en el tórax en la línea medioaxilar izquierda.
- En los niños menores de 8 años se colocarán de la misma manera, salvo cuando se tuviesen que utilizar parches de adultos.
- Si el DESA indica la administración de una descarga, se deberá asegurar de que nadie toque a la víctima y entonces pulsar el botón de descarga. Después de esto continuaremos con las maniobras de RCP.
Manejo de Obstrucción por Cuerpo Extraño en Lactantes y Niños
Si se sospecha una obstrucción por cuerpo extraño, se realizarán 5 golpes secos en la región interescapular de la espalda. Si no es expulsado, se realizarán 5 compresiones torácicas. Si el objeto no ha sido expulsado, se procederá a la maniobra de Heimlich (en niños mayores de 1 año).
Abrir la vía aérea y buscar algún objeto visible. Si se ve, intentaremos extraerlo de manera segura mediante un barrido con un dedo.

tags: #conpresiones #toracicas #lactantes