El seminograma, también llamado espermiograma, es el análisis de la muestra de semen que se realiza para evaluar ciertos parámetros seminales y de los espermatozoides. Es una de las pruebas más importantes en el estudio de la fertilidad masculina. Generalmente, el seminograma suele ir acompañado de otras pruebas adicionales. Aunque la clínica de fertilidad o el laboratorio donde se realice el seminograma ofrece un informe con los resultados, es importante saber interpretarlos para detectar posibles alteraciones en la calidad seminal.
Capítulo 3. Interpretación del espermiograma
Parámetros de Evaluación Seminal
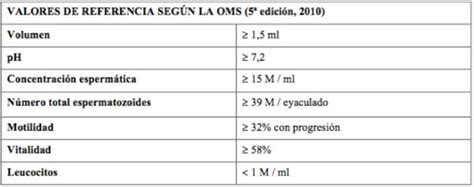
La Organización Mundial de la Salud (OMS) señala los parámetros que deben analizarse en el seminograma y establece unos valores de referencia, ahora denominados límites de decisión, que pueden indicar la necesidad de un diagnóstico o tratamiento. A pesar de que la OMS ha publicado una actualización del Manual de Laboratorio para el Examen y Procesamiento del semen en 2021 (sexta edición), lo más habitual es seguir atendiendo a los criterios de la quinta edición (correspondiente a 2010).
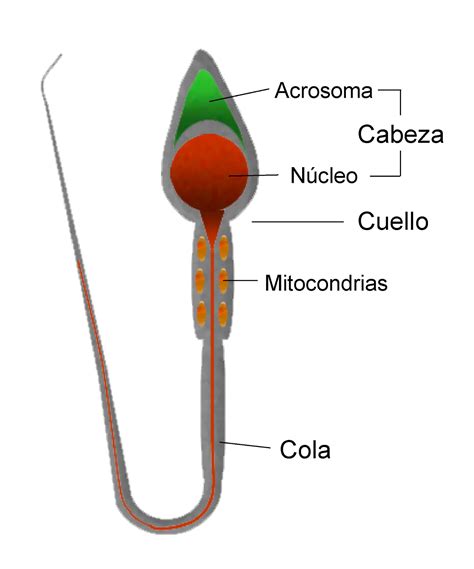
Los exámenes realizados en la muestra seminal durante el seminograma pueden clasificarse en macroscópicos y microscópicos.
Examen Macroscópico
El análisis macroscópico del semen consiste en analizar ciertas características del eyaculado a simple vista, sin necesidad de microscopio. Entre los aspectos seminales macroscópicos más destacados se encuentran los siguientes:
- Volumen: Se mide en mililitros (ml). Se considera adecuado cuando la muestra seminal tiene un volumen superior a 1,5 ml.
- Licuefacción: El eyaculado se deja licuar unos 30 minutos de forma natural para poder hacer el estudio, es decir, debe estar totalmente líquido. Si no ha licuado en 30 minutos, se debe indicar en el informe. La licuefacción incompleta del semen puede estar provocada por una falta de enzimas de la próstata. Un valor alterado de la licuefacción seminal puede afectar a la movilidad y a la concentración de espermatozoides, proporcionando resultados alterados del seminograma, lo que puede provocar problemas a la hora de lograr un embarazo de forma natural.
- Color: El semen tiene un color gris-amarillento. Una opacidad o tonalidad diferentes pueden indicar ciertas cosas. Por ejemplo, una muestra con un tono amarronado-rojizo indica la presencia de glóbulos rojos sanguíneos.
- Viscosidad: Se deja caer una gota con una pipeta y se observa si hay formación de hilos por una viscosidad aumentada.
- pH: El semen tiene un pH entre 7.2 y 8 normalmente.
Todo lo anterior es de gran ayuda para poder interpretar los resultados de estos aspectos macroscópicos del seminograma y hacerse una idea aproximada de si la muestra seminal podría presentar alguna alteración. No obstante, la interpretación de resultados del seminograma debe realizarla el especialista.
Examen Microscópico
Si el estudio macroscópico se relaciona más con las características del semen y las secreciones que lo forman, el examen de los parámetros microscópicos se centra en analizar varios aspectos relacionados con los espermatozoides, con ayuda de un microscopio.
- Concentración de espermatozoides: Se hace un recuento de espermatozoides. El número de espermatozoides debe superar los 15 millones por ml o los 39 millones en total por eyaculado.
- Motilidad o movilidad espermática: Se analiza el porcentaje de espermatozoides móviles de la muestra, así como el modo en que se mueven: progresivos o no progresivos. Se dice que una muestra seminal tiene una movilidad espermática adecuada cuando más del 40% de sus espermatozoides se mueven y más del 32% lo hacen de forma progresiva.
- Vitalidad espermática: Hay varias pruebas para distinguir en el eyaculado espermatozoides vivos y muertos: tinción de eosina, test hipoosmótico, etc. Para que la muestra de semen sea considerada normal en cuanto a vitalidad espermática, más del 58% de los espermatozoides deben estar vivos.
- Morfología de espermatozoides: Se evalúa la forma que tienen los espermatozoides y se analiza si presentan alguna anomalía. Al menos el 4% de los espermatozoides debe tener una forma normal para considerar que la muestra es normal en cuanto a morfología espermática.
- Presencia de leucocitos: Se hace un conteo de células redondas si estas aparecen en cantidad bajo el microscopio. Como máximo, debe haber 1 millón de leucocitos/ml, pues una cantidad mayor sería indicativo de infección. Las células redondas pueden ser leucocitos (indicando infección o inflamación) o células germinales inmaduras de la espermatogénesis. Si hay una gran cantidad, conviene hacer un estudio más detallado para observar el origen.
Interpretación de los Resultados del Seminograma
Una vez recibido el informe con los resultados del seminograma por parte del laboratorio, hay que tener en cuenta algunas consideraciones para poder entender estos resultados:
- Los valores de referencia (límites de decisión) de la OMS suelen aparecer entre paréntesis y a la derecha del resultado.
- La concentración de espermatozoides se expresa en millones por mililitro.
- La movilidad, morfología y vitalidad espermática se expresan en porcentajes.
- Es posible que las unidades de medida o valores de referencia cambien en función del laboratorio en caso de repetir el seminograma en otra clínica.
- Los límites de decisión de la OMS actuales son los publicados en el año 2021, aunque en numerosas ocasiones se sigue haciendo uso de los criterios de referencia del 2010.
Si todos los resultados obtenidos en el espermiograma alcanzan el valor de referencia (límite de decisión) para cada uno de los parámetros seminales, se considera que la muestra de semen es normal. Esto es conocido como normozoospermia. Sin embargo, un seminograma normal no garantiza el embarazo, ya que el seminograma básico evalúa la cantidad y el aspecto de los espermatozoides, pero no analiza su calidad interna ni su genética. Es importante que sea el especialista quien valore e interprete los resultados del seminograma.
Alteraciones en los Resultados del Seminograma
En caso de presentar alterado alguno de los parámetros estudiados en el seminograma, algunas de estas posibles alteraciones son:
- Azoospermia: ausencia de espermatozoides en el eyaculado.
- Oligospermia: baja concentración de espermatozoides.
- Astenozoospermia: problemas de movilidad de los espermatozoides.
- Teratozoospermia: porcentaje bajo de espermatozoides con morfología normal.
- Necrospermia: gran cantidad de espermatozoides muertos.
- Hipospermia: bajo volumen seminal.
También puede haber alteraciones combinadas como la oligoastenoteratozoospermia. En función de los parámetros seminales afectados y su severidad, el varón puede tener más o menos dificultades para lograr un embarazo de manera natural con su pareja. No obstante, si se presentan estas dificultades, las técnicas de reproducción asistida podrían ayudar a conseguir la gestación.
Análisis Detallado de la Motilidad Espermática
La motilidad espermática es la capacidad de los espermatozoides para moverse rápido y en línea recta. Es normal que en cualquier muestra de semen haya espermatozoides más lentos, pero si la mayoría son lentos o no se mueven de forma adecuada, se considera baja motilidad espermática.
Evaluación de la Motilidad
La movilidad del esperma es evaluada mediante un análisis del semen llamado seminograma o espermograma. Para ello, el varón debe entregar en el laboratorio de andrología una muestra de semen obtenida por masturbación tras una abstinencia sexual de entre 3 y 5 días, período crucial para obtener resultados fiables.
Una gota de la muestra se deposita en una cámara de Makler o Neubauer y se estudia el movimiento de los espermatozoides. No solo es importante saber si se mueven, sino también cómo lo hacen:
- Progresividad: Se analiza si la movilidad es progresiva o no. Si los espermatozoides no consiguen avanzar en distancia, atravesar el aparato reproductor femenino hasta llegar al óvulo será muy complicado.
- Forma de movimiento: Se indica si los espermatozoides se mueven de forma rectilínea, en círculos o en zigzag.
- Velocidad: Se anota si el movimiento es rápido o lento.
También se puede calcular el total de espermatozoides viables en el eyaculado, es decir, los espermatozoides vivos, tanto móviles como inmóviles. Es fundamental tener en cuenta que no todos los laboratorios realizan el seminograma de igual forma en relación a la motilidad; algunos solo distinguen entre espermatozoides móviles e inmóviles, mientras otros detallan el tipo de movimiento. Según la OMS, la movilidad se clasifica en:
- Movilidad tipo A (Movilidad progresiva rápida): Espermatozoides que se mueven activamente con desplazamiento rápido y lineal.
- Movilidad tipo B (Movilidad progresiva lenta): Espermatozoides que se mueven progresivamente, pero con lentitud o con trayectorias irregulares.
- Movilidad tipo C (Movilidad no progresiva): Espermatozoides que se mueven, pero sin desplazamiento. No observan progresión, sino que se mueven sobre la misma posición.
- Movilidad tipo D o de grado 0: Corresponde al grupo de espermatozoides estáticos o inmóviles, tanto vivos como muertos.
La patología asociada a la movilidad espermática se denomina astenozoospermia o astenospermia. Teniendo en cuenta los criterios de la OMS del 2010, un hombre padece astenozoospermia cuando el número de espermatozoides con movilidad progresiva (tipo A + B) es inferior al 32% y cuando el número total de espermatozoides móviles en el eyaculado (tipo A+B+C) es inferior al 40%. Esta alteración puede ser motivo de esterilidad, siendo la astenozoospermia un problema de fertilidad masculina que lleva a muchos pacientes a centros de reproducción asistida.
Vitalidad Espermática y Motilidad
No siempre la movilidad de los espermatozoides va relacionada con la vitalidad de los mismos. Aunque los espermatozoides muertos no pueden moverse, no todos los espermatozoides inmóviles están muertos. Por tanto, hay espermatozoides vivos inmóviles que, aunque no sean viables para el embarazo natural, podrían utilizarse para fecundar óvulos mediante una Inyección Intracitoplasmática de Espermatozoides (ICSI). De este modo, es posible tener hijos aun teniendo astenozoospermia, siempre y cuando se encuentren espermatozoides vivos entre los inmóviles. Para ello, existen pruebas que analizan la vitalidad de los espermatozoides, como el test de eosina o el test hipoosmótico.
Factores que Influyen en la Motilidad Espermática y Salud Seminal
Existen diversas alteraciones que llevan a problemas de movilidad espermática. Sin embargo, en muchas ocasiones, esta patología es de origen desconocido y no tiene tratamiento específico.
Estilo de Vida
Algunas causas de baja motilidad espermática pueden prevenirse o corregirse modificando el estilo de vida:
- Dieta: Dietas con mucha carne procesada o grasas trans (dulces industriales, pizzas congeladas) pueden influir negativamente en el recuento de espermatozoides. Se recomienda aumentar la ingesta de pescado azul (rico en omega-3), frutas y verduras frescas (ricas en vitaminas y antioxidantes), cereales integrales y frutos secos.
- Alcohol: El consumo excesivo de alcohol puede reducir la producción de testosterona y la cantidad de espermatozoides maduros, afectando la calidad y movilidad. Se recomienda reducir o evitar la ingesta de alcohol al menos 3 meses antes de intentar la gestación.
- Tabaco: Fumar no solo está relacionado con una muestra pobre de espermatozoides, sino también con alteraciones en el ADN que pueden afectar a los espermatozoides.
Descansar correctamente, adelgazar y reducir las situaciones de estrés también pueden ayudar a mejorar la movilidad de los espermatozoides.
Síndrome de Kartagener
Existe una patología poco habitual relacionada con la movilidad espermática llamada síndrome de Kartagener, en la que todos los espermatozoides son inmóviles, aunque no todos están muertos. La falta de movilidad se debe a una alteración en la que las células no presentan movimiento ciliar. A pesar de que no existe una solución definitiva, se han descrito embarazos mediante la técnica ICSI en pacientes que lo padecen, haciendo posible que un hombre diagnosticado con este síndrome sea padre.
Pruebas Complementarias al Seminograma
Cuando el especialista interpreta los resultados de un espermograma, o si existe infertilidad de origen desconocido, puede solicitar pruebas complementarias para completar el diagnóstico:
- Cultivo seminal: Si la muestra seminal presenta más de 1 millón de leucocitos por mililitro, se indica una posible infección seminal. El cultivo identifica la bacteria o microorganismo causante (ej., Escherichia coli o Chlamydia) para recetar el antibiótico adecuado.
- Test de fragmentación del ADN espermático: Si los resultados del seminograma son buenos, pero no se logra el embarazo o hay abortos de repetición, puede deberse a la rotura de la cadena de ADN en los espermatozoides. Un índice elevado (generalmente por encima del 30%) sugiere usar técnicas de selección espermática para elegir espermatozoides sanos.
- FISH de espermatozoides: Si la interpretación del seminograma muestra alteraciones seminales muy severas, el problema podría tener un origen genético. En estos casos, el FISH de espermatozoides evalúa si los espermatozoides contienen el número de cromosomas correcto.
Un diagnóstico de fertilidad nunca debe basarse en un único seminograma aislado, ya que la calidad seminal puede variar por episodios de estrés, fiebre reciente o días de abstinencia incorrectos. La interpretación final y los siguientes pasos siempre deben ser guiados por un especialista.
Opciones de Tratamiento para Problemas de Fertilidad Masculina
Si el tratamiento escogido para mejorar los valores seminales no es suficiente, o en casos de alteraciones severas, se puede recurrir a técnicas de reproducción asistida:
- Inseminación Artificial Conyugal (IAC): Tratamiento ideal para hombres con oligospermia leve y motilidad algo disminuida. Consiste en depositar el semen en el útero de la mujer lo más cercano a la zona de concepción usando un tubo flexible y delgado.
- Fecundación In Vitro (FIV) con semen de la pareja: Es el tratamiento más indicado cuando los parámetros del seminograma están muy alterados, ofreciendo una mayor tasa de éxito.
Preguntas Frecuentes sobre el Análisis Seminal
Además de evaluar el número y la movilidad de los espermatozoides, ¿qué más se evalúa durante el seminograma?
El estudio seminal básico no solo valora el número y la movilidad de los espermatozoides, sino que también estudia el volumen, el color, la licuefacción, la viscosidad y el pH del líquido seminal, la presencia de leucocitos en el eyaculado y la morfología de los espermatozoides. La muestra seminal en un eyaculado no solo contiene células de los testículos, sino también líquido de las vesículas seminales y la próstata, y alteraciones en estos niveles pueden afectar las características físicas y químicas de la muestra.
¿Qué se debe hacer cuando se obtienen malos resultados en el espermograma?
Si el resultado del seminograma es anómalo, se deberán estudiar los valores obtenidos junto a otros estudios de fertilidad masculina. Será necesario llevar a cabo, además del seminograma, un análisis hormonal, una exploración testicular, un estudio de los factores genéticos y elaborar la historia clínica del paciente. Con todas las pruebas de fertilidad realizadas, el especialista podrá determinar la posible causa de la alteración seminal y establecer la mejor solución y/o tratamiento.
¿Qué significa un resultado "negativo" del espermiograma?
Generalmente, el resultado del seminograma no muestra ni positivo ni negativo, ya que son varios los parámetros seminales que se analizan. Lo más habitual es que el resultado indique si todos los parámetros del semen analizados son normales o si, por el contrario, hay alguna alteración seminal. En función de los resultados, el especialista determinará si el varón presenta un problema de fertilidad o si todavía es posible el embarazo natural, con o sin tratamiento médico.
¿Cuánto demoran en darte el resultado del espermograma?
El seminograma es una prueba bastante rápida y los resultados podrían estar el mismo día. Sin embargo, lo más habitual es que las clínicas de fertilidad tarden unos dos o tres días en dar el informe completo, dependiendo del volumen de trabajo de cada centro.
¿El alcohol afecta a la movilidad de los espermatozoides?
Sí. La relación entre alcohol e infertilidad está comúnmente aceptada. Un estudio reciente concluyó que a mayor cantidad de alcohol, menor calidad seminal, afectando sobre todo a la concentración espermática. El consumo de alcohol puede reducir la producción de testosterona y, por tanto, la cantidad de espermatozoides maduros, afectando tanto a la calidad como a la movilidad. La recomendación es reducir o evitar la ingesta de alcohol al menos 3 meses antes de intentar la gestación o realizar un tratamiento de Reproducción Humana Asistida.
¿Qué ocurre si la movilidad espermática progresiva es superior al 32% pero la movilidad total es inferior al 40%?
En el estudio básico del semen, la movilidad se clasifica en móviles progresivos (MP), móviles no progresivos (NP) e inmóviles (IM). Los MP se mueven y se desplazan, los NP se mueven pero no se desplazan, y los IM ni se mueven ni se desplazan. Según la OMS, la MP debe ser superior al 32% y la suma de MP y NP superior al 40%. Si estos valores son inferiores, se diagnostica astenozoospermia. Aunque los criterios contemplan ambos, para el diagnóstico se tiene en cuenta principalmente la MP (>32%). Es fundamental que los días de abstinencia se limiten a 2-7 días, ya que una abstinencia prolongada (>7 días) puede reducir el porcentaje de espermatozoides móviles.
¿Qué ocurre cuando hay problemas en la movilidad de los espermatozoides?
Cuando hay problemas de movilidad en los espermatozoides, se habla de astenozoospermia. Cuanto más alto sea el porcentaje de espermatozoides inmóviles o lentos, más difícil resultará lograr un embarazo de forma natural, ya que tendrán mayor dificultad para recorrer el trayecto y alcanzar el óvulo. En estos casos, será necesario recurrir a técnicas de reproducción asistida para conseguir el embarazo.
¿Los espermatozoides inmóviles pueden estar vivos?
Sí. A pesar de que no se consideran de buena calidad, los espermatozoides inmóviles vivos pueden utilizarse para fecundar los óvulos mediante ICSI si no se dispone de espermatozoides móviles.
¿Qué son los espermatozoides "vagos"?
Coloquialmente, se habla de espermatozoides "vagos" para referirse a aquellos con baja movilidad debido a que son lentos. En algunos casos, puede conseguirse el embarazo natural con ellos, pero en otros puede ser necesario recurrir a tratamientos de reproducción asistida, sobre todo si hay pocos espermatozoides móviles.
¿Se puede mejorar la movilidad de los espermatozoides en el eyaculado?
En función de la causa de la alteración de la movilidad espermática, se pueden aplicar ciertas recomendaciones. Se aconseja seguir una alimentación saludable (frutas, verduras, lácteos, evitando refinados o ácidos grasos trans), evitar el alcohol y el tabaco, la exposición a ciertos químicos, descansar correctamente, adelgazar y reducir el estrés.
tags: #bromelina #analisis #espermatozoide