El periodo perinatal abarca desde la semana 28 de gestación hasta el séptimo día de vida fuera del útero materno. El periodo neonatal, por su parte, se centra en los primeros 28 días de vida del recién nacido. Los avances en la atención obstétrica y neonatal, incluyendo las unidades de cuidados intensivos neonatales, han contribuido significativamente a la reducción de la mortalidad neonatal, incluso en neonatos de alto riesgo. La mortalidad perinatal, influenciada por factores maternos, fetales y circunstancias del parto, está estrechamente ligada a la madurez del niño, la cual se determina por la edad gestacional calculada desde el primer día de la última regla de la madre.
La Unidad Neonatal y la Atención al Recién Nacido
La Unidad Neonatal se define como una unidad clínica pediátrica dedicada a la atención integral de pacientes neonatales, incluyendo la asistencia y reanimación en sala de partos y quirófano. La atención al paciente neonatal se extiende desde el nacimiento hasta los 28 días de vida. Esta unidad, integrada en el Servicio de Pediatría y estrechamente vinculada al Servicio de Obstetricia, cuenta con el apoyo de diversas subespecialidades pediátricas como Cardiología, Neuropediatría, Endocrinología, Neumología, y Gastroenterología y Nutrición.
Se promueve una política de puertas abiertas, fomentando la implicación activa de la familia en el cuidado y la recuperación de los neonatos. Este enfoque se complementa con programas como el de Alta Temprana, implementado en varios hospitales, que permite el alta a domicilio de madres y recién nacidos tras 24 horas de ingreso, siempre que el estado de ambos sea satisfactorio y los padres lo soliciten. El objetivo principal de este programa es normalizar el proceso postparto y facilitar la rápida integración familiar, sin descuidar la vigilancia necesaria. Las madres acogidas a este programa son revisadas en una consulta específica (Consulta de Alta Temprana) entre las 24 y 48 horas posteriores al alta, donde un equipo multidisciplinar evalúa el estado de madre e hijo y completa los cuidados.

La Importancia de la Lactancia Materna
La lactancia materna es fundamental y presenta múltiples beneficios, especialmente en recién nacidos con alguna patología, donde actúa como un valor añadido a los cuidados sanitarios. Refuerza el vínculo madre-hijo y aumenta la confianza de los padres en sus capacidades de cuidado. La leche materna es considerada parte del tratamiento del bebé.
El inicio de la lactancia materna se determina por el médico responsable, quien informará sobre el momento y la forma de alimentación. Siempre que sea posible, se evitará la separación madre-hijo, promoviendo el contacto piel con piel precoz y prolongado, especialmente durante las primeras 6 horas tras el nacimiento. Si el bebé requiere ingreso en la Unidad Neonatal y su estado lo permite, se alentará este contacto. En casos donde el estímulo directo no sea posible, se recurrirá a la estimulación artificial, ya sea manual o mediante extractores. La leche extraída se conservará en envases identificados y refrigerados para su administración al bebé según indicación médica. Las madres también pueden extraer leche en casa, siguiendo las mismas pautas de identificación y conservación.

La Transición a la Vida Postnatal: La "Hora de Oro"
La adaptación a los cambios que ocurren tras el nacimiento es un desafío para la medicina perinatal. Una transición sin complicaciones a la vida postnatal es un indicador de salud infantil. El concepto de "Hora de Oro" (Golden Hour), adoptado de la medicina de urgencias, engloba los primeros 60 minutos tras el nacimiento, durante los cuales se aplican intervenciones médicas basadas en evidencia científica para mejorar el pronóstico a corto y largo plazo del recién nacido, tanto a término como pretérmino.
Durante la vida intrauterina, el feto se beneficia del soporte nutricional, hemodinámico y de intercambio gaseoso proporcionado por la placenta, en un entorno líquido y térmicamente estable. El pulmón fetal, lleno de líquido, requiere un aumento de la presión transpulmonar para vaciarse, lo que ocurre durante el parto y el inicio de la respiración espontánea. El agua que abandona el alvéolo pasa al intersticio pulmonar, y existe la posibilidad de reentrada, especialmente en partos prematuros, lo que incrementa el riesgo de distrés respiratorio. Al eliminarse el agua del intersticio, se logra la expansión pulmonar. El pinzamiento del cordón umbilical tras el inicio de las respiraciones, junto con la disminución de las resistencias vasculares pulmonares, facilita el cierre de los cortocircuitos fetales y el inicio de la circulación sistémica.
El recién nacido transita de un medio líquido termoestable a uno aéreo, lo que implica una rápida adaptación de la termorregulación, con un aumento del consumo de oxígeno. Situaciones patológicas maternas, fetales o placentarias pueden alterar esta transición, comprometiendo la adaptación fetoneonatal. La anticipación y la información clara a la familia, especialmente en casos de parto pretérmino, son cruciales. Se recomienda la presencia de los padres durante la reanimación neonatal, informándoles sobre las maniobras realizadas.
Manejo del Recién Nacido en Sala de Partos
El equipo de reanimación debe estar compuesto por al menos dos reanimadores por recién nacido, con conocimientos en reanimación cardiopulmonar (RCP) avanzada en partos de riesgo. La comunicación constante y la aplicación de un esquema cíclico de evaluación-intervención son fundamentales.
Pinzamiento del Cordón Umbilical
Se distingue entre pinzamiento precoz (dentro de los 15 segundos del nacimiento, con circulación placentaria activa) y pinzamiento tardío (entre 30 segundos y 3 minutos, una vez detenida la circulación placentaria). El ordeño del cordón se asocia con oscilaciones del flujo cerebral y un posible aumento del riesgo de hemorragia intraventricular en prematuros. La Sociedad Española de Neonatología (SENeo) prioriza la ventilación con presión positiva en neonatos que la requieran, considerando la estimulación y estabilización con cordón íntegro si la situación lo permite.
Termorregulación Neonatal
El rango de temperatura óptima para un neonato minimiza el estrés fisiológico y el consumo metabólico. La hipotermia afecta a un porcentaje significativo de neonatos en la primera hora de vida, siendo un factor de mortalidad independiente. El contacto piel con piel inmediato tras el nacimiento es la forma más efectiva de estabilizar la temperatura, debiendo mantenerse de forma ininterrumpida durante al menos 60-120 minutos. En recién nacidos pretérmino, la hipotermia se asocia a un incremento de la mortalidad. Se deben adoptar medidas para prevenir la hipotermia, como mantener una temperatura ambiente de al menos 26ºC en la sala de reanimación y evitar corrientes de aire. Es importante también evitar la hipertermia.

Soporte Ventilatorio y Oxigenación
Ante apnea o bradicardia, el establecimiento de una ventilación pulmonar adecuada es prioritario. La guía de la SENeo recomienda ventilación con presión positiva con gases calientes y humidificados, con parámetros ajustados según la respuesta de la frecuencia cardíaca. La aspiración de secreciones puede ser necesaria si no se logra una adecuada aireación. Las publicaciones de los años 90 demostraron la eficacia de la reanimación con aire ambiente, y las recomendaciones actuales favorecen su uso en recién nacidos mayores de 35 semanas. La pulsioximetría se utiliza para ajustar el oxígeno y alcanzar saturaciones adecuadas, evitando niveles excesivos. La implementación del pinzamiento tardío del cordón ha mostrado saturaciones más altas en los primeros minutos de vida.
Reanimación Cardiopulmonar (RCP) Neonatal
La frecuencia cardíaca es el parámetro fundamental para evaluar la respuesta a la RCP. Se recomienda la monitorización con pulsioximetría en neonatos que precisan ventilación y en prematuros. Si la frecuencia cardíaca se mantiene por debajo de 60 lpm a pesar de ventilación eficaz, se inicia masaje cardíaco. La vía de elección para la administración de medicación es la vena umbilical. La adrenalina se administra en casos de persistencia de bradicardia severa, por vía intravenosa o intratraqueal.
Nutrición y Desarrollo Temprano
El inicio precoz del aporte de nutrientes es crucial para evitar el catabolismo tras el parto. En recién nacidos a término, se prioriza el amamantamiento precoz, y el método piel con piel (CPP) fomenta el vínculo madre-hijo. La lactancia materna a demanda es la forma ideal de alimentar a los niños, con beneficios para la salud de madre e hijo. La mayoría de los RN sanos a término presentan comportamientos de alimentación espontánea en la primera hora de vida, por lo que la iniciación de la lactancia materna se recomienda preferentemente en este periodo.
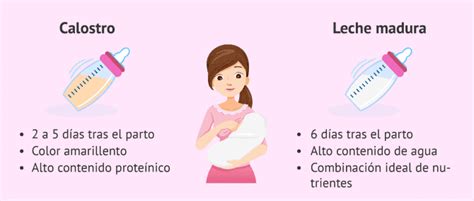
En casos de prematuridad, se siguen recomendaciones similares para mantener el vínculo afectivo. Si la prematuridad requiere ingreso en la Unidad de Cuidados Intensivos Neonatales, el aporte de nutrientes precoz es fundamental. Ante inestabilidad respiratoria o hemodinámica, se asegura el aporte de glucosa. El calostro, la leche de los primeros días, es rico en nutrientes y anticuerpos, con efecto laxante y protector. Los recién nacidos en riesgo de hipoglucemia (prematuros, bajo peso, hijos de madres con diabetes, asfixia perinatal) requieren aporte externo de glucosa para mantener niveles estables y prevenir complicaciones.
Prevención de Infecciones y Cuidados Generales
La prevención de infecciones es un pilar básico en la atención neonatal. La sepsis neonatal y la prematuridad son causas comunes de morbimortalidad. Los recién nacidos prematuros requieren estrictas medidas de asepsia. Al ingresar en la unidad, se realiza hemocultivo y se valoran los factores de riesgo de infección vertical. La confirmación de la sepsis se basa en el hemocultivo, aunque no existe un marcador sanguíneo ideal.
Los recién nacidos prematuros suelen someterse a diversas pruebas complementarias en su primera hora de vida, como hemograma, bioquímica básica, gasometría y radiografía de tórax. La tendencia actual se inclina hacia la individualización de estas pruebas y la valoración de la ecografía pulmonar. El registro continuo de constantes cardiorrespiratorias (frecuencia cardíaca, respiratoria, ECG, tensión arterial, saturación de oxígeno) es fundamental durante la "Hora de Oro".
Se describen los cambios físicos normales en los recién nacidos: la vérnix caseosa (material blanco y pastoso), el lanugo (pelo fino), la piel moteada, petequias, y descamación. La ictericia, que se manifiesta como coloración amarillenta de piel y ojos, es frecuente y suele desaparecer en 1-2 semanas. También se mencionan diversas manchas de nacimiento como las manchas salmón, mongólicas y café con leche, así como sarpullidos inofensivos como la miliaria y el eritema tóxico.
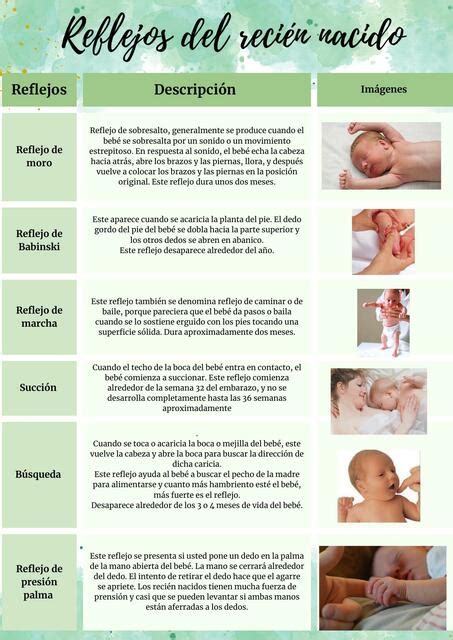
La posición habitual de los recién nacidos es con los puños cerrados y las extremidades flexionadas, similar a la posición fetal. Los reflejos primitivos, respuestas instintivas a estímulos, van desapareciendo con la maduración. Se enfatiza la importancia de acostar a los bebés boca arriba para dormir para reducir el riesgo de síndrome de muerte súbita del lactante (SMSL). La respiración del recién nacido es irregular y puede presentar pausas cortas (respiración periódica), lo cual es normal, pero se debe buscar atención médica si el bebé se pone azul o deja de respirar por periodos prolongados.
El cráneo del recién nacido está formado por huesos independientes que se fusionarán con el tiempo, permitiendo el paso por el canal del parto. Pueden presentarse deformaciones temporales de la cabeza, fontanelas (puntos blandos) y bultos como el caput succedaneum o cefalohematoma. El rostro puede parecer hinchado o deformado temporalmente. Las orejas pueden presentar deformidades o crecimientos pequeños. Los ojos pueden cruzarse o desviarse en los primeros meses, y es posible observar hemorragias subconjuntivales. El color de ojos puede ser marrón desde el nacimiento. La respiración nasal puede ser ruidosa debido a mucosidades. Pueden aparecer manchas blancas en el paladar (perlas de Epstein). El abdomen del bebé es redondeado y puede sobresalir al hacer fuerza. El cordón umbilical, con tres vasos sanguíneos, se pinza y corta tras el parto, requiriendo cuidados para prevenir infecciones hasta su caída. Las hernias umbilicales son frecuentes y suelen cerrarse espontáneamente.
Los genitales pueden parecer agrandados e inflamados. En niñas, es normal un flujo vaginal blanquecino y, a veces, pseudomenstruación. En niños, el escroto puede parecer inflamado debido a hidrocele. Tras la circuncisión, el pene requiere 7-10 días para curarse.
Desarrollo Físico y Sensorial del Bebé
El desarrollo físico progresa de la cabeza a las extremidades. En los primeros meses, el bebé aprende a levantar la cabeza, empuñar las manos y, gradualmente, a sostenerla al sentarse con ayuda. Los reflejos primitivos son característicos de esta etapa. Entre los 3 y 4 meses, mejora el control ocular, las manos y pies comienzan a usarse de forma más coordinada, y el bebé puede levantarse con los brazos al estar boca abajo. A los 5-6 meses, logra sentarse solo, gira sobre sí mismo y empieza a alcanzar objetos. Entre los 6 y 9 meses, puede comenzar a gatear, caminar con apoyo y sentarse firmemente. Al año de edad, el bebé intenta mantenerse de pie solo y da sus primeros pasos.
El desarrollo sensorial incluye la audición, que está madura al nacer, prefiriendo la voz humana. El tacto, gusto y olfato también maduran al nacer, con preferencia por el sabor dulce. La visión del recién nacido es limitada, pero mejora gradualmente. Las sensaciones del oído interno responden al movimiento. El llanto es la principal forma de comunicación, y los padres aprenden a diferenciar sus significados. El cólico en bebés, caracterizado por llanto excesivo, suele ser temporal y cesar hacia los 4 meses.

El comportamiento del recién nacido se clasifica en seis estados de conciencia: llanto activo, sueño activo, despertar soñoliento, agitación, vigilia tranquila y sueño tranquilo. Muchas funciones corporales no son estables en los primeros meses, como las deposiciones, náuseas, hipo, color de piel y control de temperatura. La respiración periódica es normal y no indica SMSL. El vómito o escupir después de comer, así como el gemido al defecar (si las heces son blandas y sin sangre), son comunes y no requieren tratamiento si el crecimiento es normal. Los ciclos de sueño/vigilia se estabilizan hacia los 3 meses. Los bebés lactantes necesitan alimentarse cada 2 horas, y los que toman fórmula, cada 3 horas. No es necesario dar agua a los bebés, y mojar de 6 a 8 pañales en 24 horas indica una hidratación adecuada.
La seguridad es primordial y debe adaptarse a la etapa de desarrollo del bebé. Por ejemplo, con el inicio del movimiento de volteo alrededor de los 4-6 meses, se requiere mayor precaución.
Cuidados del Bebé en Casa
Tras la llegada del bebé a casa, es importante organizar la rutina diaria. Los paseos son beneficiosos tanto para el bebé como para la madre. Se deben tomar precauciones para mantener a los bebés alejados de infecciones como el coronavirus, mediante el lavado de manos y evitando el contacto con personas con síntomas catarrales. En verano, se advierte sobre el riesgo de otitis en piscinas y otros cuerpos de agua. Los viajes en coche requieren medidas de seguridad específicas para niños.
El cuidado del cordón umbilical es esencial: mantener la herida limpia y seca con agua tibia. El contacto piel con piel con ambos padres favorece la lactancia y el vínculo. El oído es un canal importante para la estimulación, reconociendo la voz y el olor familiar. La comunicación con el bebé, mediante voz aguda, caricias y abrazos, promueve su desarrollo. Un entorno rico en estímulos, comodidad y amor es fundamental.

Los padres primerizos pueden sorprenderse por el aspecto del recién nacido, que puede presentar coloración azulada, sangre, sustancia gelatinosa o moretones debido al parto. El momento del primer contacto visual y táctil puede variar. La piel puede presentar vérnix caseosa, lanugo, piel moteada, petequias y descamación. La ictericia es común. Las manchas de nacimiento, como las mongólicas o café con leche, son frecuentes. Sarpullidos inofensivos como la miliaria o el eritema tóxico pueden aparecer. La posición fetal de las extremidades es normal. Los reflejos primitivos son innatos. La forma del cráneo puede verse alterada temporalmente por el parto, con presencia de fontanelas y bultos como el caput succedaneum o cefalohematoma. El rostro puede parecer hinchado, y las orejas pueden estar deformadas. La visión se desarrolla gradualmente. Las hemorragias subconjuntivales pueden ocurrir. La respiración nasal puede ser ruidosa. Las perlas de Epstein son manchas blancas en el paladar. El abdomen puede parecer redondeado. El cordón umbilical requiere cuidados hasta su caída. Las hernias umbilicales son comunes.
Los genitales pueden parecer grandes e inflamados. En niñas, es normal un flujo vaginal y pseudomenstruación. En niños, el escroto puede estar inflamado. El escroto inflamado puede dificultar la palpación de los testículos. El pene requiere tiempo para curarse tras la circuncisión.