La erisipela es una infección bacteriana aguda que afecta principalmente la piel y el tejido subcutáneo superficial, caracterizada por lesiones rojas, endurecidas y dolorosas. Aunque puede manifestarse en diversas partes del cuerpo, es particularmente frecuente en las piernas y la cara. Popularmente, esta afección puede ser conocida por nombres como «disipela» o «fiebre de San Antonio».
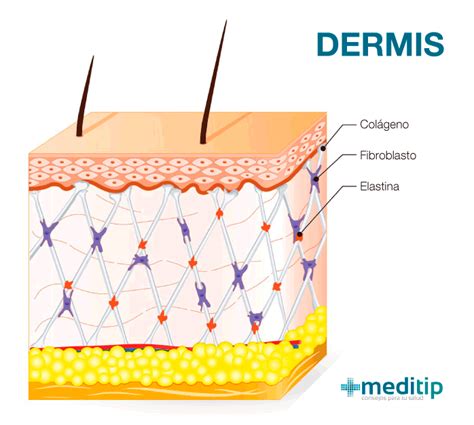
La piel, el órgano más extenso del cuerpo, actúa como una barrera protectora esencial contra la invasión de gérmenes. Sin embargo, cuando su integridad se ve comprometida por heridas o lesiones, los microbios pueden penetrar y causar infecciones. La gravedad de estas infecciones depende de la profundidad a la que los patógenos logran acceder.
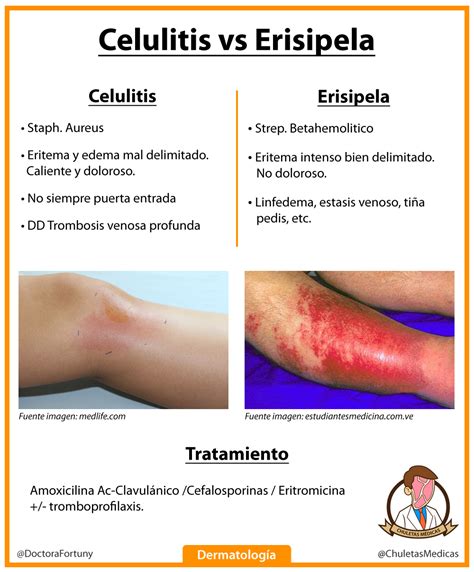
Diferenciación entre Erisipela y Celulitis
Es importante distinguir la erisipela de la celulitis, otro tipo de infección bacteriana cutánea. El término «celulitis» puede generar confusión, ya que también se refiere a una afección estética relacionada con la acumulación de grasa. La celulitis infecciosa, al igual que la erisipela, provoca lesiones de aspecto similar, pero existen diferencias clave:
- Erisipela: Afecta la dermis superficial y los vasos linfáticos cutáneos. Las lesiones suelen ser más superficiales, con un ligero relieve y bordes bien definidos y elevados. La piel puede presentar un aspecto endurecido y brillante, similar a la «piel de naranja».
- Celulitis: Involucra capas más profundas de la dermis y el tejido subcutáneo. Las lesiones tienden a ser más difusas, con bordes menos claros y a menudo difíciles de delimitar.
Aunque en la práctica clínica la distinción no siempre es sencilla, las características de las lesiones son fundamentales para el diagnóstico.
| Característica | Erisipela | Celulitis |
|---|---|---|
| Capa de piel afectada | Dermis superficial y tejido linfático subyacente. | Dermis profunda y tejido subcutáneo. |
| Síntomas en la piel | Área roja, hinchada, caliente, con bordes elevados, definidos y brillantes. Puede haber ampollas. | Área roja, hinchada y dolorosa, con bordes menos definidos y más difusos. |
Causas y Factores de Riesgo de la Erisipela
La erisipela es causada principalmente por bacterias del grupo Streptococcus pyogenes (estreptococo del grupo A). En el caso de los recién nacidos, los estreptococos del grupo B son una causa frecuente. Aunque el estreptococo es el agente etiológico más común, otras bacterias como Staphylococcus aureus también pueden estar implicadas.
La ruptura de la barrera cutánea es un factor de riesgo crucial. Cualquier lesión en la piel puede servir como puerta de entrada para las bacterias. Entre las afecciones que pueden comprometer la integridad de la piel y aumentar el riesgo de erisipela se incluyen:
- Cortes y heridas.
- Pie de atleta (tinea pedis).
- Eczemas.
- Impétigo.
- Varicela u otras erupciones cutáneas.
- Acné.
- Picaduras de insectos.
- Uñas encarnadas o cualquier lesión ungueal.
- Micosis de las uñas.
- Uso de drogas intravenosas.
- Quemaduras.
- Mordeduras de animales.
Sin embargo, la presencia de una lesión cutánea no garantiza el desarrollo de erisipela. Otros factores asociados a un mayor riesgo incluyen:
- Insuficiencia venosa.
- Obesidad.
- Diabetes descompensada.
- Problemas con el drenaje linfático.
- Llagas cutáneas (úlceras).
- Episodios recurrentes de erisipela.
Es importante destacar que la erisipela es casi siempre unilateral, afectando predominantemente las extremidades inferiores en un 70-80% de los casos.
Síntomas de la Erisipela
La erisipela se manifiesta con síntomas locales y generales, que suelen aparecer de forma súbita:
Síntomas Locales:
- Enrojecimiento bien delimitado de la piel, que se extiende progresivamente.
- Hinchazón y calor en la zona afectada.
- Dolor o sensación de ardor.
- Lesión con bordes elevados y definidos, a menudo brillantes.
- En casos más severos, pueden aparecer ampollas (erisipela ampollosa) o pequeñas áreas de necrosis.
- La piel afectada puede estar endurecida, con un aspecto de «piel de naranja».
Síntomas Generales:
- Fiebre alta (superior a 38,5 °C).
- Escalofríos.
- Malestar general o cansancio (astenia).
- Sudoración.
En casos avanzados, la infección puede extenderse y afectar a todo el cuerpo, pudiendo evolucionar a complicaciones graves como osteomielitis (infección ósea) si la infección es profunda.
¿Qué es la erisipela y cuáles son sus síntomas?
Diagnóstico de la Erisipela
El diagnóstico de la erisipela se basa fundamentalmente en la evaluación clínica, observando el aspecto característico de las lesiones cutáneas. Los síntomas típicos suelen ser fácilmente identificables por un especialista, lo que hace que el diagnóstico inicial sea, en muchos casos, sencillo.
En algunas situaciones, se pueden solicitar análisis de sangre para evaluar ciertos parámetros que indiquen gravedad o posibles complicaciones, como la leucocitosis y la elevación de la proteína C reactiva (PCR). En pacientes con un aspecto tóxico o grave, se puede solicitar un hemocultivo.
Es crucial diferenciar la erisipela de otras afecciones con síntomas similares, como:
- Herpes zóster.
- Angioedema.
- Dermatitis de contacto.
- Cáncer de mama inflamatorio difuso (en casos de afectación facial).
- Erisipeloide (una infección cutánea causada por Erysipelothrix rhusiopathiae).
Tratamiento de la Erisipela
El tratamiento de la erisipela debe iniciarse lo antes posible para prevenir complicaciones y aliviar los síntomas. La base del tratamiento son los antibióticos.
Antibióticos:
La elección del antibiótico y la vía de administración (oral o parenteral/intravenosa) dependen de la gravedad del caso y de las características del paciente.
- Antibióticos orales de primera línea para erisipela no complicada incluyen:
- Penicilina V (500 mg cada 6 horas).
- Amoxicilina (875 mg cada 12 horas).
- Cefalexina (500 mg cada 6 horas).
- Cefadroxilo (500 mg cada 12 horas o 1 g una vez al día).
- Antibiótico parenteral de primera elección para casos graves:
- Penicilina G cristalina acuosa (4 millones de unidades IV cada 4 horas).
- Antibióticos parenterales alternativos:
- Ceftriaxona (1 a 2 g IV una vez al día).
- Cefazolina (1 a 2 g IV cada 8 horas).
En Europa, la pristinamicina y la roxitromicina también han demostrado ser eficaces.
En presencia de Staphylococcus aureus resistente a la meticilina (SARM), si se identifica o se sospecha fuertemente, se pueden añadir antibióticos como clindamicina, trimetoprima/sulfametoxazol, linezolida, doxiciclina o vancomicina. Para S. aureus sensible a meticilina, se puede usar dicloxacilina.
La duración del tratamiento se basa principalmente en la respuesta clínica del paciente.
Medidas de Apoyo:
- Reposo y elevación de la extremidad afectada (especialmente en las piernas) para reducir la hinchazón y aliviar el dolor.
- Compresas frías de suero salino fisiológico estéril pueden aliviar el dolor local y tener un efecto astringente, especialmente si hay ampollas.
- Analgésicos para el malestar local.
- Hidratación adecuada.
En casos de recurrencias frecuentes, el médico puede recomendar un tratamiento antibiótico prolongado. El tratamiento de infecciones micóticas subyacentes en los pies también es importante para prevenir la recurrencia.

Prevención de la Erisipela
La prevención de la erisipela se centra en evitar la entrada de bacterias a través de la piel y en el manejo de los factores de riesgo:
- Cuidado de heridas: Mantener limpias y protegidas todas las heridas, cortes o abrasiones.
- Higiene de la piel: Evitar la sequedad excesiva y la irritación de la piel.
- Tratamiento de afecciones cutáneas: Manejar adecuadamente condiciones como el pie de atleta, eccemas o cualquier otra dermatosis que cause erosiones o fisuras en la piel.
- Control de enfermedades crónicas: Mantener bajo control la diabetes, la insuficiencia venosa y otras condiciones que comprometan la salud de la piel o el sistema linfático.
- Evitar traumatismos: Prevenir lesiones en la piel, especialmente en personas con mayor riesgo.
- Medidas higiénicas: En general, mantener una buena higiene corporal.
En personas con episodios recurrentes de erisipela, la profilaxis antibiótica a largo plazo puede ser considerada por el médico.
Pronóstico y Complicaciones
Con un tratamiento antibiótico adecuado y oportuno, el pronóstico de la erisipela es generalmente bueno. La mayoría de los pacientes experimentan una mejoría significativa en las primeras 24-48 horas, y la fiebre y el dolor suelen resolverse en pocos días.
Sin embargo, pueden surgir complicaciones, especialmente en casos graves o no tratados adecuadamente:
- Linfedema crónico: La destrucción repetida de los vasos linfáticos puede llevar a una hinchazón persistente, similar a la elefantiasis.
- Tromboflebitis: Inflamación de una vena con formación de coágulos.
- Abscesos: Acumulación de pus.
- Gangrena: Muerte del tejido.
- Bacteriemia: Paso de bacterias a la sangre, lo que puede llevar a infecciones en otros órganos como las articulaciones (artritis séptica) o las válvulas del corazón (endocarditis).
- Fascitis necrotizante: Una infección bacteriana grave que afecta las capas profundas de la piel y el tejido subcutáneo, requiriendo tratamiento quirúrgico urgente (aunque es rara).
Es fundamental seguir las indicaciones médicas y completar el ciclo de tratamiento para minimizar el riesgo de recurrencia y complicaciones.