El estudio del desarrollo embrionario revela procesos fascinantes, entre los cuales se encuentra la formación de estructuras vitales como la placenta y las membranas fetales. El trofoblasto, una capa externa del blastocisto, juega un papel fundamental en este desarrollo, nutriendo al embrión y evolucionando para convertirse en una parte esencial de la placenta. Por otro lado, el amnios, la membrana interna del saco gestacional, es crucial para la protección y el desarrollo del feto.
El Trofoblasto: Pilar del Desarrollo Embrionario Temprano
El trofoblasto, cuyo nombre proviene del griego "alimentar", es un grupo de células que inicialmente forma la capa externa del blastocisto. Su función primordial es proveer nutrientes al embrión en sus primeras etapas de desarrollo. Con el avance de la gestación, el trofoblasto se transforma y se convierte en una parte integral de la placenta, un órgano vital para el intercambio de gases, nutrientes y productos de desecho entre la madre y el feto.
Las células del trofoblasto poseen características invasivas y metastásicas, lo que les permite erosionar el estroma del endometrio para asegurar la implantación. A pesar de su actividad durante el embarazo, el trofoblasto es tolerado inmunológicamente por la madre y el feto hasta el momento del parto, cuando es expulsado junto con la placenta.
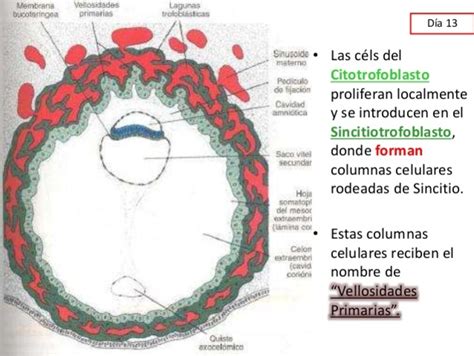
En el contexto del desarrollo embrionario, el trofoblasto se diferencia en dos capas principales durante la segunda semana de embarazo: el citotrofoblasto, la capa más interna, y el sincitiotrofoblasto, la capa más externa. El citotrofoblasto se considera la "célula madre" epitelial de la placenta, capaz de diferenciarse en trofoblasto extravelloso (EVT) o sincitiotrofoblasto (STB). Las EVT anclan la placenta al útero y remodelan las arteriolas espirales maternas para optimizar el suministro sanguíneo al feto. El sincitiotrofoblasto, formado por la fusión de citotrofoblastos, es responsable de secretar hormonas esenciales para el mantenimiento del embarazo y actúa como barrera para el intercambio de nutrientes y gases.
Formación del Amnios y el Saco Amniótico
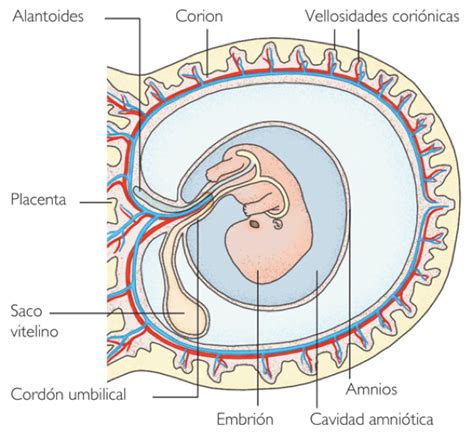
El amnios es la membrana interna del saco gestacional. A partir de los 8-9 días post-fecundación, las células epiblásticas se organizan para formar la vesícula amniótica primitiva. El techo de esta vesícula se engrosa y da origen a la membrana amniótica definitiva. Junto con el corion, la membrana externa, el amnios conforma el saco amniótico que envuelve y protege al embrión y, posteriormente, al feto a lo largo de toda la gestación.
Cuando el saco amniótico se forma (alrededor del día 10 o 12), el blastocisto ya se considera un embrión. Este saco se llena de líquido claro, el líquido amniótico, dentro del cual flota el embrión en desarrollo. El líquido amniótico proporciona un espacio adecuado para el crecimiento del embrión, permitiendo su libre movimiento y protegiéndolo de posibles lesiones.
El epitelio amniótico desempeña un papel activo en la gestación, secretando factores de crecimiento como EGF, KGF, HGF y bFGF, que promueven la cicatrización fetal, el desarrollo pulmonar y la angiogénesis. La regulación del equilibrio entre la producción y el reciclaje del líquido amniótico está controlada por acuaporinas epiteliales y bombas iónicas. En el tercer trimestre, el volumen normal de líquido amniótico oscila entre 500 y 1000 mL.
La Placenta: Órgano de Intercambio y Soporte Vital
La placenta es un órgano fetomaterno crucial para el desarrollo del embarazo. Se desarrolla a partir de una parte del saco coriónico (componente fetal) y del endometrio uterino (componente materno). Al tercer mes de gestación, recibe el nombre definitivo de placenta.
Sus funciones principales incluyen:
- Intercambio de gases y nutrientes: El oxígeno y los nutrientes pasan de la sangre materna a la fetal, mientras que el dióxido de carbono y los productos de desecho fluyen en sentido contrario.
- Protección: Actúa como una barrera inmunológica, impidiendo que el embrión sea reconocido como extraño por el sistema inmune materno.
- Producción hormonal: Sintetiza hormonas esenciales para el mantenimiento del embarazo, como la gonadotropina coriónica humana (hCG), el lactógeno placentario humano (hPL), estrógenos y progesterona.
El desarrollo temprano de la placenta se caracteriza por la rápida proliferación del trofoblasto y la formación de las vellosidades coriónicas. Al final de la tercera semana de gestación, la disposición anatómica necesaria para el intercambio materno-fetal está establecida. Para el final de la cuarta semana, se desarrolla una compleja red vascular que facilita estos intercambios.
La placenta está completamente formada entre las semanas 18 y 20 de gestación, pero continúa creciendo hasta el parto, alcanzando un peso aproximado de 500 gramos. Se distingue una superficie fetal (placa coriónica) y una superficie materna (placa basal).
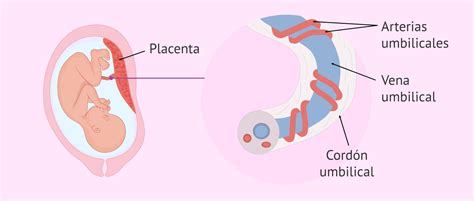
El Cordón Umbilical: Conexión Vital
El cordón umbilical es la estructura que conecta la placenta con el feto. Se forma a partir del pedículo de fijación, que se desarrolla a medida que el embrión crece y requiere un suministro constante de nutrientes y oxígeno, así como la eliminación de productos de desecho.
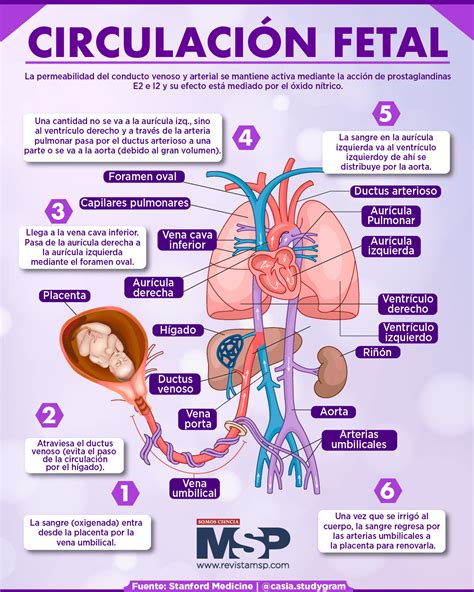
La composición del cordón umbilical incluye dos arterias que transportan sangre desde el feto hacia la placenta y una vena que lleva sangre de la placenta al feto. Es importante destacar que no existe un intercambio directo de sangre entre la madre y el embrión; todo el proceso se realiza a través de las membranas coriónicas y el cordón umbilical, que actúan como filtros protectores.
La formación de la placenta y el cordón umbilical ocurre simultáneamente. La unión de los capilares placentarios da lugar a los tres vasos sanguíneos que componen el cordón umbilical.
Membranas Fetales y Potenciales Complicaciones
Las membranas fetales, compuestas por el amnios y el corion, junto con el líquido amniótico, ofrecen un entorno protector para el feto. Sin embargo, pueden surgir complicaciones relacionadas con estas estructuras.
Las roturas parciales del amnios pueden generar filamentos fibrosos que causan constricciones, amputaciones o defectos congénitos en las extremidades o estructuras craneofaciales del feto. La ruptura prematura de las membranas antes de las 37 semanas de gestación aumenta el riesgo de infección y parto prematuro.
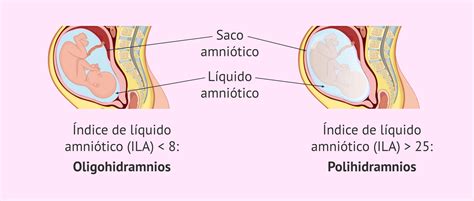
Los factores de riesgo para la ruptura prematura de membranas incluyen corioamnionitis, déficits de colágeno, tabaquismo y polihidramnios. Los índices de líquido amniótico anormales se clasifican como:
- Oligohidramnios: índice de líquido amniótico < 5 cm.
- Polihidramnios: índice de líquido amniótico > 24 cm.
La placenta y las membranas fetales son expulsadas del útero poco después del nacimiento, recibiendo el nombre de secundinas.
¿Cómo funciona realmente la placenta?
tags: #amnios #proviene #del #trofoblasto