La baja reserva ovárica es una condición que afecta la fertilidad femenina, caracterizada por una reducción en la cantidad y calidad de los óvulos disponibles en los ovarios. Esta situación puede dificultar la concepción natural y representa un desafío para quienes desean ser madres. Afortunadamente, existen diversas opciones de tratamiento que pueden mejorar las probabilidades de embarazo.
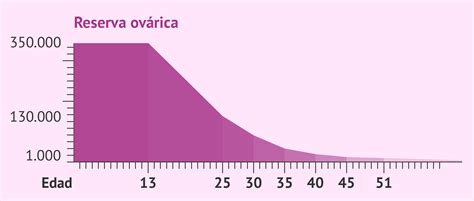
La reserva ovárica se refiere al número de folículos ováricos presentes en los ovarios de una mujer. Con el envejecimiento, esta reserva disminuye naturalmente, pero en algunas mujeres este proceso ocurre más rápidamente de lo esperado.
Se considera que existe una baja respuesta ovárica cuando se obtienen menos de 4 ovocitos en un ciclo de estimulación. En esta situación, el pronóstico reproductivo puede verse limitado, pero es importante recordar que cada ovocito cuenta.
¿Por qué se produce la Baja Reserva Ovárica?
No existen criterios uniformes para definir la baja respuesta ovárica. Fue en 2010 cuando la Sociedad Europea de Reproducción Humana y Embriología (ESHRE) llegó a un consenso en su definición, conocido como los Criterios de Bolonia.
Las causas de la baja reserva ovárica pueden ser diversas:
- Envejecimiento: Es la causa más común. A medida que la mujer envejece, disminuye tanto la cantidad como la calidad de los óvulos.
- Predisposición genética: Algunas mujeres tienen una herencia genética que acelera la disminución de la reserva ovárica.
- Enfermedades autoinmunes: Afecciones como la artritis reumatoide, el lupus o enfermedades tiroideas pueden atacar los tejidos ováricos, afectando la producción y calidad de los óvulos.
- Cirugías ováricas: Procedimientos quirúrgicos en los ovarios, como la extirpación de quistes (incluyendo los endometriósicos), pueden reducir la reserva ovárica.
Evaluación de la Reserva Ovárica
Para estimar la cantidad de óvulos disponibles y la función ovárica, se utilizan varios marcadores:
- Hormona Antimülleriana (AMH): Un marcador clave que se mide mediante una simple analítica de sangre en cualquier momento del ciclo.
- Recuento de Folículos Antrales (RFA): Una evaluación ecográfica transvaginal que identifica el número de folículos pequeños en los ovarios.
- Niveles de FSH y Estradiol: Hormonas que pueden reflejar la función ovárica y la respuesta del eje hipotálamo-hipófisis-ovario.

Tratamientos y Estrategias para la Baja Reserva Ovárica
Aunque la baja reserva ovárica puede dificultar la concepción, no la hace imposible. Las estrategias de tratamiento buscan maximizar las posibilidades de embarazo, adaptándose a las características individuales de cada paciente.
Estimulación Ovárica Controlada (EOC)
Cuando una mujer se somete a un tratamiento de fertilidad, puede ser necesario administrar medicamentos para estimular los ovarios. Esto se conoce como Estimulación Ovárica Controlada (EOC). Los fármacos utilizados contienen hormonas que actúan de manera natural en el ciclo menstrual, pero su función es provocar la maduración de más de un óvulo.
¿Para qué sirve la medicación hormonal?
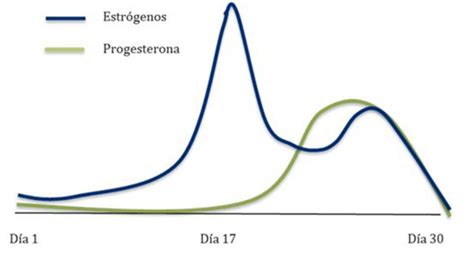
En cada ciclo menstrual, un grupo de óvulos comienza a madurar dentro de estructuras llamadas folículos. Debido a la regulación hormonal, generalmente solo un folículo madura completamente, mientras que los demás degeneran. Las hormonas FSH y LH, secretadas por la hipófisis, regulan este proceso. En reproducción asistida, se busca obtener varios folículos maduros para incrementar las posibilidades de embarazo. La medicación hormonal específica administrada pretende "engañar" a los ovarios para permitir el desarrollo de toda la cohorte folicular, logrando así obtener óvulos maduros que puedan ser fecundados.
CICLO MENSTRUAL DE LA MUJER Y OVULACIÓN FISIOLOGÍA | GuiaMed
Tipos de Fármacos Hormonales para la EOC
Los medicamentos para la EOC se agrupan principalmente en dos categorías: análogos de la GnRH y gonadotropinas.
Análogos de la GnRH
Estos fármacos se utilizan para suprimir las hormonas hipofisarias que actúan en el ciclo menstrual, permitiendo un control más preciso de la respuesta ovárica y la ovulación.
- Agonistas de la GnRH: Imitan la hormona natural, pero tras una administración continua, bloquean la secreción de FSH y LH. Ejemplos comerciales incluyen Decapeptyl, Procrin (inyecciones) y Synarel (inhalador nasal).
- Antagonistas de la GnRH: Su efecto inhibidor es más directo e inmediato, bloqueando la hipófisis tras pocas horas de administración. Esto reduce el número de inyecciones necesarias. Ejemplos comerciales son Cetrotide y Orgalutran (inyecciones subcutáneas).
Gonadotropinas
Son las hormonas encargadas del crecimiento folicular. Los fármacos utilizados en la EOC contienen gonadotropinas para estimular el desarrollo folicular múltiple.
- Fármacos con FSH (Hormona Foliculoestimulante): Inducen el desarrollo de varios folículos a la vez. Nombres comerciales incluyen Gonal-f, Puregon, Ovaleap, Bemfola, Fostipur, Rekovelle y Elonva (inyecciones subcutáneas).
- Fármacos con LH (Hormona Luteinizante): Pueden usarse como complemento a la FSH para simular el ciclo menstrual natural. Medicamentos que contienen LH junto con FSH son Menopur, Meriofert, HMG-lepori y Pergoveris (inyecciones subcutáneas).
- Fármacos con hCG (Hormona Gonadotropina Coriónica Humana): Se inyecta para inducir la maduración final de los óvulos y provocar la ovulación, aproximadamente 36 horas después. En FIV, se administra 32-34 horas antes de la punción folicular. El medicamento más conocido es Ovitrelle (inyección subcutánea única).
Es crucial administrar la medicación hormonal a la hora exacta indicada por el especialista para evitar la cancelación del ciclo por respuesta inadecuada o ovulación espontánea.
Fármacos para Preparar el Endometrio
Además de la estimulación ovárica, las mujeres en tratamientos de reproducción asistida suelen necesitar medicación para preparar el endometrio, principalmente con hormonas sexuales:
- Fármacos con Estrógenos: Promueven el crecimiento y engrosamiento del endometrio. Se usan comúnmente en ciclos sustituidos para transferencia de embriones congelados o de ovodonación. Nombres comerciales incluyen Evopad, Meriestra y Progynova (parches transdérmicos o pastillas orales).
- Fármacos con Progesterona: Inducen la maduración endometrial, haciéndola receptiva para la implantación de embriones. La progesterona es sintetizada naturalmente por el cuerpo lúteo tras la ovulación. Medicamentos como Utrogestan, Progeffik y Prolutex se administran habitualmente de forma vaginal, aunque también pueden ser orales o inyectables.
Protocolos de Estimulación Ovárica
Existen principalmente dos protocolos de EOC:
Protocolo Largo con Agonistas de la GnRH
Se inicia con la administración de un agonista de la GnRH en el ciclo menstrual previo (alrededor del día 21). Tras unos 10 días, con la llegada de la menstruación, se comienza la estimulación ovárica con gonadotropinas. La dosis diaria es prescrita por el médico. Cuando los folículos alcanzan el tamaño adecuado (18-20 mm) y los niveles de estradiol son óptimos, se administra la hormona hCG para inducir la ovulación, y la punción folicular se realiza antes de las 36 horas.
Protocolo Corto con Antagonistas de la GnRH
La estimulación ovárica comienza con gonadotropinas al inicio del ciclo menstrual (días 1-3). Tras unos 5 días de desarrollo folicular, se administra el antagonista de la GnRH para prevenir el pico de LH endógeno. Las inyecciones del antagonista se realizan diariamente hasta la punción folicular, para la cual se administra un inductor de ovulación (Ovitrelle con hCG o un agonista de la GnRH). La punción folicular se realiza antes de las 36 horas.
La elección del protocolo y la dosis de medicación son personalizadas, adaptándose a las características de la paciente (edad, IMC, niveles hormonales basales, respuesta ovárica previa, patologías como endometriosis o ovarios poliquísticos) con el objetivo de maximizar el éxito del tratamiento.
Estrategias Adicionales y Medicina Regenerativa
Los add-ons son tratamientos complementarios que se añaden al protocolo habitual de estimulación ovárica. Los andrógenos son los más estudiados, y algunos autores han publicado mejoras en la respuesta ovárica y la tasa de embarazo.
Para otros adyuvantes, como antioxidantes o hormona de crecimiento, los estudios son limitados y las conclusiones poco consistentes.
Las investigaciones más recientes se centran en la medicina regenerativa, especialmente en el uso de plasma rico en plaquetas (PRP intraovárico). Mientras la evidencia se consolida, la recomendación es ofrecer tratamientos que aporten un beneficio, priorizando siempre la seguridad del paciente.
En pacientes con edad avanzada o baja reserva ovárica, se pueden considerar estrategias como dosis más altas de FSHr, la adición de LHr, el uso de anticonceptivos o estrógenos para aumentar el desarrollo folicular, o el empleo de testosterona transdérmica o hormona de crecimiento (GH).
El DUOSTIM (doble estimulación en el mismo ciclo menstrual) es otra estrategia que puede beneficiar a pacientes con baja reserva ovárica para aumentar el número de ovocitos recuperados.
La baja respuesta a la estimulación ovárica requiere una valoración meticulosa y un tratamiento ajustado al origen de la respuesta, que a veces puede ser desconocido.
Fertilización In Vitro (FIV) y Baja Reserva Ovárica
En la FIV, se estimulan los ovarios para obtener un número razonable de folículos, que luego se fecundan. En casos de baja reserva ovárica, la intención es obtener lo mejor de ese ovario, maximizando el número de folículos y, por ende, de ovocitos y embriones.
Cuando la reserva ovárica es extremadamente baja o la calidad de los óvulos no es adecuada, la donación de óvulos se presenta como una alternativa eficaz.
La FIV con ovocitos propios, incluso en casos de reserva limitada, se puede optimizar con protocolos de mini-FIV o estimulación mínima, buscando obtener un menor número de óvulos pero sin comprometer la calidad al evitar dosis muy altas de medicamentos. Alternativamente, la FIV mediante transferencia citoplasmática puede ser considerada.
Es fundamental elegir el tratamiento adecuado tras una exhaustiva investigación de infertilidad para identificar las necesidades únicas de cada paciente. La clínica de FIV y su equipo deben ofrecer la opción de tratamiento más adecuada para optimizar las posibilidades de éxito.
Preguntas Frecuentes
¿Influyen los antidepresivos en la estimulación ovárica?
El uso de antidepresivos se ha asociado con problemas durante el embarazo, aunque estos estudios a menudo no aislaban otros factores de riesgo.
¿Cuántos días dura la medicación para la estimulación ovárica?
El tratamiento suele durar entre 8 y 11 días, pero varía según la paciente y su respuesta a la medicación.
¿Cuál es el precio de la medicación para la estimulación ovárica?
El coste varía según el tipo de tratamiento y las dosis hormonales necesarias. Para una inseminación artificial (IA), puede oscilar entre 300-600 euros. Para una fecundación in vitro (FIV), el coste de los medicamentos puede ascender a 1.000-1.200 euros debido a la mayor dosis hormonal requerida para obtener más óvulos.
¿Existe algún tratamiento de estimulación ovárica con pastillas?
No. La estimulación ovárica es un proceso que requiere la administración de inyecciones hormonales para estimular el crecimiento folicular en los ovarios.
¿Cuáles son las dudas más comunes a la hora de administrarse la medicación?
Muchas pacientes sienten miedo e inseguridad al principio, pero la administración de las inyecciones es sencilla e indolora una vez se adquieren las pautas.