El proceso de desconexión de la ventilación mecánica invasiva (weaning) representa uno de los pilares fundamentales en la práctica clínica diaria de los intensivistas, pudiendo ocupar hasta un 40% del tiempo total de ventilación mecánica invasiva (VMI).
Este proceso consta de dos fases principales: la detección temprana de los pacientes preparados para iniciarlo (cribado) y la prueba de confirmación mediante la prueba de ventilación espontánea (PVE).
En los últimos años, se han desarrollado dos nuevos aspectos relevantes: la estratificación del riesgo de fracasar la extubación y la aplicación de soporte respiratorio no invasivo tras la extubación. Este nuevo enfoque requiere el abordaje simultáneo de estos cuatro aspectos (estratificación, cribado, PVE y soporte tras la extubación), en contraposición al abordaje tradicional en dos fases secuenciales.
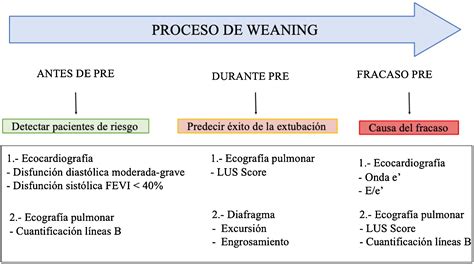
Estratificación del Riesgo de Fracaso de la Extubación
Para determinar el riesgo individual de fracaso, existen múltiples factores descritos. El uso de un modelo complejo que incluye todas las variables permite una mejor subestratificación del riesgo y la detección de subgrupos. Por otro lado, un modelo simple con tres variables (edad, patología crónica cardíaca o pulmonar) resulta pragmático y reduce la carga del trabajo asistencial.
Está por determinar si un modelo de cuatro factores, añadiendo la ventilación mecánica prolongada (>7 días de VMI), puede ser la estrategia idónea en la estratificación del riesgo.
Soporte Ventilatorio No Invasivo Tras la Extubación
El soporte ventilatorio no invasivo tras la extubación, ya sea con intención facilitadora o preventiva, debería individualizarse en función del riesgo individual y la presencia de factores de riesgo específicos, dadas las diferencias en su eficacia.
Se recomienda el uso de oxigenoterapia de alto flujo (OAF) durante 24 horas en pacientes de bajo riesgo (sin factores de riesgo descritos). Para pacientes con riesgo intermedio (hasta 3 factores de riesgo, excluyendo obesos e hipercápnicos tras la PVE), se sugiere la combinación de ventilación mecánica no invasiva (VMNI) y OAF durante 48 horas. En pacientes de alto riesgo (4 o más factores de riesgo, obesos o hipercápnicos tras la PVE), se recomienda VMNI optimizada con acondicionamiento de los gases a temperatura intermedia (29°C) durante 48 horas y la selección de la interfaz adecuada.
El soporte ventilatorio no invasivo con intención facilitadora requiere además la introducción de modificaciones en el cribado y la PVE.
Detección Temprana y Cribado en el Proceso de Weaning
La detección temprana del paciente preparado para iniciar la desconexión de la VMI es clave para evitar retrasos en el weaning. El proceso de cribado requiere una actualización por varios motivos:
- Las recomendaciones vigentes aplicadas en pacientes de riesgo bajo o intermedio de fracaso pueden derivar en retrasos innecesarios del destete, complicaciones asociadas (por ejemplo, delirio adquirido en la UCI) y una posible mayor tasa de fracaso de la PVE.
- La predicción de éxito de la PVE mediante el uso de parámetros como el índice de ventilación rápida y superficial no debe confundirse con la predicción de éxito de la extubación.
- Criterios no respiratorios de cribado excesivamente exigentes, como el empleo de noradrenalina a dosis bajas o protocolos de sedación inadecuados, pueden contribuir al retraso y aumentar la heterogeneidad de los resultados. En el caso del uso de inotropos, no hay recomendaciones específicas a pesar de tratarse de fármacos que pueden ser de utilidad en la transición a ventilación espontánea con presión negativa en pacientes con disfunción cardíaca.
- La valoración de la recuperación de la función pulmonar ha mostrado una escasa evolución hasta hace poco. Además, las terapias no invasivas tras la extubación (preventivas o facilitadoras) reducen el trabajo respiratorio, permitiendo modificar estos parámetros del cribado.
Confirmación Diagnóstica: La Prueba de Ventilación Espontánea (PVE)
La confirmación diagnóstica debe realizarse analizando el desempeño, durante la PVE, mediante 30 minutos de aplicación de presión soporte, aunque el margen de presión todavía sigue siendo muy amplio (entre 5 y 8 cmH2O).
El papel de la PEEP durante la PVE se encuentra actualmente en estudio. Los estudios epidemiológicos advierten de la frecuencia con que se extuba directamente sin realizar ninguna prueba de confirmación. Aunque esta práctica puede ser una forma de acortar el tiempo de VMI, su empleo debería estar limitado a pacientes de muy bajo riesgo de fracasar la extubación hasta que se estandarice esta práctica o se acorten los tiempos, optimizando el cribado y la PVE.
Parece prioritario individualizar la PVE acorde al riesgo individual, el cribado y la terapia tras la extubación, antes de extubar sin realizarla o extubar subgrupos concretos tras fracasar la PVE a VMNI facilitadora, como pacientes seleccionados con fallo hipoxémico o pacientes con EPOC y fallo hipercápnico.
Redefinición del Proceso de Weaning
Nos encontramos ante la necesidad de redefinir el proceso de weaning. La aplicación de soporte ventilatorio no invasivo tras la extubación supone redefinir términos como reintubación, pues se puede retrasar la aparición del fracaso respiratorio tras la extubación.
En el otro extremo se plantea el problema de acelerar la extubación. Se trata de un concepto excesivamente amplio, que incluye diversos escenarios como cribado agresivo sin realización de PVE, estratificación de riesgo ni prevención; cribado agresivo con PVE no tolerada y aplicación de VMNI facilitadora; cribado agresivo sin realización de PVE y aplicación de VMNI facilitadora; o cribado agresivo, PVE conservadora tolerada con estratificación de riesgo y OAF preventivo.
Hasta la fecha, el último de estos abordajes es el único testado con un diseño que reduce la subjetividad y con beneficio clínico demostrado.
La gran mayoría de los procesos diagnósticos en medicina incluyen un cribado y una prueba de confirmación, y el weaning debería ceñirse a las reglas habituales del acto diagnóstico médico.
El Papel Fundamental de Enfermería en el Destete
El destete de la ventilación mecánica (VM) es un proceso crítico en la recuperación de pacientes en unidades de cuidados intensivos (UCI). La enfermería tiene un papel clave tanto en el proceso de preparación como en el postextubación.
El personal de enfermería es responsable de cuidar al paciente, detectar el momento idóneo para iniciar el proceso de destete y, asimismo, identificar el fracaso del proceso. La ventilación mecánica (VM) no es fisiológica, y la importancia de no retrasar la retirada de la ventilación artificial radica en que las complicaciones relacionadas con su uso son dependientes del tiempo.
Enfermería participa activamente en la evaluación del paciente, asegurándose de que la causa subyacente de la insuficiencia respiratoria haya mejorado y que el paciente posea la fuerza muscular respiratoria suficiente para soportar el trabajo de respirar sin asistencia mecánica.
Durante la prueba de destete, enfermería monitoriza de cerca al paciente, ya sea en ventilación con soporte mínimo (CPAP o PSV baja) o durante la prueba de T-tube o extubación en fase controlada. Tras la desconexión definitiva del ventilador, el monitoreo post-extubación es esencial, vigilando la saturación de oxígeno, la frecuencia respiratoria y la presencia de signos de fatiga respiratoria.
¿Cómo retiro al paciente del Ventilador Mecánico? By AVENTHO
tags: #ventilacion #destete #weaning #enfermeria #protocolo