Los tumores de ovario de bajo grado de malignidad, también conocidos como tumores "borderline", se originan del epitelio ovárico y presentan un comportamiento biológico intermedio entre las lesiones benignas y malignas. Estos tumores son infrecuentes y generalmente se diagnostican en estadios tempranos, representando aproximadamente el 15% de las neoplasias ováricas, con una tasa de supervivencia a diez años del 95%.
Características Generales de los Tumores Borderline de Ovario
Los tumores "borderline" fueron descritos por primera vez en 1929 y su terminología ha evolucionado a lo largo del tiempo. La Organización Mundial de la Salud (OMS) los denominó inicialmente como tumores de bajo potencial maligno y, en la actualidad, se utilizan los términos "borderline" o de bajo grado de malignidad.
Histológicamente, se caracterizan por la proliferación epitelial con formación de papilas, atipias nucleares y actividad mitótica de grado variable. Un rasgo distintivo es la ausencia de invasión estromal, que es lo que diferencia a estos tumores de los carcinomas.
Los factores pronósticos más importantes para estos tumores son los implantes peritoneales y la arquitectura micropapilar. El compromiso ganglionar, aunque presente en un porcentaje de casos (7-18%), no altera significativamente el pronóstico.
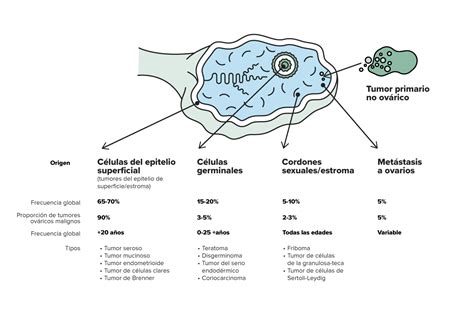
Clasificación y Diagnóstico
El diagnóstico de los tumores de ovario de bajo grado de malignidad se basa exclusivamente en el estudio histopatológico. Los principales criterios para diferenciar un tumor mucinoso de bajo grado de malignidad de un adenocarcinoma mucinoso incluyen:
- La presencia de brotes sólidos en la periferia del tumor.
- En tumores mucinosos con atipias y estratificación celular superior a 4 capas, se deben clasificar como carcinomas mucinosos, independientemente de la invasión claramente identificable, debido a su comportamiento más agresivo.
- La presencia de mucina extraglandular no es un criterio de invasión, ya que se observa también en el pseudomixoma y en tumores benignos.
Los estudios de imagenología, como el ultrasonido y la tomografía axial computarizada, son útiles para el diagnóstico preoperatorio, identificando imágenes complejas, multitabicadas, con áreas quísticas y sólidas.
Tratamiento
El tratamiento de elección para los tumores borderline de ovario es el quirúrgico. Las opciones terapéuticas varían:
- Ultraconservador: Quistectomía con márgenes quirúrgicos negativos. Presenta un mayor riesgo de recidiva (15%).
- Conservador: Ooforectomía unilateral, especialmente en pacientes que desean conservar la fertilidad.
- Radical: Ooforectomía bilateral con histerectomía total, linfadenectomía y citorreducción en casos de diseminación tumoral macroscópica.
La estadificación completa, que incluye histerectomía, salpingo-ooforectomía bilateral, lavado peritoneal, citología del diafragma, omentectomía y extirpación de metástasis visibles, es crucial para el manejo adecuado. La linfadenectomía no se recomienda de forma rutinaria, ya que no impacta en el pronóstico.
En pacientes menores de 40 años con deseo de preservar la fertilidad, se puede optar por cirugía conservadora (quistectomía parcial o ooforectomía unilateral). Incluso en estadios avanzados, la cirugía conservadora puede ser considerada si se desea preservar la fertilidad. Sin embargo, no existe un consenso claro sobre la necesidad de completar la cirugía una vez cumplidos los deseos reproductivos.
Caso Clínico Presentado
Se presenta el caso de una paciente de 45 años, sin antecedentes patológicos de relevancia, que acudió a consulta por presentar aumento del volumen abdominal de un año de evolución, acompañado de disuria y constipación. El examen físico general y por sistemas no reveló alteraciones significativas. El examen abdominal evidenció una tumoración simétrica, móvil, no dolorosa, de consistencia firme, que ocupaba todos los cuadrantes abdominales y ascendía hasta el hemiabdomen superior.
El examen ginecológico no mostró alteraciones en vulva y vagina. El útero se encontraba en anteversión, y se palpó una tumoración dependiente del anejo derecho. Los estudios de hematología y química sanguínea, así como la citología cervical y endometrial, se encontraban dentro de límites fisiológicos.
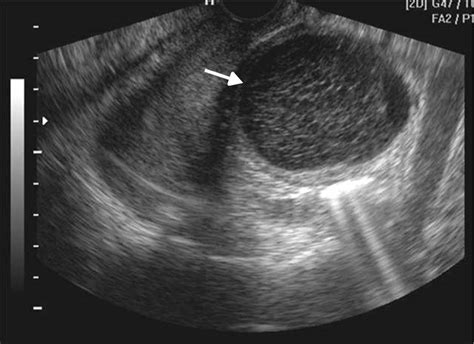
Los estudios de imagenología (ultrasonido y tomografía axial computarizada) informaron una imagen compleja, multitabicada, dependiente del ovario derecho, con áreas quísticas y sólidas. El útero presentaba aspecto multinodular y se observó escasa cantidad de líquido libre en la cavidad abdominal.
Durante la intervención quirúrgica, se identificó una tumoración gigante de ovario derecho que ocupaba toda la cavidad abdominal, con 40 ml de líquido peritoneal y el apéndice cecal incluido en la masa tumoral. Se realizó exéresis del tumor, citología del líquido peritoneal, salpingoooforectomía bilateral, histerectomía total, omentectomía y toma de biopsias de los espacios parietocólicos y cúpulas diafragmáticas.
El estudio histopatológico concluyó: tumor de ovario derecho mucinoso "borderline". La paciente evolucionó satisfactoriamente, egresó al quinto día del postoperatorio y mantuvo seguimiento mensual durante un año sin evidencia de recidiva tumoral.
Discusión sobre Tumores Mucinosos y Microinvasión
Los cistoadenomas mucinosos "borderline" presentan características histopatológicas definidas de bajo potencial de malignidad y suelen ser de gran tamaño. Su diagnóstico preoperatorio se basa en técnicas de imagenología, y el tratamiento ideal busca preservar la fertilidad.
La apendicectomía durante el tratamiento quirúrgico se realiza debido al riesgo asociado de un tumor primario sincrónico en el apéndice, así como la posibilidad de un cáncer invasor. En la paciente presentada, no se identificó lesión tumoral en el apéndice.
La estadificación es fundamental, ya que un porcentaje significativo de casos aparentemente limitados al ovario presentan diseminación extraovárica subclínica. El estudio citológico del líquido peritoneal y del peritoneo extirpado, en este caso, no evidenció células neoplásicas.
Los tumores "borderline" muestran un crecimiento abundante de aspecto glandular o papilar con atipias nucleares y estratificación. La supervivencia a 10 años es superior al 95%. El cistoadenoma mucinoso borderline, aunque infrecuente, puede confundirse con otros tipos de tumoraciones, siendo el tratamiento quirúrgico la elección principal.
La microinvasión en tumores de ovario borderline se refiere a la presencia de focos de invasión estromal microscópica. Aunque su presencia puede indicar un mayor riesgo de recurrencia, las tasas de recurrencia letal no siempre se ven afectadas por la microinvasión en el tipo de tumor mucinoso.
CÁNCER DE OVARIO: TIPOS, FACTORES de RIESGO, SÍNTOMAS, DIAGNÓSTICO... - Ginecología y Obstetricia -
Es importante diferenciar los tumores mucinosos primarios de ovario de las metástasis ováricas, especialmente de tumores gastrointestinales. Hallazgos como la bilateralidad, implantes superficiales y patrón infiltrante son sugestivos de metástasis. Por otro lado, un patrón de invasión papilar complejo expansivo sugiere una lesión primaria ovárica.
La inmunohistoquímica juega un papel crucial en la distinción entre tumores ováricos primarios y metastásicos. La resección quirúrgica es el tratamiento de primera línea, y en casos de cistoadenocarcinoma mucinoso, se considera la combinación de cirugía y quimioterapia adyuvante, aunque el tratamiento óptimo con quimioterapia aún no está completamente establecido.
Los tumores mucinosos de ovario pueden presentarse con una clínica inespecífica, lo que a menudo lleva a un diagnóstico tardío. La distinción entre lesiones benignas, borderline y malignas solo es posible mediante examen histopatológico e inmunohistoquímico exhaustivo.