Las intervenciones en el ámbito de la anticoncepción en la adolescencia deben caracterizarse por mantener la privacidad y confidencialidad de la persona, presentar la información con claridad y sin coacciones, y fomentar la toma de decisiones informada.
En la adolescencia, al igual que en otras etapas de la vida, el método anticonceptivo utilizado debe ser seguro y eficaz. La efectividad de un método, es decir, su eficacia durante el uso, depende de la adherencia al mismo y de su continuidad.
Estudios sobre Anticoncepción y Salud Reproductiva en Jóvenes
Los datos presentados provienen de dos estudios principales: el Informe Juventud en España 2020 (IJE2020) y la Encuesta FEC/SEC.
Diversidad Sexual e Inicio Sexual Temprano
El IJE2020 revela una notable diversidad de orientaciones sexuales entre los jóvenes, con un 16% describiéndose como no heterosexuales. Los hombres tienden a identificarse como heterosexuales con mayor frecuencia que las mujeres (82,3% frente a 72,3%), y también como homosexuales (7,9% frente a 6%).
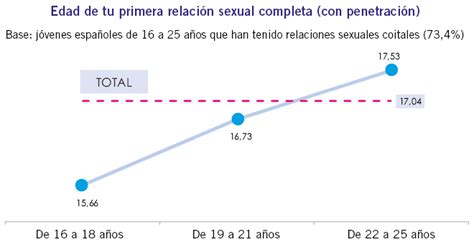
Se observa una tendencia hacia una iniciación sexual cada vez más temprana. La edad media para la primera relación sexual es de 16,2 años, lo que representa una reducción de casi un año respecto a 2016 (17 años). La Encuesta FEC/SEC apunta a una edad media de 16,4 años, pero lo más relevante es la reducción observada en grupos de edad más jóvenes: los jóvenes de 16 a 18 años inician su actividad sexual a una media de 15,6 años, frente a los 16,7 años de los jóvenes de 19 a 21 años.

Experiencia Sexual en Adolescentes
En la muestra del IJE2020, el 52% de los jóvenes de entre 15 y 19 años afirma haber tenido relaciones sexuales con penetración, un 7% sin ella, y el 27% no ha tenido nunca relaciones.
Las mujeres suelen iniciar su actividad sexual más tarde que los hombres.
El nivel de estudios influye en la edad de inicio sexual, retrasándola aproximadamente un año en aquellos con educación secundaria postobligatoria o estudios superiores.
Métodos Anticonceptivos Utilizados por Jóvenes
Ambas encuestas coinciden en que el método anticonceptivo más utilizado por los jóvenes es el preservativo. En segundo lugar se encuentra la píldora anticonceptiva y en tercer lugar, el coitus interruptus.
El 76,4% de los jóvenes utiliza métodos anticonceptivos en todas sus relaciones sexuales, mientras que un 23,6% no lo hace en todas las ocasiones. Esta práctica de riesgo se incrementa entre los hombres (25,3%) y los jóvenes de 16 a 18 años (26,3%). Sorprendentemente, no se observan diferencias significativas por edad o sexo, lo que contradice la creencia común de que las mujeres son más precavidas.
El 73,1% de los jóvenes no utiliza nunca el doble método (preservativo y otro método anticonceptivo). El 25,6% de los jóvenes ha recurrido al uso de la píldora del día después alguna vez, siendo el porcentaje del 17,1% entre los de 16 a 21 años.
Información y Asesoramiento sobre Sexualidad
En ambos estudios, los jóvenes coinciden en definir la información que reciben sobre sexualidad como escasa, poco continua y desactualizada.
Internet (47,8%) y los amigos/as (45,5%) son las principales fuentes de información consideradas más adecuadas por los jóvenes, por delante de los profesores/as (28%), la madre (23,1%) o el padre (12,4%).
Un 12,1% de los encuestados afirma no haber recibido información sobre sexualidad. Los varones obtienen más información a través de Internet, incluyendo el consumo de pornografía, lo que puede perpetuar mitos tradicionales sobre la sexualidad.
Sin embargo, cuando se les pregunta de quiénes desearían recibir esta información, el 34,5% de los jóvenes considera que deberían ser los profesionales sanitarios quienes les orienten en materia de sexualidad, seguidos por los profesores/as.
Asesoramiento Anticonceptivo en Adolescentes
La elección de un método anticonceptivo es una decisión compleja en la que el médico desempeña un papel crucial, no solo en la información suministrada sino también en el apoyo a la decisión del joven.
Los adolescentes son considerados una población de riesgo en salud reproductiva. Es fundamental evitar la imposición de métodos por parte del médico y optar por un asesoramiento basado en la toma de decisiones compartidas.
Proceso de Asesoramiento Adecuado
- Establecer un buen vínculo con el/la adolescente.
- Realizar una historia clínica para identificar condiciones médicas que puedan afectar la seguridad de cada método. El tabaquismo, en esta población joven y sin otros factores de riesgo, no suele ser un impedimento para métodos hormonales combinados.
- Consultar los Criterios Médicos de Elegibilidad para el Uso de Anticonceptivos de la OMS para guiar la selección del método.
- Identificar las condiciones que limitan la gama de métodos disponibles.
- Preguntar al/la joven sobre los métodos que conoce y si ha considerado alguno, para entender sus preferencias y conocimientos.
- Considerar las preferencias individuales, ya que algunas jóvenes solicitan métodos específicos que han usado o que usan sus amigas/hermanas, mientras que otras delegan la elección en el médico.
- Informar sobre cómo los métodos anticonceptivos, excepto los de barrera, pueden modificar el patrón de sangrado, un aspecto importante para muchas mujeres.
- Abordar la influencia de la información negativa recibida de redes sociales sobre los efectos secundarios. Es recomendable preguntar sobre las preocupaciones específicas del/la adolescente e informar objetivamente.
- Permitir que los jóvenes expresen sus ideas sobre métodos como la abstinencia periódica o el coito interrumpido, y la posible combinación con preservativos, sin que esto implique una conciencia de bajo riesgo.
- Mostrar comprensión ante los inconvenientes que expongan sobre cada método.
- Una vez seleccionado el método, informar sobre su uso correcto y efectos secundarios esperados, especialmente en los primeros ciclos.
- Planificar visitas de seguimiento para evaluar la aceptación, continuidad de uso o, si es necesario, cambiar de método.
Métodos Anticonceptivos
Métodos Basados en el Conocimiento de la Fertilidad
Se basan en las variaciones fisiológicas durante el ciclo menstrual para programar el coito en días de menor probabilidad de embarazo. Los cambios valorados incluyen la elevación de la temperatura basal, modificaciones del moco cervical, y el uso de monitores de ovulación o cálculo de la fase periovulatoria.
Son métodos de baja eficacia si no se combinan varios, con un alto porcentaje de errores por no respetar los periodos de abstinencia. Su Índice de Pearl (IP) es de 25.
En adolescentes, su eficacia disminuye aún más debido a la irregularidad de los ciclos tras la menarquia y la dificultad de comprensión e interpretación de estos métodos.
Coitus Interruptus
Aunque no se considera propiamente un método anticonceptivo, sigue siendo uno de los más utilizados por los adolescentes por ser gratuito y accesible.
Métodos de Barrera
- Preservativo externo (masculino): Se coloca en el pene.
- Preservativo interno (femenino): Recubre la vagina.
Ambos cumplen la doble función de proteger frente al embarazo y las Infecciones de Transmisión Sexual (ITS), considerándose métodos aconsejables durante la adolescencia. Existe una diferencia notable entre la eficacia teórica (IP 0,5-2) y el uso típico (IP 8-14). Su índice de fallos es del 5% cuando se usa correctamente.
- Espermicidas: Ofrecen protección añadida contra las ITS, pero deben usarse asociados a otros métodos de barrera, ya que su eficacia por sí solos es escasa.
- Diafragma: Es reutilizable, pero no protege frente a las ITS y requiere adiestramiento para su inserción.
Anticonceptivos Hormonales Combinados (AHC)
Compuestos por estrógenos y gestágenos, se recomiendan en adolescentes aquellos que contienen 30-35 mcg de etinilestradiol (EE).
- Vía oral: La más conocida. Existen preparados monofásicos (dosis uniforme) y multifásicos (dosis variables), con pautas cíclicas, continuas o ampliadas. Las pautas extendidas (84-120 pastillas con un intervalo de descanso) permiten un solo sangrado cada 3-4 meses.
- Vía transdérmica: Parche que se cambia semanalmente durante tres semanas, seguido de una semana de intervalo.
- Vía vaginal: Anillo flexible que libera estrógeno y gestágeno.
Estas vías no orales evitan el primer paso hepático, mantienen niveles constantes en sangre y su eficacia no se ve alterada por trastornos digestivos. Su comodidad de uso y evitación de olvidos favorecen el cumplimiento.
Los AHC aumentan el riesgo de trombosis, pero en adolescentes este riesgo es muy bajo y menor que el riesgo asociado a un embarazo.
Anticoncepción con Gestágenos (ASG)
Utilizan un gestágeno como único principio activo, evitando los riesgos de los estrógenos, principalmente tromboembolismo. Presentan el inconveniente de patrones de sangrado irregulares.
- Vía oral: Píldoras de desogestrel o drospirenona de toma diaria continua. La eficacia del desogestrel se reduce si se olvida más de 12 horas, requiriendo método adicional. La drospirenona permite un olvido de hasta 24 horas con protección adicional durante 7 días.
- Vía intramuscular: Inyección trimestral de acetato de medroxiprogesterona (AMDP). No se recomienda en menores de 18 años por inducir osteopenia. La recuperación de la fertilidad puede tardar meses.
- Vía subdérmica: Implante de etonogestrel con acción durante tres años.
- Vía endouterina: Dispositivo intrauterino (DIU) que libera levonorgestrel (LNG-DIU) de forma continua durante 5 años. Existen DIU de menor diámetro para adolescentes, con menor carga hormonal y sangrados periódicos. También está indicado para el sangrado menstrual abundante.
A pesar de su uso excepcional en adolescentes, la anticoncepción intrauterina es efectiva, de larga duración y alta seguridad (IP 0,6). Los motivos de su bajo uso incluyen la falta de información y las ideas erróneas entre profesionales sanitarios. La edad y la paridad no son contraindicaciones según la OMS.
Anticoncepción de Emergencia
También conocida como “píldora del día después”, consiste en la toma de un fármaco o la inserción de un DIU después de un coito desprotegido. Se considera una "segunda oportunidad" y no debe sustituir a los anticonceptivos regulares, además de no proteger contra las ITS.
Trastornos del Ciclo Menstrual en la Adolescencia
Los trastornos del ciclo menstrual son una consulta habitual en pediatría y medicina de familia. La mayoría se relacionan con la irregularidad de los ciclos en los primeros años tras la menarquia, tanto en frecuencia como en intensidad del sangrado.
El ciclo menstrual normal se presenta cada 21-45 días (28 de media), dura de 2 a 7 días (4 de media) y se pierden 30 a 80 ml de sangre. La duración del ciclo varía considerablemente en los primeros 2-3 años después de la menarquia, debido a la falta de ovulación propia de esta etapa (aproximadamente el 50% de los ciclos son anovulatorios en el primer año posmenarquia).
Hacia el tercer año tras la menarquia, el 95% de los ciclos duran entre 28 y 34 días, similar a la mujer adulta.
Sangrado Uterino Anormal (SUA)
Se refiere a cualquier hemorragia diferente del patrón menstrual normal en frecuencia, duración o cantidad. La incidencia en adolescentes es del 37%, superior a la de mujeres adultas (10-25%).
- No cíclico (metrorragia): Sangrado vaginal irregular o continuo, independiente del ciclo menstrual.
- Cíclico: Sangrado que corresponde a los días del ciclo menstrual.
La importancia de las alteraciones por exceso radica en que el sangrado, por su intensidad o persistencia, puede causar anemia e incluso requerir transfusión.
Causas del Sangrado Uterino Anormal en Adolescentes
En adolescentes, solo el 10-20% de los sangrados excesivos tiene una causa orgánica; más del 80% es secundario a alteraciones de la hemostasia.
La etiología del SUA en adolescentes posmenárquicas y mujeres en edad reproductiva no embarazadas sigue la clasificación PALM-COEIN, que incluye nueve causas posibles.
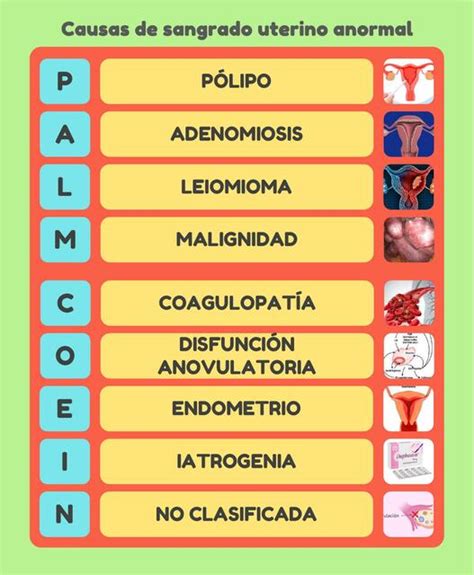
- Hemorragias Uterinas Disfuncionales (HUD): Alteraciones menstruales por exceso, originadas por ciclos anovulatorios o alteraciones de la función del cuerpo lúteo, sin lesiones estructurales del útero o enfermedad sistémica.
- Ovulatoria (15%): Más frecuente en mujeres de 20-40 años con ciclos previos normales, se manifiesta como polimenorrea y spotting.
- Anovulatoria (85%): La causa más frecuente en la adolescencia (55-82% de los ciclos en los primeros 2 años tras la menarquia) y en la premenopausia. Se produce por un estímulo prolongado de estrógenos en ausencia de progesterona. Su manifestación clínica suele ser la menorragia.
Factores a Considerar en la Historia Clínica
- Antecedentes familiares: Alteraciones de la coagulación, infertilidad, alteraciones menstruales, enfermedades tiroideas.
- Antecedentes personales: Síntomas de alteraciones de la coagulación (epistaxis, gingivorragia), endocrinopatías, hepatopatías, insuficiencia renal, anemia.
- Cambios en el estilo de vida: Cambio brusco de peso, dieta estricta, desórdenes alimentarios, anemia, actividad física intensa, estrés.
- Historia obstétrica y ginecológica: Duración y periodicidad de las reglas, episodios previos de alteraciones, tratamientos recibidos, métodos anticonceptivos, embarazos y partos.
- Enfermedad actual: Características de la hemorragia (duración, cantidad, momento del ciclo), dolor hipogástrico a mitad de ciclo, síndrome premenstrual o dismenorrea (su ausencia sugiere ciclos anovulatorios).
Exploración Física
- General: Valoración de la maduración sexual, signos de enfermedades sistémicas, peso, talla, distribución de grasa corporal, coloración de piel y mucosas, presión arterial, frecuencia cardíaca, presencia de hematomas.
- Abdominal: Descartar visceromegalias, masas o dolor hipogástrico, o embarazo.
Pruebas Complementarias
Aunque el SUA en adolescentes es mayoritariamente funcional (más del 80%), es un diagnóstico de exclusión.
- Hemograma con recuento de plaquetas y estudio de coagulación (tiempo de protrombina y tiempo parcial de tromboplastina).
- Prueba de embarazo: Esencial en adolescentes con sangrado vaginal inexplicable.
- Ecografía pélvica.
- Otras pruebas según sospecha diagnóstica: TSH, cortisol, prolactina, DHEA-S, 17-hidroxiprogesterona, δ4-androstendiona.
Tratamiento de los Trastornos del Ciclo Menstrual
Los trastornos menstruales en la adolescencia a menudo mejoran espontáneamente con la maduración del eje hipotálamo-hipófisis-ovario.
Medidas Generales
- Consejo médico e información: Transmitir la normalidad de los ciclos irregulares hasta 2 años después de la menarquia para tranquilizar a la paciente y a su familia.
- Suplemento de hierro: Para mantener niveles adecuados durante los días de sangrado.
Tratamiento Farmacológico
- Antiinflamatorios no esteroideos (AINEs): Disminuyen el volumen y duración de la hemorragia (20-35%) al reducir la síntesis de prostaglandinas (ibuprofeno, naproxeno, ácido mefenámico).
- Agentes antifibrinolíticos: Inhiben los activadores del plasminógeno, reduciendo el sangrado menstrual un 40-50% (ácido tranexámico).
Tratamiento Hormonal
Indicado para el control del episodio agudo y la regularización del ciclo cuando hay repercusión analítica o afectación de la calidad de vida.
- Estrógenos a dosis altas: Pueden provocar náuseas. La dosis se ajusta según el control del sangrado. Al finalizar el tratamiento se produce un sangrado por privación, y se inicia un anticonceptivo a dosis habitual durante 3-6 meses.
- Valerato de estradiol con norgestrel: Regula los ciclos y disminuye el sangrado (no indicado en ficha técnica en adolescencia).
- Anticonceptivos combinados orales (ACO): Reducen el flujo (50-70%) y regulan el ciclo. Se prefieren preparados de etinilestradiol (mínimo 30-35 µg) con levonorgestrel. Si la anemia es grave, se mantiene el tratamiento sin pausa de descanso durante 3-4 meses. Contraindicados en trombofilia subyacente.
- Gestágenos orales: Disminuyen menos el sangrado (30%) pero consiguen un ritmo controlado de privación hormonal. No tienen efecto anticonceptivo.
Otros Métodos Anticonceptivos Relevantes para Trastornos Menstruales
- Dispositivo intrauterino liberador de levonorgestrel (LNG-DIU): Proporciona supresión prolongada del sangrado al inducir atrofia endometrial y amenorrea, aunque puede haber sangrado irregular los primeros 3-6 meses.
- Acetato de depomedroxiprogesterona (Depoprogevera® trimestral) y implante de etonogestrel: Opciones adicionales para adolescentes que desean anticoncepción o no toman píldoras de forma efectiva.
En casos de hemoglobina inferior a 10 g/dl con sangrado intenso, o < 7 g/dl, se valora derivación hospitalaria para ingreso, transfusión, hormonoterapia intravenosa, hemostasia intensiva o tratamiento quirúrgico.
El sangrado uterino anovulatorio generalmente se resuelve con la maduración del eje hipotálamo-hipófisis-ovario, y la mayoría de las adolescentes responden a la terapia hormonal.
Pubertad Precoz y Alteraciones Relacionadas
La pubertad precoz ocurre cuando el cuerpo de un niño comienza a cambiar a un cuerpo adulto demasiado pronto, generalmente antes de los 8 años en niñas y 9 años en niños (con variaciones según raza). Puede ser de origen central (cerebral) o periférico (hormonas sexuales producidas fuera del cerebro).
Pubertad precoz incompleta: Aparición aislada de tejido mamario (telarquia prematura) o caracteres sexuales secundarios (vello sexual, acné) sin otros signos de pubertad.
Telarquia precoz aislada: Desarrollo mamario en niñas menores de 8 años sin otros signos puberales. Suele tener un pronóstico excelente, aunque un 10% puede evolucionar a pubertad precoz verdadera.
Pubarquia precoz aislada (adrenarquia prematura): Aparición de vello púbico antes de los 8 años en niñas o 9 en niños, sin otros signos puberales. Suele ser por producción prematura de hormonas suprarrenales.
Menarquia precoz aislada: Sangrado vaginal cíclico en niñas de 1 a 9 años sin otros signos puberales. Es una enfermedad rara que se diagnostica por exclusión.
Factores de riesgo para pubertad precoz: Sexo, genética, raza, adopción internacional, obesidad y exposición a productos químicos con estrógenos.
Signos de pubertad normal: Crecimiento de mamas, vello púbico/axilar, menstruación (generalmente 2,5 años después de los primeros signos puberales), aumento testicular en niños, cambio en la voz, etc.
Riesgos de la pubertad precoz: Baja estatura adulta (debido a cierre prematuro de epífisis óseas), problemas sociales y emocionales, y aumento del riesgo de ciertas patologías a largo plazo.
Prevención: Mantener productos con estrógeno o testosterona fuera del alcance de los niños. No se pueden evitar factores como el sexo o la raza.
Menopausia Prematura e Insuficiencia Ovárica Precoz (IOP)
La menopausia prematura es el cese permanente de la menstruación antes de los 40 años, debido a que los ovarios dejan de liberar óvulos y de producir hormonas reproductivas.
Síntomas: Ausencia de períodos menstruales, infertilidad, sofocos, sudores nocturnos, cambios de humor.
Causas: Anomalías genéticas (Síndrome de Turner), antecedentes familiares, trastornos autoinmunitarios, infecciones víricas (paperas), quimioterapia/radioterapia, extirpación quirúrgica de ovarios, toxinas (tabaco).
Diagnóstico: Niveles hormonales (estrógenos bajos, FSH alta), prueba de embarazo, pruebas para descartar trastornos autoinmunes, pruebas genéticas.
Tratamiento: Terapia hormonal (estrógenos y progestágeno) hasta los 51 años aproximadamente para aliviar síntomas y prevenir osteoporosis, demencia, enfermedad coronaria. Si se desea embarazo, fecundación in vitro con óvulos de donante.
La Insuficiencia Ovárica Precoz (IOP) (anteriormente fallo ovárico prematuro) se define como el cese de la actividad ovárica antes de los 40 años. Ocurre en 1 de cada 100 mujeres menores de 40 años.
Causas de IOP: En el 90% de los casos es desconocida. Posibles causas incluyen defectos cromosómicos, exposición a tóxicos, enfermedades autoinmunes, cirugías ováricas, infecciones.
Factores de riesgo para IOP: Edad (mayor riesgo entre 35-40 años), antecedentes familiares, enfermedades que requieren cirugía (endometriosis).
Síntomas de IOP: Similares a la menopausia: ausencia de regla (amenorrea), reglas irregulares, sudores nocturnos, sequedad vaginal, sofocos, trastornos del sueño, irritabilidad, falta de deseo sexual, problemas de fertilidad.
Consecuencias de la IOP: Ansiedad, depresión, síndrome del ojo seco, cardiopatías, osteoporosis, cambios en la vida sexual. Impacto negativo en la salud física, emocional y reproductiva.
Diagnóstico de IOP: Ausencia de menstruación o periodos escasos/irregulares, analítica hormonal (FSH elevada y estradiol bajo), estudio del cariotipo si la causa es desconocida.
Tratamiento de IOP: Terapia hormonal sustitutiva (píldoras o parches de estrógenos y progesterona), suplementos de calcio y vitamina D, ejercicio físico regular, control de peso. En cuanto a la fertilidad, la estimulación ovárica con óvulos propios suele ser inefectiva; se considera FIV con óvulos de donante o, en casos específicos, acumulación de ovocitos.
La IOP no suele ser reversible, aunque en un 5-10% de los casos puede haber actividad ovárica intermitente y posibilidad de embarazo espontáneo.
tags: #regla #prematura #anticonceptivo