El proceso del nacimiento se acompaña de grandes cambios fisiológicos, que en ocasiones revelan alteraciones que no planteaban ningún problema durante la vida intrauterina. Por ese motivo, en todo parto debe estar presente un profesional clínico con habilidades en reanimación neonatal. La edad gestacional, los antecedentes prenatales y los parámetros de crecimiento ayudan a identificar el riesgo de patología neonatal.
Alrededor del 10% de los recién nacidos requieren cierta asistencia respiratoria en el momento del nacimiento. Menos del 1% necesita una extensa reanimación. Hay numerosas causas de depresión respiratoria que requieren reanimación en el momento del nacimiento. La necesidad de reanimación aumenta de manera significativa si el peso al nacer es < 1.500 g.
Puntuación de Apgar
La puntuación de Apgar se usa para describir la condición cardiorrespiratoria y neurológica de un recién nacido al nacer. La puntuación no es una herramienta que sirva para guiar la reanimación o el tratamiento posterior y no determina el pronóstico de un paciente individual.
La puntuación de Apgar asigna de 0 a 2 puntos a cada uno de los 5 parámetros de salud neonatal: Aspecto, Pulso, Gesticulación, Actividad, Respiración. Las puntuaciones dependen de la madurez fisiológica y el peso al nacer, el tratamiento materno perinatal y las condiciones cardiorrespiratorias y neurológicas del feto. Se considera normal una puntuación de 7 a 10 a los 5 minutos, intermedia de 4 a 6, y baja de 0 a 3. Por lo general, las puntuaciones se asignan solo al minuto y a los 5 minutos de vida. Si las puntuaciones son ≤ 5 a los 5 minutos de vida, deben continuar asignándose cada 5 minutos hasta que la puntuación sea > 5.
Existen múltiples causas posibles de puntuaciones de Apgar bajas (0 a 3), incluidos problemas graves y crónicos que tienen un pronóstico desfavorable y problemas agudos que pueden resolverse rápidamente y tienen un buen pronóstico. Una puntuación de Apgar baja es un hallazgo clínico y no un diagnóstico.
Preparación para la Reanimación Neonatal
La reanimación neonatal debe seguir las recomendaciones más recientes de la American Academy of Pediatrics y la American Heart Association. La preparación es esencial. Se deben identificar los factores de riesgo perinatales, asignar roles a los miembros del equipo y preparar y verificar el equipo: al menos 1 clínico adiestrado en los pasos iniciales de la reanimación neonatal, incluida la administración de ventilación con presión positiva (VPP), debe estar presente en cada parto, y se debe contar con personal adicional capaz de realizar una reanimación completa incluso en ausencia de factores de riesgo específicos. Es posible que se requiera un equipo de 4 o más miembros para una reanimación compleja y, dependiendo de los factores de riesgo, puede ser apropiado que todo el equipo de reanimación esté presente antes del nacimiento.
Factores de Riesgo Perinatal
Hay muchos factores de riesgo perinatal que aumentan la probabilidad de que se necesite reanimación. Algunos de estos factores incluyen:
- Ausencia de atención prenatal
- Edad gestacional < 36 semanas o ≥ 41 semanas
- Gestación múltiple
- Necesidad de fórceps, vacuum (ventosa) extractor o parto por cesárea de emergencia
- Líquido teñido con meconio
- Distocia de hombros, presentación pelviana u otra presentación anormal
- Ciertos patrones anormales de frecuencia cardíaca en el feto
- Signos de infección en el neonato
- Factores de riesgo maternos (p. ej., fiebre, infección estreptocócica del grupo B no tratada o tratada de manera inadecuada)
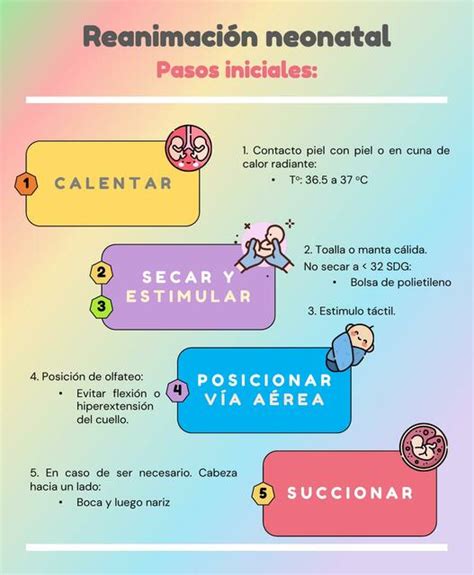
Medidas Iniciales en la Reanimación Neonatal
Las medidas iniciales para todos los recién nacidos incluyen:
- Evaluación rápida (dentro de los 60 segundos posteriores al nacimiento) de la respiración, la frecuencia cardíaca y el color.
- Proporcionar calor para mantener una temperatura corporal de 36,5 a 37,5° C.
- Desecación.
- Estimulación del lactante.
- Posicionamiento para abrir la vía aérea.
- Aspiración si es necesario.
La aspiración, incluso con una jeringa con bulbo, solo está indicada en recién nacidos que tienen una obstrucción evidente de las vías aéreas o que requieren ventilación con presión positiva.
En el 90% de los recién nacidos que son vigorosos y no necesitan reanimación, se debe establecer un contacto piel con piel con uno de los progenitores tan pronto como sea posible.
Manejo del Cordón Umbilical y Reanimación
La necesidad de reanimación se basa principalmente en el esfuerzo respiratorio y la frecuencia cardíaca del recién nacido. Un monitor cardíaco de 3 derivaciones es la forma preferida de evaluar la frecuencia cardíaca. Además de la evaluación clínica de la respiración, se debe controlar la saturación de oxígeno mediante oximetría de pulso con un transductor preductal (es decir, en la muñeca, la mano o el dedo derecho), teniendo en cuenta el aumento lento esperado de la saturación de oxígeno durante los primeros 10 minutos de vida.
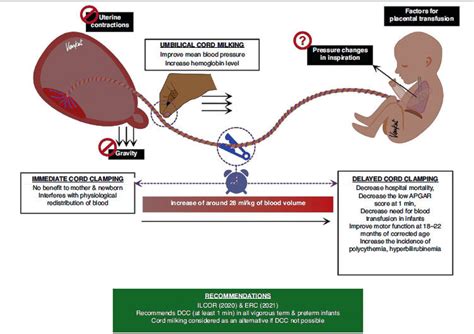
Pinzamiento Tardío del Cordón Umbilical
Se recomienda esperar 30-60 segundos hasta el pinzamiento del cordón umbilical en los recién nacidos pretérmino y de término que no necesitan reanimación. Hay poca evidencia que recomiende el clampeo tardío del cordón umbilical en aquellos lactantes que requieren reanimación.
Las recomendaciones para la reanimación neonatal incluyen orientación sobre la conveniencia del ordeño del cordón umbilical o el pinzamiento tardío del cordón umbilical, según los factores neonatales:
- Recién nacidos de término y prematuros tardíos (34 a 36 6/7 semanas) vigorosos: El pinzamiento tardío del cordón umbilical (≥ 30 segundos) puede ser beneficioso en comparación con el pinzamiento temprano del cordón umbilical (< 30 segundos). No se ha demostrado que el ordeño del cordón umbilical intacto sea beneficioso en comparación con el pinzamiento tardío del cordón umbilical.
- Neonato de término y prematuro tardío no vigoroso: El ordeño del cordón umbilical intacto puede ser razonable en comparación con el pinzamiento temprano del cordón umbilical (< 30 segundos).
- Neonato prematuro de < 34 semanas que no requiere reanimación: El pinzamiento tardío del cordón umbilical (≥ 30 segundos) puede ser beneficioso en comparación con el pinzamiento temprano del cordón umbilical (< 30 segundos).
- Neonato prematuro entre 28 y 34 semanas que no requiere reanimación y en quienes no se puede realizar el pinzamiento tardío del cordón umbilical: Puede ser razonable el ordeño del cordón umbilical intacto.
- Neonato prematuro < 28 semanas de gestación: No se recomienda el ordeño del cordón umbilical intacto.
Estudio Nepcord III: Reanimación con Cordón Intacto
Un estudio aleatorio controlado, realizado entre abril y agosto de 2016 en un hospital terciario en Katmandú, Nepal, investigó los efectos de la reanimación con un cordón umbilical intacto. Los experimentos previos habían demostrado una mejor estabilidad cardiovascular en corderos si el pinzamiento del cordón umbilical era pospuesto hasta que se iniciara la ventilación con presión positiva.
Los resultados del estudio Nepcord III mostraron que a los 10 minutos después del nacimiento, la SpO2 fue significativamente mayor en el grupo de cordón intacto en comparación con el grupo de pinzamiento temprano del cordón (90.4 (8.1)% vs 85.4 (2.7)%, P <.001). En el grupo de cordón intacto, el 57% (44%) tenían SpO2 <90% después de 10 minutos, en comparación con el 93% (100%) en el grupo de sujeción temprana del cordón (P <0.001). La SpO2 también fue significativamente mayor en el grupo de intervención (cordón intacto) al uno y cinco minutos después del nacimiento.
La frecuencia cardíaca fue menor en el grupo de intervención (cordón intacto) al uno y cinco minutos y un poco más alta a los diez minutos, todos ellos resultados significativos. El Apgar fue significativamente mayor al uno, cinco y diez minutos. A los 5 minutos, el 23% (17%) tenían Apgar <7 en el grupo de intervención (cordón intacto) en comparación con el 26% (27%) en el grupo de pinzamiento temprano del cordón (P < .07).
Este estudio proporciona información nueva e importante sobre los efectos de la reanimación con un cordón umbilical intacto.
Ventilación y Oxigenación en la Reanimación
Si el esfuerzo respiratorio del recién nacido está deprimido, la estimulación mediante el frote de las plantas de los pies y/o la espalda puede ser eficaz. A menos que esté indicada para la obstrucción de las vías aéreas, la aspiración no es un método eficaz de estimulación y puede causar una respuesta vagal con apnea y bradicardia.
Para los recién nacidos con una frecuencia cardíaca ≥ 100 latidos/minuto que tienen dificultad respiratoria, respiración trabajosa y/o cianosis persistente, se debe indicar un suplemento de oxígeno y/o presión positiva continua en las vías aéreas (CPAP). El oxígeno solo está indicado si la frecuencia cardíaca del bebé es > 100 latidos/minuto y si el bebé no muestra signos de dificultad respiratoria pero tiene cianosis central persistente.
Para los recién nacidos con una frecuencia cardíaca de 60 a 100 latidos/minuto que presentan apnea, jadeos o respiraciones ineficaces, se indica la ventilación con presión positiva (VPP) mediante un reanimador con pieza en T o una bolsa autoinflable con máscara. Se prefiere un reanimador con pieza en T antes que una bolsa autoinflable. Sin embargo, debido a que un reanimador con pieza en T funciona con gas comprimido, se debe usar una bolsa autoinflable en su lugar si el gas comprimido no está disponible o falla. También se puede usar una vía aérea supraglótica para proporcionar ventilación en bebés nacidos con ≥ 34 0/7 semanas de gestación.
Antes de administrar ventilación con presión positiva, la vía aérea debe limpiarse aspirando primero suavemente la boca y luego la nariz con una jeringa con bulbo. La cabeza y el cuello del bebé se sostienen en posición neutra (de olfateo), y la boca se abre ligeramente con la mandíbula hacia adelante. El ventilador debe ajustarse en un recién nacido a término en un principio con presión inspiratoria máxima (PIP) de 20 a 25 cm H2O, presión positiva al final de la espiración (PEEP) 5 cm H2O y ventilación mandatoria intermitente con control de asistencia (IMV) de 40 a 60 respiraciones/minuto. No hay datos suficientes para recomendar un tiempo inspiratorio específico, pero no se recomiendan inflaciones de > 5 segundos.
Si la frecuencia cardíaca es < 60 latidos/minuto, los recién nacidos requieren compresiones y ventilación con presión positiva mientras esperan la intubación endotraqueal.
Eficacia de la Ventilación con Presión Positiva
La eficacia de la ventilación se juzga principalmente por la rápida mejoría de la frecuencia cardíaca. Si la frecuencia cardíaca no aumenta dentro de los 15 segundos, se deben tomar las siguientes acciones hasta que la frecuencia cardíaca sea ≥ 100 latidos/minuto:
- Ajustar la máscara para asegurar un buen sellado.
- Verificar la posición de la cabeza, la boca y el mentón para asegurar que la vía aérea esté abierta. Puede considerarse la colocación de una vía aérea oral si la boca no está abierta a pesar de una buena posición de la cabeza.
- Aspirar la boca y la vía aérea con una jeringa con bulbo y/o un catéter de tamaño 10 a 12 F.
- Evaluar la elevación de la pared torácica.
Si la frecuencia cardíaca aún no está aumentando, el último paso es aumentar la presión de la vía aérea para asegurar que la pared torácica se eleve adecuadamente. Aunque la presión inspiratoria máxima (PIP) debe establecerse en el nivel mínimo al que responda el niño, puede ser necesaria una PIP inicial de 25 a 30 cm H2O durante las primeras respiraciones para producir una ventilación adecuada en un recién nacido a término. La mayoría de las veces, los recién nacidos prematuros necesitan presiones más bajas para lograr una ventilación adecuada. Debido a que incluso breves períodos de volumen corriente excesivo pueden dañar fácilmente los pulmones neonatales, particularmente en recién nacidos prematuros, es importante evaluar y ajustar con frecuencia la PIP durante la reanimación.
Se debe proporcionar oxígeno suplementario con un mezclador de gases para permitir que la concentración de oxígeno varíe de acuerdo con la condición clínica del bebé. La ventilación con presión positiva debe iniciarse con 21% de fracción de oxígeno inspirado (FiO2) (aire ambiente) para los recién nacidos a término o del 21 al 30% de FiO2 para los recién nacidos pretérmino ≤ 35 semanas y ajustarse según lo indique la oximetría de pulso. Un lactante que requiere compresiones o intubación o que no responde a la ventilación con presión positiva demostrando un aumento de la frecuencia cardíaca debe recibir FiO2 (fracción de oxígeno inspirado) al 100%. Se debe evitar la hiperoxia (saturación de O2 > 95%). Los recién nacidos que respondieron bien a la reanimación pero que presentan cianosis persistente sin evidencia de enfermedad pulmonar pueden tener una cardiopatía congénita.
Reanimación neonatal: Ventilación con presión positiva
Intubación y Compresión Torácica
Si el lactante no responde a la ventilación con presión positiva administrada por máscara o la frecuencia cardíaca es < 60 latidos/minuto, deben iniciarse las compresiones y el lactante debe someterse a intubación endotraqueal. La intubación endotraqueal inmediata está indicada si se requiere ventilación con presión positiva con diagnóstico prenatal o sospecha clínica de hernia diafragmática. En este caso, debe evitarse la ventilación con presión positiva con bolsa y mascarilla para no inflar el intestino y comprometer aún más los pulmones.
Si es necesaria intubación, se recomienda un monitor cardíaco como la forma más precisa de evaluar la frecuencia cardíaca del lactante.
Procedimiento de Intubación
El tamaño del tubo y la profundidad de la intubación se seleccionan de acuerdo con el peso y la edad gestacional del bebé. Se ha estudiado la longitud entre la nariz y el trago (distancia desde la base del tabique nasal hasta el trago) más 1 cm como alternativa a la edad gestacional y el peso para determinar la profundidad de colocación del tubo endotraqueal. Muchos tubos endotraqueales tienen marcas de inserción que se colocan al nivel de las cuerdas vocales para guiar la colocación inicial.
Inmediatamente después de la intubación, los médicos deben auscultar el murmullo vesicular bilateral y simétrico. La intubación selectiva del bronquio principal derecho con disminución del murmullo vesicular del lado izquierdo es común si el tubo se inserta demasiado profundamente.
La intubación traqueal debe confirmarse mediante la prueba de CO2 exhalado utilizando un detector colorimétrico. Una prueba positiva, en la que el indicador colorimétrico cambia de púrpura/azul a amarillo, confirma la intubación traqueal. Una prueba negativa se debe más comúnmente a la intubación esofágica, pero puede ocurrir cuando la ventilación es insuficiente o el gasto cardíaco es muy bajo. Un color amarillo fijo puede deberse a la contaminación directa con adrenalina o puede indicar que el dispositivo está defectuoso.
La profundidad apropiada del tubo endotraqueal permite que la punta del tubo se encuentre en la radiografía de tórax en el punto medio entre las clavículas y la carina, lo que coincide más o menos con el nivel vertebral T1.
Posicionamiento y Recomendaciones del GRN-SENeo
El Grupo de Trabajo de Reanimación Neonatal de la Sociedad Española de Neonatología (GRN-SENeo) ha analizado las principales novedades en reanimación neonatal, incluyendo el manejo del cordón umbilical y la ventilación con presión positiva, basándose en las recomendaciones internacionales más recientes.
Manejo del Cordón Umbilical
El GRN-SENeo recomienda el pinzamiento tardío del cordón (al menos un minuto) como estrategia de elección en recién nacidos a término (RNT) y prematuros (RNPT) de cualquier edad gestacional, nacidos por vía vaginal o cesárea, que no requieran reanimación inmediata. Para la realización del pinzamiento tardío en la práctica clínica, especialmente en situaciones de prematuridad, es importante la elaboración de protocolos de consenso que involucren a equipos de obstetricia, anestesia, matronas y personal auxiliar.
En neonatos que requieren reanimación, se debe priorizar el inicio de la ventilación con presión positiva (VPP). Se puede considerar iniciar las maniobras de estimulación con el cordón íntegro en el contexto de un protocolo consensuado a nivel local, o incluso el inicio de las maniobras de ventilación con el cordón íntegro si logísticamente se considera factible y seguro, evaluando el riesgo materno y neonatal. La evidencia para estas estrategias de cordón íntegro es limitada, por lo que deben ser individualizadas e integrarse dentro del concepto del «minuto de oro» de la reanimación.
El ordeño del cordón umbilical no se recomienda actualmente y se desaconseja expresamente por debajo de las 28 semanas.
Ventilación con Presión Positiva (VPP)
La VPPI debe administrarse, idealmente, mediante respirador, con mezcla de gases calientes y humidificados y de forma ininterrumpida al menos durante 30 segundos. Se recomienda una frecuencia de 40-60 rpm (con tiempos inspiratorios iniciales cortos, menores de 1 s), una PEEP de 5-7 cmH2O y una PIP de 20-25 cmH2O en RNPT y 25-30 cmH2O en RNT, ajustando estos parámetros lo más pronto posible según la respuesta de la frecuencia cardíaca (FC). La aspiración de secreciones podría ser necesaria si no se ha logrado la aireación, realizándose bajo visión directa. Hasta que haya evidencia que justifique la realización de insuflaciones sostenidas (IS), se recomienda evitar esta práctica clínica y centrar la aireación y el reclutamiento pulmonar en optimizar la PIP y la PEEP.
Oxigenoterapia en la Sala de Partos
En RN ≥ 35 semanas se recomienda iniciar la reanimación con FiO2 0,21. En RN < 35 semanas, se recomienda el inicio de la reanimación con aire ambiente en RN ≥ 30 semanas y < 30 semanas sin distrés, iniciando con 0,3 en < 30 semanas si presentan distrés. En < 28 semanas, se puede considerar FiO2 0,3 e incluso 0,4 en edades más extremas independientemente de la presencia o no de distrés. En el caso de compresiones torácicas (CT), se recomienda aumentar la FiO2 a 1, disminuyéndola posteriormente una vez recuperada la circulación espontánea.
Se utilizará la SpO2 para el ajuste posterior del oxígeno para alcanzar una SpO2 > p25, de las gráficas de Dawson, evitando SpO2 > 90%. No existe suficiente evidencia en la actualidad para recomendar otro tipo de gráficas, como las relacionadas con el pinzamiento tardío.