La Inyección Intracitoplasmática de Espermatozoides (ICSI), proveniente del inglés intracytoplasmic sperm injection, es una técnica avanzada de Reproducción Asistida. Se considera un subtipo de la Fecundación In Vitro (FIV), diferenciándose por la forma en que se logra la fecundación en el laboratorio. Aunque inicialmente surgió para tratar casos de esterilidad de origen masculino, actualmente es el procedimiento más extendido para la fecundación de ovocitos en el laboratorio.
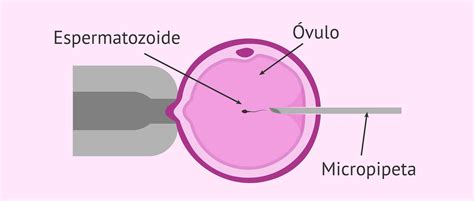
¿Qué es la ICSI?
La ICSI consiste en la microinyección directa de un espermatozoide en el interior del citoplasma del ovocito maduro. Esta técnica busca favorecer la unión de los gametos femenino y masculino, es decir, facilitar la fecundación, especialmente cuando esta no podría llevarse a cabo o tendría una probabilidad muy baja de éxito de forma natural.
La primera ICSI fue realizada en 1992 por el equipo del Dr. Palermo, marcando una revolución en el campo de la medicina reproductiva.
Diferencias entre FIV Convencional e ICSI
Tanto la FIV convencional como la FIV-ICSI son técnicas de reproducción asistida que difieren principalmente en el método de fecundación en el laboratorio.
La Fecundación In Vitro (FIV) Convencional
La FIV consiste en la unión asistida en el laboratorio entre el óvulo maduro y los espermatozoides. En la FIV convencional, se colocan el óvulo y una elevada cantidad de espermatozoides capacitados (aproximadamente 250.000/ml) en una placa de cultivo. Es el propio espermatozoide el que debe atravesar las barreras del óvulo para fecundarlo, simulando un proceso más fisiológico.
La Microinyección Intracitoplasmática de Espermatozoides (ICSI)
En el caso de la ICSI, la fecundación es más controlada. El embriólogo selecciona un espermatozoide, lo aspira con una aguja de microinyección y lo introduce directamente en el interior del óvulo maduro. Esta técnica es más compleja que la FIV clásica y requiere una tecnología muy específica, como un microscopio especial monitorizado con brazos hidráulicos adyacentes que permite seleccionar el espermatozoide con mejor movilidad y morfología a 400 aumentos.
| Característica | FIV Convencional | ICSI (FIV-ICSI) |
|---|---|---|
| Método de Fecundación | El espermatozoide penetra el óvulo por sí mismo | El espermatozoide es microinyectado directamente en el óvulo |
| Cantidad de Espermatozoides | Requiere una alta concentración (aprox. 250.000/ml) | Requiere la misma cantidad de espermatozoides que de óvulos |
| Complejidad Técnica | Menor | Mayor, necesita tecnología muy específica |
| Costo | Generalmente menor | Ligeramente superior debido a su complejidad |
La principal ventaja de la técnica ICSI es que permite superar con éxito ciertas barreras que impiden o dificultan el embarazo de manera natural, incluso en los casos más graves de infertilidad por factor masculino.
Indicaciones de la ICSI
La ICSI está indicada en diversos escenarios, siendo la opción terapéutica que ofrece mejores resultados para una amplia gama de pacientes.
Factor Masculino Severo
La aparición de la técnica ICSI supuso una revolución para tratar los casos de infertilidad por factor masculino severo, donde se observa alguna alteración espermática en el seminograma y se prevé poca probabilidad de fecundación. En estas situaciones, la ICSI facilita la fecundación. Algunas de las indicaciones más importantes incluyen:
- Azoospermia: Ausencia de espermatozoides en el semen eyaculado.
- Azoospermia obstructiva: Los espermatozoides se producen pero no se expulsan debido a una obstrucción.
- Azoospermia secretora: Los testículos no producen espermatozoides.
- Oligozoospermia (Oligospermia): Baja concentración de espermatozoides en el eyaculado (inferior a 15 millones/ml o 39 millones totales según la OMS). Los casos muy graves se denominan criptozoospermia (menos de 100.000 espermatozoides/ml).
- Astenozoospermia (Astenospermia): Problemas en la movilidad de los espermatozoides (menos del 32% con desplazamiento progresivo o menos del 40% de movilidad total según la OMS).
- Teratozoospermia (Teratospermia): Problemas en la morfología de los espermatozoides (más del 85% amorfos según Kruger o más del 96% con anomalías según la OMS). Las alteraciones morfológicas pueden afectar el desplazamiento, la penetración del óvulo o dar lugar a embriones con alteraciones genéticas.
- Combinación de alteraciones en el semen:
- Oligoastenospermia: Problemas de concentración y movilidad.
- Oligoteratospermia: Alteración de la concentración y la morfología.
- Astenoteratospermia: Movilidad y morfología alteradas.
- Oligoastenoteratozoospermia: Problemas de movilidad, morfología y concentración espermática.
- Casos donde no se pueden recuperar espermatozoides del eyaculado con facilidad: Como en la eyaculación retrógrada.
- Casos de azoospermias obstructivas o vasectomías: Donde los espermatozoides deben obtenerse a nivel testicular o de epidídimo.
- Muestras valiosas: De varones que han preservado su fertilidad congelando muestra antes de una vasectomía o tratamientos oncológicos (quimioterapia o radioterapia), optimizando el uso de estas muestras.
- Enfermedades infecciosas: En muestras de individuos con alguna enfermedad infecciosa (VIH, hepatitis, etc.) que deben procesarse de forma especial para evitar su transmisión a la descendencia.
Otras Indicaciones
Además de los problemas espermáticos, el uso de la ICSI se ha generalizado y se utiliza también en muchas parejas sin causa aparente masculina para:
- Aumentar las tasas de fecundación en general.
- Evitar los fallos de fecundación previos.
- Todos los ciclos de Fecundación In Vitro que necesitan un Diagnóstico Genético Preimplantacional (PGT) de los embriones.
En relación a la infertilidad femenina, la ICSI se aplica en casos donde se ha obtenido un bajo número de ovocitos tras la punción ovárica por baja reserva ovárica, ovocitos con zona pelúcida engrosada o cuando hay una mala calidad ovocitaria. Sin embargo, algunos especialistas defienden que en óvulos delicados, la FIV convencional puede ser menos agresiva.
Proceso de la ICSI Paso a Paso
Los pasos a seguir en una ICSI son los mismos que para la FIV convencional, con la principal diferencia en el momento de la fecundación de los ovocitos.
1. Estimulación Ovárica Controlada
La paciente se administra medicación hormonal para favorecer la maduración de varios folículos ováricos en el mismo ciclo, lo que permite obtener un mayor número de ovocitos aptos para la fertilización. El tratamiento dura entre 10 y 20 días, con controles ecográficos y analíticos continuos para evaluar el desarrollo folicular y los niveles hormonales.
2. Punción Ovárica (Captación Ovocitaria)
Cuando la mayoría de los folículos ováricos alcanzan un tamaño adecuado (entre 19 y 21 mm), se administra una inyección para inducir la maduración ovocitaria, aproximadamente 36 horas antes de la punción. Esta es una intervención quirúrgica sencilla, realizada en quirófano y bajo sedación suave, con una duración de unos 30 minutos. El ginecólogo aspira, vía vaginal, el contenido líquido de los folículos ováricos, donde se encuentran los óvulos.
3. Decumulación Ovocitaria
En el laboratorio, el líquido folicular obtenido se analiza en busca de los óvulos. Tras un tiempo de reposo, se decumulan los ovocitos, eliminando las células de la granulosa que los rodean mediante una combinación de métodos enzimáticos y mecánicos. Este paso es imprescindible antes de realizar la ICSI para permitir la microinyección.
4. Preparación de la Muestra Seminal
La muestra de espermatozoides se obtiene, generalmente, por masturbación, aunque en casos donde no es posible, se puede recurrir a biopsia testicular o aspiración de epidídimo. La muestra se procesa mediante capacitación espermática para separar los espermatozoides con mejor movilidad y morfología para su uso en el tratamiento.
5. Microinyección Espermática
Este es el paso central de la ICSI. Se utiliza un microscopio invertido con óptica específica y una placa calefactada a 37 °C, recubierta de aceite mineral. El embriólogo selecciona un espermatozoide con buena movilidad y morfología. Este espermatozoide es inmovilizado mediante una ligera presión sobre su cola, lo que activa el espermatozoide y facilita la posterior formación del pronúcleo masculino, impidiendo el daño al ovocito. El ovocito se fija con una pipeta de sujeción, posicionando el corpúsculo polar lejos de la zona de inyección. El espermatozoide es llevado a la punta de la pipeta de inyección, y se presiona el ovocito hasta atravesar la zona pelúcida y la membrana, realizando una leve aspiración para romperla completamente. Posteriormente, el espermatozoide se deposita con la menor cantidad posible de PVP, y la pipeta se retira con cuidado para evitar que el espermatozoide se salga. La ICSI solo se puede realizar cuando los ovocitos son maduros.
6. Cultivo y Seguimiento de Embriones
Tras la microinyección, los ovocitos se pasan a placas con medio de cultivo apropiado y se cultivan en un incubador a 37 °C y 6% de CO2. Una vez pasadas 16-18 horas, se analiza la supervivencia de los ovocitos y se comprueba la correcta fecundación. Los embriones resultantes se mantienen en cultivo en el laboratorio entre 2 y 6 días, periodo durante el cual se realiza un seguimiento diario de su desarrollo para evaluar su viabilidad, ya que algunos pueden detener su desarrollo.
7. Preparación Endometrial
Durante este período, la paciente se administra, generalmente por vía vaginal, progesterona (y en algunos casos estrógenos) para asegurar que su endometrio esté receptivo y en las mejores condiciones para favorecer la implantación embrionaria.
8. Transferencia Embrionaria
Se selecciona el embrión de mejor calidad para ser transferido al útero materno. Esta es una técnica sencilla, indolora y que no requiere anestesia. Mediante un catéter fino introducido por la vagina, los embriones se depositan en el útero con la finalidad de que se implanten en el endometrio y se inicie el embarazo.
9. Congelación de Embriones (Vitrificación)
Los embriones de buena calidad que no se transfieren son criopreservados (vitrificados) para su uso en futuros intentos de embarazo.
Técnicas Complementarias de la ICSI
En algunos casos, pueden utilizarse otras técnicas complementarias para aumentar las probabilidades de éxito:
- FIV-ICSI con biopsia testicular: Para obtener espermatozoides propios en pacientes con azoospermia obstructiva.
- pICSI (physiological ICSI): Permite seleccionar espermatozoides con mayor probabilidad de fecundar en condiciones fisiológicas.
- IMSI (inyección intracitoplasmática de espermatozoides morfológicamente seleccionados): Selecciona espermatozoides con mejor morfología a gran aumento antes de la microinyección.
- ICSI con columnas de anexina (MACS): Permite seleccionar espermatozoides no apoptóticos (que no han iniciado la muerte celular programada).
- FIV-ICSI con PGT (test genético preimplantacional): Analiza genéticamente el embrión para seleccionar solo aquellos con un resultado favorable.
- Assisted hatching: Consiste en realizar un orificio en la zona pelúcida del embrión para facilitar su eclosión e implantación. Aunque menos común, aún se realiza en algunos laboratorios.
Estas técnicas no se realizan de manera rutinaria, sino que se evalúa su conveniencia de forma personalizada para cada paciente.
Tasas de Éxito y Porcentaje de Efectividad
La probabilidad de éxito de la ICSI varía en función de cada caso particular. Aunque muchos factores pueden influir en la tasa de embarazo, la edad de la mujer es uno de los más influyentes. Los resultados de la calidad embrionaria entre la ICSI y la FIV convencional son comparables en principio. En casos de factor masculino severo, antes de la FIV con microinyección espermática, es importante estudiar la meiosis testicular para descartar anomalías genéticas en los espermatozoides que podrían causar fallos repetidos o anomalías embrionarias.
¿Por qué la ICSI no se usa en todos los casos de infertilidad?
Dado que la ICSI asegura que el espermatozoide penetra en el óvulo, podría parecer lógico usarla en todos los tratamientos. Sin embargo, su mayor complejidad técnica implica un coste ligeramente superior, con precios de un tratamiento de fertilidad con ICSI oscilando entre 3.500 y 5.500 €. Además, en muchos casos, los resultados en términos de calidad embrionaria y tasas de embarazo son comparables a los de la FIV convencional, especialmente en pacientes sin un factor masculino severo. Por estas razones, y considerando que la microinyección es una intervención más directa sobre el óvulo, no siempre es la primera elección si no existen indicaciones claras.