El aumento de la supervivencia de los recién nacidos prematuros ha llevado a centrar la atención en la morbilidad a largo plazo. Al abandonar las unidades de neonatología, estos niños presentan un peso inferior al que alcanzarían en el interior del útero. Estudios recientes indican que casi una tercera parte de los niños que nacen con un peso inferior a 1.500 gramos (recién nacidos de muy bajo peso [RNMBP]) al ser dados de alta, su peso se encuentra en un percentil igual o inferior al P10. Incluso en centros de excelencia, los niños de peso adecuado a la edad gestacional y de menos de 1.000 gramos de peso al nacer mostraron a los 56 días de edad posnatal una puntuación Z media de peso inferior a la del nacimiento, pero superior a las −2 desviaciones estándar.
La disminución de la velocidad de crecimiento se asocia con una mayor incidencia de parálisis cerebral y un mayor porcentaje de puntuación inferior a 70 en el test de Bayley II, tanto en el índice de desarrollo mental como psicomotor, y peor crecimiento a los 18-22 meses. El crecimiento está asociado con las prácticas nutricionales, y se observan diferencias significativas en la ingesta calórica y proteica, lo cual se correlaciona con la ganancia de peso, especialmente cuando la nutrición alcanzada es deficiente, con déficits de ingesta calórica y proteica el día 21 de vida de hasta el 25% y 57%, respectivamente. En contraste, la introducción precoz de nutrición enteral y parenteral en niños de menos de 1.500 gramos de peso al nacer se asocia con una mejor ganancia de peso, talla y perímetro cefálico a las 40 semanas de edad posconcepcional.
Otros factores que influyen en el estado nutricional del recién nacido prematuro incluyen la edad gestacional, el estado nutricional al nacer y la presencia de ciertas patologías como enterocolitis necrosante y displasia broncopulmonar. Los neonatos con una edad gestacional menor o igual a 30 semanas son los que presentan menor ganancia de peso y peor crecimiento intrauterino. A pesar de que ganan proporcionalmente más peso durante el ingreso, mantienen un peor estado nutricional a las 36 semanas en comparación con niños con mejor crecimiento intrauterino. Existen diferencias en el peso relativo de los distintos factores que influyen en el crecimiento posnatal, dependiendo de los criterios de inclusión y del déficit proteico y energético acumulado, así como de las diferentes formas de abordar el problema, ya sea como puntuación Z de peso al alta o como diferencia de puntuación Z de peso entre el nacimiento y el alta.
Restricción Postnatal del Crecimiento en RNMBP
El artículo de Krauel Vidal et al. pone en evidencia que la restricción postnatal del crecimiento en RNMBP es un fenómeno generalizado y grave en las unidades de neonatología españolas. En un estudio que evaluó a 2.317 niños prematuros con peso inferior a 1.500 gramos, incluidos en la base de datos de la Sociedad Española de Neonatología (SEN 1500), se observó que los RNMBP españoles presentan una puntuación media de Z de peso a los 28 días de −2,54 y a las 36 semanas de −3,12. Comparando estos resultados con datos de niños nacidos con menos de 1.000 gramos en Canadá, los niños seguidos en SEN 1500 tienen un peso a las 36 semanas significativamente inferior. Además, al alta, el porcentaje de niños con peso por debajo del percentil 10 es más del triple del observado en unidades de cuidados intensivos neonatales gestionadas por el grupo Pediatrix.
Los autores del estudio no dispusieron de datos nutricionales detallados (ingesta de nutrientes, calorías, etc.), lo que permite especular que el hipocrecimiento se deba a una ingesta baja de nutrientes. Aunque la metodología del estudio señala los objetivos de soporte nutricional de la Sociedad Española de Neonatología, existen grandes diferencias entre las prácticas de nutrición percibidas y las reales en cuanto al uso de leche materna, el inicio de la nutrición enteral y el tiempo para alcanzar la nutrición enteral completa. Otro aspecto a considerar es que, al estudiar la variación de la puntuación Z de peso entre los 28 días y el nacimiento, no se conoce el impacto de la desnutrición intrauterina sobre el estado nutricional a los 28 días. Dada la variabilidad entre centros en cuanto a las poblaciones atendidas y el índice de gravedad, resulta difícil explicar por qué hospitales con menor número de niños presentan menor restricción postnatal del crecimiento.
Este estudio es relevante por ser una muestra representativa de la práctica neonatal actual en España y revela resultados alarmantes en comparación con datos publicados en otros países con niveles de asistencia similares. La ganancia de peso y longitud se define como el objetivo prioritario a mejorar en el crecimiento intrahospitalario de estos niños. Existen diferencias en el crecimiento entre las distintas unidades, y el análisis de estas bases de datos debería servir para que cada unidad mejore sus resultados. Para mejorar el estado nutricional al alta, hay factores sobre los que difícilmente se puede influir, como la edad gestacional o el estado nutricional al nacer. Sin embargo, el déficit nutricional sí puede ser mejorado.
Estrategias para Mejorar el Estado Nutricional y el Crecimiento
Para comprender mejor la situación actual en las unidades de neonatología, sería de gran utilidad establecer programas que analicen el crecimiento, los protocolos nutricionales y las prácticas habituales. Esto implicaría recopilar datos sobre la edad de inicio de la nutrición enteral, el ritmo de avance, el método y la vía de administración, el tipo de leche utilizada, el uso de suplementos y las indicaciones para interrumpir la alimentación. Se prevé una gran variabilidad en estas prácticas, y solo mediante una recogida sistemática, prospectiva e informatizada se podrán conocer realmente las prácticas nutricionales.
Esta evaluación del crecimiento y las prácticas nutricionales puede extenderse a otros países miembros de la Unión Europea, donde, al igual que en España, las prácticas nutricionales son poco conocidas y probablemente muy diferentes a las de Estados Unidos. La Sociedad Europea de Investigación Pediátrica, a través de su sección de nutrición y metabolismo mineral, está diseñando una recogida de esta información en formato electrónico. En España, a la vista de los resultados publicados, se espera el apoyo de un gran número de unidades de neonatología.
En segundo lugar, se debe hacer un esfuerzo por mejorar el nivel de formación de los neonatólogos españoles en nutrición. Los congresos de la Sociedad Española de Neonatología podrían ser un espacio adecuado para la formación. Similar a otras sociedades científicas, como la Sociedad Europea de Investigación Pediátrica y la Academia Pediátrica Americana, la constitución de un grupo de trabajo centrado en la nutrición y el metabolismo perinatal podría fomentar la divulgación del conocimiento y coordinar esfuerzos.
El resultado de este conocimiento derivaría en la implementación de mejoras de calidad, con actuaciones concretas para mejorar el crecimiento y neurodesarrollo de los RNMBP a través de la mejora de las prácticas nutricionales. La elaboración de protocolos actualizados y la incorporación de personal motivado deben ir unidas a la evaluación nutricional dentro de la práctica clínica habitual. Tras la implementación de guías y/o protocolos, se deben realizar evaluaciones repetidas mediante una recogida sistemática de datos para mostrar mejoras en el crecimiento durante el ingreso, así como en otras variables dependientes, como la reducción de la estancia hospitalaria y, por ende, el coste.
Este podría ser el primer paso para una investigación colaborativa europea que responda preguntas clave sobre la nutrición del recién nacido, como cuándo comenzar la nutrición enteral, cómo aumentar los aportes, cuáles son los aportes reales necesarios, cómo tratar la intolerancia digestiva, cuáles son las consecuencias metabólicas de nacer prematuramente, cómo prevenirlas y cómo revertirlas. Es responsabilidad de los neonatólogos, ante el aumento de la supervivencia de los niños inmaduros, centrar la atención en disminuir su morbilidad y prepararlos para afrontar los retos al abandonar el hospital, reconociendo que se les da de alta desnutridos, con riesgos para su desarrollo neurológico y capacidad inmune. La optimización de los fondos públicos o privados mediante la mejora de una estrategia asequible y rentable como es la nutrición es fundamental.
El trabajo de Krauel Vidal et al. ha permitido conocer la realidad. Ahora, se deben diseñar estrategias para comprender las causas de esta situación y la importancia del crecimiento posnatal inmediato para el futuro de los niños prematuros.
Peso Promedio y Factores Relacionados en Recién Nacidos
El peso al nacer de un bebé es un indicador clave de su salud general. Si bien todos los recién nacidos tienen pesos diferentes, el rango de peso promedio se sitúa entre 5 libras, 8 onzas y 8 libras, 13 onzas (aproximadamente 2.495 a 3.997 gramos). Los bebés que nacen fuera de este rango no son necesariamente poco saludables, pero pueden requerir atención médica adicional.
El peso de un recién nacido depende de varios factores, incluyendo la salud del bebé, la duración del embarazo, la salud y nutrición de la madre durante la gestación, y el momento del nacimiento. Otros factores que pueden influir son la genética, si es un parto único o múltiple, el orden de nacimiento y el género.
Aumento de Peso en Bebés
Los bebés experimentan un rápido crecimiento durante su primer año de vida. Los pediatras monitorean este crecimiento a través de:
- Peso: Típicamente, los bebés ganan alrededor de 1 onza (28 gramos) por día en los primeros meses, disminuyendo a aproximadamente 0.71 onzas (20 gramos) hacia el cuarto mes. A los seis meses, la ganancia de peso se reduce a unos 0.35 onzas (10 gramos) o menos por día.
- Altura: Desde el nacimiento hasta los 6 meses, los bebés crecen aproximadamente 1 pulgada (2.5 cm) por mes. Entre los 7 y 12 meses, el crecimiento es de alrededor de media pulgada (1.27 cm) cada mes.
- Circunferencia de la Cabeza: Los pediatras miden la circunferencia de la cabeza para monitorear el crecimiento cerebral. En el primer mes, aumenta alrededor de 1 pulgada (2.5 cm), y luego 0.4 pulgadas (1 cm) cada mes consecutivo.
Si un bebé está comiendo bien, está cómodo durante las tomas, moja pañales regularmente y parece satisfecho después de comer, no hay motivo de preocupación. Sin embargo, si parece incómodo o hambriento después de comer, se debe consultar con el pediatra o un experto en lactancia para un control de peso.
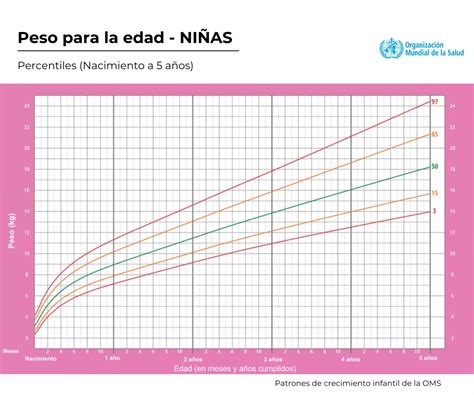
Tablas de Crecimiento Infantil
Durante las visitas de control, los pediatras utilizan tablas de crecimiento infantil para comparar el desarrollo del bebé con el de otros de su misma edad y género. Estas tablas rastrean el peso, la longitud, la circunferencia de la cabeza y otros parámetros.
Los pediatras suelen usar dos tipos de tablas: las de la Organización Mundial de la Salud (OMS) para menores de 2 años y las de los Centros para el Control y la Prevención de Enfermedades (CDC) para mayores de 2 años. Las tablas de la OMS consideran factores adicionales como el origen racial y étnico, el índice de masa corporal (IMC) y el nacimiento prematuro, y diferencian entre bebés amamantados y alimentados con fórmula.
Generalmente, los bebés siguen una curva de crecimiento consistente. Los cambios significativos y repentinos a través de múltiples percentiles pueden ser motivo de preocupación.
Pérdida de Peso en Recién Nacidos
Es normal que los recién nacidos pierdan entre el 7% y el 10% de su peso al nacer en los primeros días de vida. Después de unos días, suelen recuperar este peso y regresan a su peso al nacer dentro de las primeras dos semanas.
La Organización Mundial de la Salud (OMS) define el "bajo peso al nacer" como un peso inferior a 2500 gramos. Se estima que entre el 15% y el 20% de los niños nacidos en todo el mundo presentan bajo peso al nacer, lo que representa más de 20 millones de neonatos anualmente. El objetivo para 2025 es reducir este número en un 30%.
Los factores de riesgo para el bajo peso al nacer incluyen:
- Extremos en la edad materna (muy joven o muy mayor).
- Embarazo múltiple.
- Complicaciones obstétricas.
- Enfermedades maternas crónicas (como trastornos hipertensivos).
- Infecciones (como la malaria).
- Estado nutricional deficiente de la madre.
- Exposición a factores ambientales (contaminación del aire, tabaco).
- Consumo de drogas.
En países de bajos ingresos, el crecimiento deficiente en el útero es una causa principal de bajo peso al nacer. En regiones más desarrolladas, el bajo peso a menudo se asocia con nacimientos prematuros (antes de las 37 semanas de gestación). Más del 80% de las muertes neonatales a nivel mundial están asociadas a bajo peso al nacer, ya sea por prematuridad o por ser pequeños para la edad gestacional.
Los bebés con bajo peso al nacer que sobreviven tienen un mayor riesgo de desnutrición crónica, peor desarrollo físico y de salud a largo plazo, incluyendo enfermedades crónicas como diabetes y enfermedades cardiovasculares.
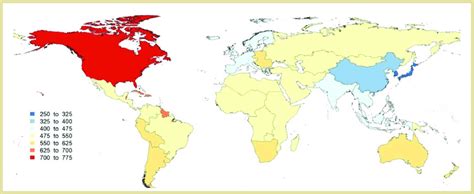
España, al igual que otros países de ingresos altos, ha mostrado una tendencia al alza en la prevalencia de bajo peso al nacer desde el año 2000. Las regiones con tasas más bajas de bajo peso al nacer incluyen países nórdicos como Suecia, mientras que la media en países de ingresos altos se sitúa alrededor del 7%. Las regiones con el mayor número de bebés con bajo peso al nacer son el sur de Asia y África subsahariana.
La Dra. Hannah Blencowe señala que los gobiernos nacionales están haciendo poco para reducir el bajo peso al nacer, y que se necesita duplicar el ritmo de progreso para cumplir el objetivo de una reducción del 30% para 2025. Los gobiernos de países de altos ingresos deberían abordar problemas subyacentes como la alta edad materna, el tabaquismo, las cesáreas médicamente innecesarias y los tratamientos de fertilidad que aumentan el riesgo de nacimientos múltiples.
Identificación de Problemas de Alimentación en Recién Nacidos
Identificar que un recién nacido no se está alimentando bien es crucial para asegurar su crecimiento y desarrollo adecuados. Las señales de alerta incluyen:
- Pérdida de peso excesiva: Aunque una pérdida del 5% al 10% es normal en los primeros días, una pérdida mayor o que no se recupera puede ser preocupante.
- Pocas evacuaciones: Después de la primera semana, los recién nacidos deben mojar entre 5 y 7 pañales al día y hacer de 3 a 4 deposiciones diarias.
- Inquietud o letargo: Un bebé que no se alimenta bien puede estar irritable o, por el contrario, demasiado somnoliento y letárgico.
- Problemas de succión: La succión ineficaz o el rechazo del pezón son señales de problemas de alimentación.
Para asegurar un crecimiento saludable, es esencial seguir las recomendaciones médicas durante el embarazo y después del nacimiento. La lactancia materna, incluyendo el calostro en los primeros días, es altamente recomendada. En caso de dificultades con la lactancia, el agarre, o dudas sobre la leche materna o fórmula, se debe buscar ayuda profesional de inmediato.