El embarazo es un proceso que, si bien puede ser maravilloso, también presenta desafíos. Durante la gestación, el cuerpo femenino experimenta una serie de transformaciones físicas y hormonales que pueden manifestarse a través de diversos signos y síntomas. Estos pueden variar desde la sensibilidad e inflamación de las mamas hasta náuseas, fatiga, aumento de la frecuencia miccional y cambios de humor, entre otros. Sin embargo, existen ciertas señales que se desvían de la norma y que requieren atención inmediata, ya que podrían indicar complicaciones graves que necesitan un abordaje rápido.
Entre estas complicaciones se encuentra el embarazo ectópico, una condición que, al igual que muchas otras, está estrechamente relacionada con las infecciones de transmisión sexual (ITS). En estas líneas, profundizaremos en la definición, el vínculo con las ITS y la sintomatología característica de esta condición.
Definición y Mecanismo del Embarazo Ectópico
Según fuentes médicas, el embarazo ectópico se define como la implantación de un embrión fuera de la cavidad uterina. Normalmente, tras la fecundación del óvulo, este se desplaza hacia el útero y se adhiere al endometrio para su desarrollo. En un embarazo ectópico, sin embargo, el óvulo fecundado no llega al útero o se implanta en un lugar anómalo que no está preparado para albergar el crecimiento embrionario.
El tipo más común de embarazo ectópico ocurre en las trompas de Falopio. Esto sucede cuando el óvulo fecundado se queda "atascado" en su camino hacia el útero, generalmente debido a daños en el tejido de las trompas, provocados por inflamación crónica u otros procesos. El daño en el epitelio tubárico y la interferencia en la movilidad de las trompas son factores clave en esta retención.
Es fundamental comprender que un embarazo ectópico no puede progresar de manera normal. El crecimiento embrionario fuera del útero puede causar la ruptura de los tejidos circundantes y hemorragias significativas, poniendo en grave peligro la vida de la madre. La implantación puede ocurrir en otros lugares, como el ovario, el cuello uterino (cérvix), la cavidad peritoneal (embarazo abdominal) o incluso el miometrio (embarazo intramural), aunque estos son menos frecuentes.
Incidencia y Factores de Riesgo
La prevalencia general del embarazo ectópico se estima entre el 1% y el 2% de todas las gestaciones. Esto significa que, en la mayoría de los casos, menos de 2 de cada 100 embarazos resultan en esta complicación. Sin embargo, existen ciertos escenarios y factores que aumentan la probabilidad de que esta condición se desarrolle.
Entre los factores de riesgo más destacados se encuentran:
- Enfermedad Inflamatoria Pélvica (EIP): Afecta al 11% de las mujeres en edad fértil y es una causa frecuente de embarazo ectópico, aumentando hasta 7 veces el riesgo. La Chlamydia trachomatis es un agente causal predominante.
- Cirugía tubárica previa: Aumenta el riesgo de padecer un embarazo ectópico entre un 5% y un 20%.
- Antecedentes de cirugía pélvica o en el hemiabdomen inferior: Incrementa el riesgo debido a las adherencias postquirúrgicas (por ejemplo, apendicectomía).
- Fallos en la anticoncepción: Incluye la esterilización tubárica o el uso de dispositivos intrauterinos (DIU), especialmente los liberadores de progesterona.
- Hábito tabáquico: Afecta negativamente la motilidad de la pared y los cilios de las trompas de Falopio.
- Endometriosis: Es la segunda causa más importante de embarazo ectópico después de la EIP.
- Inductores de ovulación y tratamientos de reproducción asistida: Pueden actuar por mecanismos similares a los inducidos por el tabaco o por la presencia de altos niveles de estrógenos.
- Aumento en el número de abortos provocados.
- Edad materna avanzada: Ser mayor de 35 años se considera un factor predisponente.
- Antecedentes de embarazo ectópico previo: Haber sufrido uno previamente incrementa el riesgo de recurrencia.
- Cromosomopatías.
- Cirugía de reversión de ligadura de trompas.
La frecuencia de los embarazos ectópicos ha aumentado en las últimas décadas, en parte debido a los avances en los métodos diagnósticos y al incremento de los factores de riesgo, como el desarrollo de las técnicas de reproducción asistida.
Tipos de Embarazo Ectópico
Los embarazos ectópicos se clasifican principalmente según el lugar donde ocurre la implantación del embrión:
Embarazo Ectópico Tubárico
Representa el 98.3% de los casos. Dentro de esta categoría, se distinguen:
- Ampular (70%): El embrión se implanta en la parte más ancha de la trompa. Suele ser expulsado a la cavidad abdominal con una hemorragia discreta en el fondo del saco de Douglas.
- Ístmico (12%): La implantación ocurre en la porción más estrecha de la trompa, cerca del útero. Se asocia a rotura tubárica precoz con cuadro de abdomen agudo y shock.
- Fímbrico (11.1%): La implantación se produce cerca de la fimbria, la parte final de la trompa. El huevo puede migrar hacia la cavidad abdominal.
- Intersticial (1.9%): La implantación ocurre en la porción de la trompa que atraviesa la pared del útero. Habitualmente progresa hacia la rotura uterina.
Embarazo Ectópico Extratubárico (1.7%)
Estos tipos son menos comunes e incluyen:
- Ovárico (3.2% de los extratubáricos): El embrión implanta en el ovario.
- Abdominal (1.3% de los extratubáricos): El embrión implanta dentro de la cavidad peritoneal. Puede ser primario (fecundación e implantación directa en el peritoneo) o secundario (proveniente del ovario o las fimbrias).
- Cervical (0.15% de los extratubáricos): La anidación tiene lugar en el cuello uterino (cérvix). Suele evolucionar hacia metrorragia.
- Intramural: Se localiza en el miometrio, la capa muscular del útero, siendo el tipo más raro.
Además, existe el embarazo ectópico heterotópico, una situación en la que coexisten un embarazo normal dentro del útero y un embarazo extrauterino simultáneamente. Esto es más frecuente en mujeres que se someten a tratamientos de reproducción asistida.
Síntomas del Embarazo Ectópico
En sus primeras fases, el embarazo ectópico puede no presentar síntomas o manifestar signos similares a un embarazo normal, como fatiga o náuseas. Sin embargo, a medida que la gestación avanza y el embrión crece, los síntomas se vuelven más evidentes y a menudo más graves.
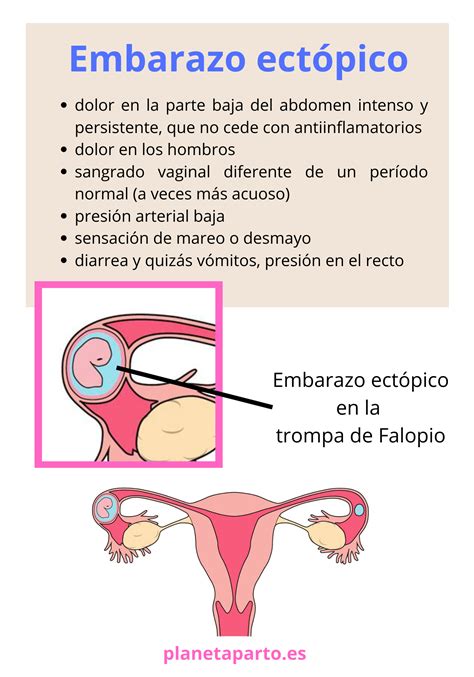
Los síntomas habituales incluyen:
- Retraso menstrual (amenorrea), a menudo de corta duración.
- Dolor abdominal o pélvico: Generalmente unilateral, puede ser leve al principio y volverse más intenso a medida que la gestación progresa o si ocurre una rotura tubárica. El dolor puede ser agudo y severo en caso de hemorragia interna (hemoperitoneo).
- Sangrado vaginal anormal (metrorragia): Suele ser escaso, de sangre oscura y recurrente. Un sangrado abundante y rojo puede sugerir un aborto.
- Síntomas generales de gestación: Náuseas, vómitos y aumento de la sensibilidad mamaria.
- Sensación de debilidad o desmayo (síncope), especialmente si hay hemorragia interna.
- Dolor en el hombro: Puede indicar irritación diafragmática por hemorragia intraperitoneal.
- Presión intensa en el recto.
- Palidez y tensión arterial baja en casos de hemorragia significativa.
Es crucial destacar que el 40-60% de los casos de embarazo ectópico pueden ser asintomáticos, especialmente si ocurre una reabsorción trofoblástica espontánea.
Diagnóstico del Embarazo Ectópico
El diagnóstico precoz del embarazo ectópico es fundamental para evitar complicaciones graves y preservar la fertilidad de la paciente. Se basa en una combinación de datos clínicos, análisis de laboratorio y estudios de imagen.
Examen Físico y Antecedentes
Un examen pélvico puede revelar dolor a la movilización cervical (en el 75% de los casos) y la presencia de una masa anexial palpable (en el 50% de los casos). La recopilación del historial médico, incluyendo factores de riesgo y síntomas, es esencial.
Análisis de Laboratorio
- Prueba de embarazo: Tanto en orina como en sangre (mediante la detección de la gonadotropina coriónica humana - β-hCG). Los test de orina son muy sensibles, detectando valores superiores a 50 mUI/ml.
- Niveles séricos de β-hCG: En un embarazo intrauterino normal, los niveles de β-hCG se duplican cada 48-72 horas. En un embarazo ectópico, este aumento suele ser más lento o los niveles permanecen bajos. Si los niveles de β-hCG son altos (por ejemplo, >6.500 mUI/ml) y no se visualiza un saco gestacional intrauterino en la ecografía, la sospecha de embarazo ectópico es elevada.
- Niveles séricos de progesterona: Niveles bajos de progesterona (<1.5-5 ng/ml) pueden indicar una gestación no viable, independientemente de su ubicación.
- Otros marcadores séricos: Se pueden evaluar marcadores como la activina A, la β-1 glucoproteína específica de la gestación, la proteína plasmática A asociada a la gestación, el lactógeno placentario humano, la glucodelina, la inhibina A, el factor de crecimiento vascular endotelial, la interleucina-6, el CA-125, la mioglobina y la creatinquinasa, entre otros, para obtener información sobre la función trofoblástica, endometrial, luteínica, el crecimiento vascular y la inflamación peritoneal.
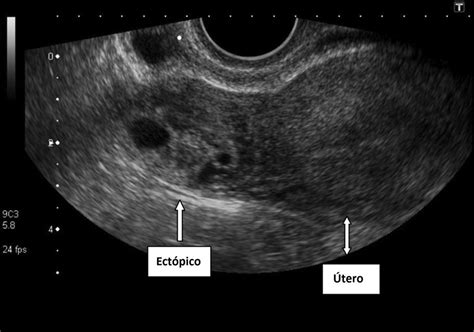
Estudios Ecográficos
La ecografía es una herramienta crucial para confirmar la sospecha clínica:
- Ecografía abdominal: Puede visualizar el saco gestacional intraútero a partir de la quinta semana y, una semana después, el polo embrionario y la actividad cardíaca. También puede detectar líquido libre en el fondo del saco de Douglas en casos de rotura.
- Ecografía transvaginal: Es de gran utilidad y proporciona imágenes más detalladas. Permite visualizar una masa anexial que contiene un saco ovular con trofoblasto y, en ocasiones, un embrión con latidos cardíacos (en el 20% de los casos). Signos ecográficos indirectos incluyen la ausencia del saco gestacional en el endometrio, una masa anexial próxima al ovario, el movimiento independiente de esta masa respecto al ovario, el "anillo tubárico" (anillo hiperecoico alrededor de la masa) y el patrón trilaminar. Sin embargo, en un 26% de los casos, la ecografía transvaginal puede ser normal a pesar de la presencia de un embarazo ectópico.
- Ecografía Doppler color: Ayuda a confirmar el diagnóstico mediante el "signo del latigazo", que evidencia tejido trofoblástico con flujo de baja resistencia.
Otras Técnicas Diagnósticas
- Culdocentesis: Punción del fondo del saco de Douglas para obtener líquido y buscar sangre.
- Laparoscopia o Laparotomía diagnóstica: Procedimientos quirúrgicos que permiten la visualización directa de las trompas de Falopio y otras estructuras pélvicas.
- Estudio histológico: Análisis de tejido para confirmar la presencia de trofoblasto.
Tratamiento del Embarazo Ectópico
El tratamiento del embarazo ectópico varía según la localización, el tamaño del embrión, la presencia de rotura de tejidos, la estabilidad clínica de la paciente y su deseo de preservar la fertilidad.
Tratamiento Médico
En casos de embarazo ectópico temprano y sin inestabilidad hemodinámica, se puede optar por el tratamiento farmacológico. El metotrexato es un medicamento quimioterapéutico que detiene el crecimiento celular y disuelve las células existentes. Se administra mediante inyección, y es crucial que el diagnóstico de embarazo ectópico sea seguro antes de iniciar este tratamiento.
Tratamiento Quirúrgico
Si el embarazo ectópico está más avanzado, hay rotura de tejido, sangrado significativo o inestabilidad hemodinámica, se requiere intervención quirúrgica.
- Cirugía Laparoscópica: Es el abordaje preferido para minimizar la invasividad.
- Salpingostomía: Se realiza una pequeña incisión en la trompa de Falopio para extraer el tejido embrionario, dejando la trompa intacta para preservar la fertilidad.
- Salpingectomía: Se extirpa la trompa de Falopio afectada junto con el embarazo ectópico. Esta opción se considera cuando la trompa está gravemente dañada.
- Cirugía Abdominal (Laparotomía): Se recurre a esta vía en casos de emergencia, sangrado abundante o cuando la laparoscopia no es factible.
¿Cuándo se hace el tratamiento quirúrgico del embarazo ectópico?
Tratamiento Expectante
En casos muy seleccionados, donde el embarazo ectópico parece estar resolviéndose espontáneamente (por ejemplo, niveles de β-hCG en descenso), se puede optar por una actitud expectante, con monitorización estrecha de la paciente.
Consecuencias y Pronóstico
El embarazo ectópico es una emergencia médica que puede poner en riesgo la vida de la madre si no se diagnostica y trata a tiempo. La rotura de una trompa de Falopio puede causar una hemorragia interna masiva, llevando a shock hipovolémico y, en casos extremos, a la muerte.
Afortunadamente, con un diagnóstico y tratamiento precoces, la morbimortalidad ha disminuido significativamente. El tratamiento eficaz permite interrumpir el embarazo y, en muchos casos, preservar la fertilidad futura.
Historial de embarazos ectópicos previos: Existe la creencia errónea de que un embarazo ectópico impide futuros embarazos. Si bien un embarazo ectópico previo aumenta el riesgo de otro, muchas mujeres pueden tener embarazos intrauterinos exitosos después de haber sufrido uno. La probabilidad de un embarazo exitoso depende de la edad de la mujer, si ya ha tenido hijos, la causa del primer embarazo ectópico y la salud de sus trompas de Falopio.
Es fundamental que las mujeres busquen atención médica inmediata si sospechan un embarazo o experimentan síntomas como sangrado vaginal anormal, dolor pélvico o abdominal bajo.