La Fecundación In Vitro (FIV) es un proceso complejo que, a pesar de los avances tecnológicos, puede enfrentar desafíos como la no fecundación de los óvulos. Comprender las diversas causas detrás de este fenómeno es crucial para optimizar los tratamientos de reproducción asistida y ofrecer esperanza a las parejas que buscan concebir.
Métodos de Fecundación en FIV
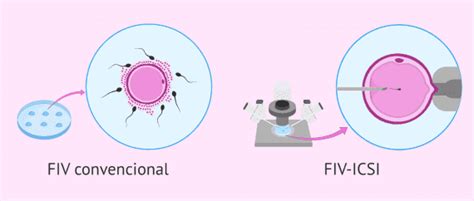
Existen dos enfoques principales para la fecundación de óvulos en un ciclo de FIV:
FIV Convencional
Este método consiste en poner la muestra de semen preparada en contacto directo con los ovocitos, permitiendo que la fecundación ocurra de forma natural en el laboratorio. Es un proceso que simula las condiciones naturales de fecundación.
Microinyección Espermática (ICSI)
La técnica de ICSI implica la introducción directa de un único espermatozoide en el citoplasma de un óvulo maduro. Este método se reserva para casos donde existe un factor seminal severo, caracterizado por problemas significativos de movilidad, concentración o morfología de los espermatozoides.
Evaluación de la Fecundación
Al día siguiente de la inseminación de los ovocitos, ya sea mediante FIV convencional o ICSI, el laboratorio de FIV puede determinar el número de óvulos que han sido fecundados y que han evolucionado a preembriones. La tasa de fecundación puede variar, ocurriendo entre el 11% y el 15% de los ciclos FIV con inseminación convencional, y en un 3% tras un ciclo de ICSI.
Análisis de Fallos de Fecundación
Ante un fallo de fecundación, es fundamental realizar un análisis exhaustivo del caso completo antes de plantear un nuevo tratamiento de reproducción asistida. En ciclos con fallo de fecundación o baja tasa de fecundación tras una FIV convencional, se suele recomendar repetir un nuevo ciclo inseminando los ovocitos mediante ICSI.
Varios estudios apuntan a tasas de implantación y embarazo más bajas en pacientes con historial de fallo de fecundación en ciclos de FIV convencional. Es importante destacar que un seminograma normal no garantiza la ausencia de anomalías cromosómicas constitucionales o de la línea germinal, las cuales pueden presentarse hasta en un 27% de pacientes con esterilidad de larga duración y fallos repetidos de FIV.
Estudios Seminales Profundos
En casos de esterilidad recurrente, se recomienda iniciar estudios seminales más profundos, como el análisis de la fragmentación del ADN espermático y la técnica FISH (Hibridación in situ fluorescente). Estos análisis evalúan si los espermatozoides contienen una dotación cromosómica normal o errónea (lo que se denomina FISH alterado).
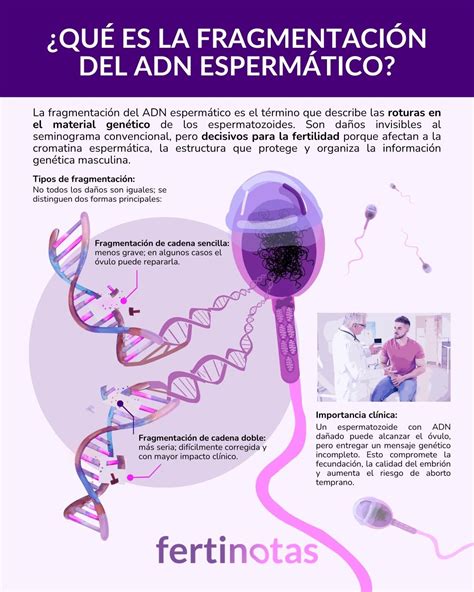
Causas Relacionadas con el Factor Masculino
En situaciones de factor masculino severo, el fallo de fecundación puede ocurrir incluso tras la aplicación de ICSI, debido a la calidad intrínseca de los espermatozoides. En casos de teratozoospermia severa (defectos en la morfología del espermatozoide) con ICSI, existe una considerable controversia en la literatura científica. Sin embargo, las publicaciones recientes no siempre encuentran una relación directa entre la morfología espermática y la tasa de éxito en la fecundación.
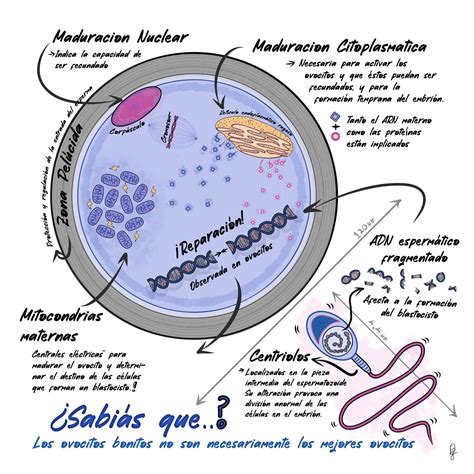
Causas Relacionadas con la Calidad Ovocitaria
En muchas ocasiones, un fallo de fecundación puede ser atribuido a una mala calidad ovocitaria. Esta puede deberse a varios factores:
- Edad avanzada de la mujer: Con el paso del tiempo, la calidad y cantidad de los óvulos disminuyen.
- Estimulación ovárica no idónea: Protocolos de estimulación que no se ajustan adecuadamente a las necesidades individuales de la paciente.
- Bajo número de ovocitos recuperados: Una menor cantidad de óvulos disponibles reduce las posibilidades de obtener embriones viables.
Problemas en la Activación Ovocitaria
Existe un porcentaje de casos de FIV (aproximadamente un 2%) donde el varón presenta buena calidad espermática, se recupera un número adecuado de ovocitos de aparente buena calidad, pero al día siguiente se constata un alto número de ovocitos no fecundados o la ausencia total de fecundación. Las causas detrás del fallo en la activación ovocitaria pueden ser diversas y no siempre son identificables o solucionables. Actualmente, se emplean técnicas como la activación ovocitaria con ionóforo de calcio, que ayuda a iniciar las cascadas de reacciones necesarias para una correcta fecundación.
Factores Uterinos y Receptividad Endometrial
El fallo de implantación, una situación compleja en tratamientos de fertilidad, puede estar relacionado con factores uterinos. Estos incluyen:
- Problemas anatómicos: Como miomas o adenomiosis.
- Procesos inflamatorios: La presencia de endometriosis puede afectar la receptividad uterina.
- Problemas de coagulación: Las trombofilias pueden dificultar el desarrollo del embarazo.
Estas condiciones pueden detectarse mediante ecografía de alta resolución o histeroscopia. Aunque menos frecuente y más controvertida, la alteración en la receptividad endometrial también podría ser una causa, si bien su diagnóstico y tratamiento no siempre garantizan una mejora en los resultados.
Baja Respuesta a la Estimulación Ovárica
La baja respuesta a la estimulación ovárica es un problema que afecta a un porcentaje significativo de pacientes en tratamientos de FIV, especialmente en mujeres mayores de 38 años. Esto se debe principalmente al envejecimiento ovárico y a la disminución de la reserva ovárica.
¿Qué es la baja respuesta ovárica?
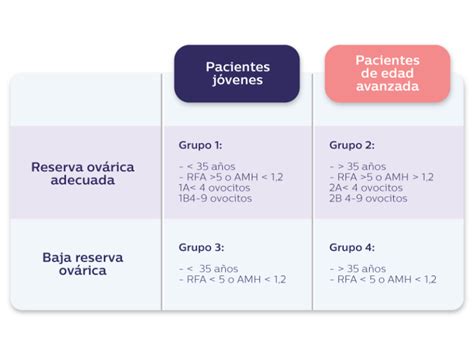
Se refiere a la escasa obtención de óvulos maduros tras la estimulación ovárica. Los Criterios de Bolonia definen la baja respuesta cuando se cumplen al menos dos de los siguientes criterios:
- Edad mayor de 40 años o factor de riesgo de baja respuesta.
- Ciclo previo con baja respuesta (3 o menos ovocitos obtenidos con protocolo habitual).
- Test de reserva ovárica disminuido (recuento de folículos antrales - RFA - < 5-7 o hormona antimülleriana - AMH - < 0,5-1,1 ng/ml).
La Clasificación de POSEIDON ofrece una estratificación más detallada de las pacientes.
Factores que pueden predecir una baja respuesta
Aunque las causas exactas no se conocen completamente, algunos factores pueden ayudar a predecir una baja respuesta ovárica:
- Edad: A mayor edad, menor reserva ovárica y peor respuesta.
- Envejecimiento del ovario.
- Reducción de la masa ovárica por cirugía, quimioterapia o endometriosis.
- Procesos autoinmunes y alteraciones hormonales.
- Exposición a tóxicos, tabaquismo o alcoholismo.
- Índice de Masa Corporal (IMC) aumentado.
- Causas genéticas.
Consecuencias de la baja respuesta en FIV
La baja respuesta ovárica resulta en un número reducido de óvulos para fecundar, lo que disminuye la probabilidad de embarazo y aumenta el riesgo de cancelar la transferencia de embriones. Esto puede requerir apoyo emocional continuo y la repetición de tratamientos.
Soluciones para bajas respondedoras
Existen diversas alternativas para mujeres con baja respuesta ovárica:
- Conversión de ciclo FIV a IA: Si se desarrollan pocos folículos, se puede considerar la inseminación artificial si no hay factor masculino severo.
- Pretratamiento con andrógenos: Tratamientos con testosterona o DHEA para intentar aumentar el número de folículos (eficacia no siempre demostrada).
- Acumulación de óvulos con ciclos de vitrificación: Se vitrifican los óvulos obtenidos en varios ciclos para acumular un número suficiente. También se puede realizar doble estimulación ovárica en un mismo ciclo.
- Ovodonación: Utilizar óvulos de una donante es una opción con altas tasas de éxito, especialmente cuando la calidad de los óvulos propios se ve comprometida por la edad.
¿Qué es la baja reserva ovárica y por qué se produce?
Consideraciones Generales sobre el Éxito en FIV
En general, solo una minoría de tratamientos de reproducción asistida presentan problemas significativos. En muchos casos, se puede identificar la causa y buscar una solución. Es importante recordar que el embarazo puede requerir varios intentos, y la perseverancia es clave. La edad es un factor determinante, pero cada mujer es única.
La calidad del embrión es uno de los factores más importantes en el éxito de la FIV. Si bien se seleccionan embriones de máxima calidad, aproximadamente un 30% de ellos no logran implantarse. Las posibilidades de embarazo con varios embriones de calidad pueden alcanzar el 60-65%.
Es fundamental que los pacientes comprendan las tasas de éxito de cada técnica, sus posibilidades individuales de embarazo, y consideren factores como la edad, reserva ovárica y opciones de donación.