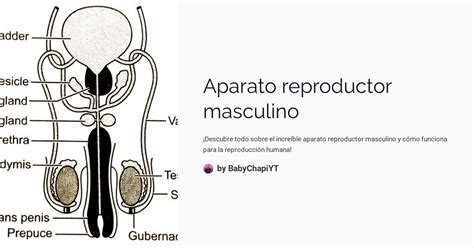
Para comprender adecuadamente las causas y el tratamiento de la infertilidad masculina, es esencial apreciar la anatomía normal y la fisiología de la reproducción. El sistema reproductor masculino humano es una red compleja que incluye el eje hipotálamo-hipofisario-gonadal, los testículos, el epidídimo, el conducto deferente, las vesículas seminales, la próstata y el pene.
Anatomía del sistema reproductor masculino
El aparato reproductor masculino se compone de estructuras internas y externas que trabajan de forma coordinada.
- Testículos: Son cuerpos ovoides (4-7 cm de largo) encargados de producir espermatozoides y testosterona. Están contenidos en el escroto, un saco de piel que regula la temperatura testicular, factor crítico para la espermatogénesis.
- Epidídimo: Conducto en espiral de casi 6 metros de longitud donde los espermatozoides maduran y adquieren movilidad.
- Conducto deferente: Canal firme que transporta los espermatozoides desde el epidídimo hasta la uretra.
- Glándulas accesorias: La próstata y las vesículas seminales producen el líquido que nutre a los espermatozoides y conforma la mayor parte del volumen del semen.
- Pene: Órgano copulador que contiene tres espacios de tejido eréctil: dos cuerpos cavernosos y un cuerpo esponjoso que rodea la uretra.
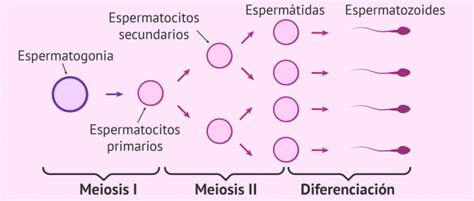
Espermatogénesis: Producción de gametos
La fertilidad masculina requiere la producción de un gran número de espermatozoides a través de la espermatogénesis, un proceso que ocurre en los túbulos seminíferos. Cada testículo contiene aproximadamente 500 túbulos, que suman un volumen del 95% del órgano.
Fases del proceso
- Mitosis: Multiplicación de las espermatogonias.
- Meiosis: Reducción del número cromosómico de diploide a haploide. Las espermatogonias tipo B se convierten en espermatocitos primarios, luego secundarios y finalmente en espermátides.
- Espermiogénesis: Maduración final donde el espermatozoide adquiere su forma característica (cabeza con acrosoma y cola con mitocondrias) y se libera en la luz del túbulo.
El proceso completo requiere aproximadamente 3 meses. Las células de Sertoli actúan como soporte, mientras que las células de Leydig en el espacio intersticial producen la testosterona necesaria para la maduración germinal.
Endocrinología de la reproducción
La función testicular está regulada por el eje hipotálamo-hipofisario-gonadal:
- El hipotálamo libera GnRH de forma pulsátil.
- La hipófisis anterior responde secretando FSH y LH.
- La LH estimula a las células de Leydig para producir testosterona.
- La FSH actúa sobre las células de Sertoli para apoyar la espermatogénesis.
Este sistema se autorregula mediante retroalimentación: la testosterona frena la producción de LH y GnRH, mientras que la inhibina (producida por las células de Sertoli) regula la FSH.
Transporte y capacitación espermática
Tras la eyaculación, los espermatozoides deben atravesar el tracto femenino. La capacitación es un proceso dependiente de calcio que dura entre 5 y 6 horas, implicando la activación de ATPasa y cambios en la membrana plasmática. La reacción acrosómica permite al espermatozoide penetrar la zona pelúcida del óvulo mediante la liberación de enzimas contenidas en su acrosoma.