La ovodonación es un tratamiento de reproducción asistida que implica la fecundación in vitro (FIV) de óvulos de una donante joven, sana y anónima con la muestra de semen de la pareja o de un donante. Este procedimiento ofrece elevadas garantías y tasas de éxito, siendo una opción especialmente indicada para mujeres que no pueden concebir con sus propios óvulos.
Existen dos modalidades principales para la ovodonación: en fresco, que requiere la sincronización de los ciclos de la donante y la receptora, o con óvulos vitrificados, que elimina la necesidad de sincronización. Los óvulos vitrificados provienen de donantes que han pasado por un ciclo de estimulación y cuyos óvulos han sido congelados hasta encontrar una receptora compatible.
Este tratamiento está recomendado para mujeres con deterioro significativo de la función ovárica debido a la edad (menopausia) o fallo ovárico precoz. También es una alternativa viable para aquellas que, aun manteniendo su función ovárica, no pueden usar sus propios óvulos por motivos genéticos o tras fracasos repetidos de FIV con óvulos propios.
Fases del Proceso de Ovodonación
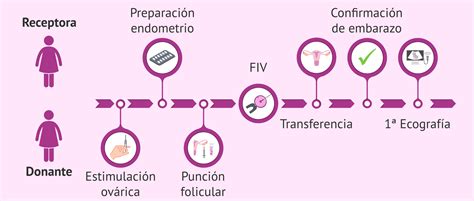
El proceso de ovodonación se desarrolla a través de varias fases:
-
Estimulación ovárica de la donante: La donante recibe medicación inyectable durante 10-12 días para estimular la producción de óvulos, similar a lo que ocurre en una FIV convencional, con el objetivo de recuperar los óvulos antes de que se atresien.
-
Obtención de la muestra de semen: Si el tratamiento se realiza con óvulos en fresco, la pareja de la receptora debe proporcionar la muestra de semen en la clínica. La fecha exacta de la fecundación se confirma con dos días de antelación, coincidiendo con la extracción de los óvulos de la donante.
-
Fecundación de los óvulos: Se emplean dos técnicas principales:
- Fecundación in vitro convencional: Los óvulos y espermatozoides capacitados se colocan juntos en una placa de cultivo para que la fecundación ocurra de forma natural.
- ICSI (Inyección Intracitoplasmática de Espermatozoides): El embriólogo introduce directamente un espermatozoide en el interior de cada óvulo.
Tras la fecundación, los embriones se cultivan en el laboratorio. Una etapa crucial es la fase de blastocisto (día 5-6), donde los embriones alcanzan unas 200 células y representan la etapa más avanzada de desarrollo en el laboratorio. El uso de incubadores con sistema Time-Lapse ha mejorado las condiciones de cultivo, permitiendo monitorizar el desarrollo embrionario sin alteraciones.
-
Preparación endometrial y transferencia embrionaria:
- En transferencias con embriones en fresco, la receptora sigue un tratamiento de preparación endometrial con hormonas (estrógenos y progesterona) para optimizar el útero para la implantación. El embrión de mejor calidad se selecciona y se transfiere al útero mediante una cánula.
- La vitrificación de embriones es una técnica de congelación ultrarrápida. La biopsia embrionaria, realizada en la etapa de blastocisto, consiste en extraer 3-5 células del trofectodermo (que formará la placenta) para su análisis antes de la vitrificación y almacenamiento del embrión.
Embarazo y Síntomas en Ovodonación
Los embarazos logrados mediante FIV con óvulos de donante evolucionan de manera similar a los embarazos naturales. Sin embargo, la medicación necesaria para la preparación del endometrio puede alterar ligeramente la percepción de los síntomas.
La ovodonación implica la renuncia a la carga genética de la mujer, una decisión que puede ser emocionalmente compleja. Es fundamental abordar este proceso con información completa y apoyo psicológico.
La Betaespera: Un Periodo de Incertidumbre
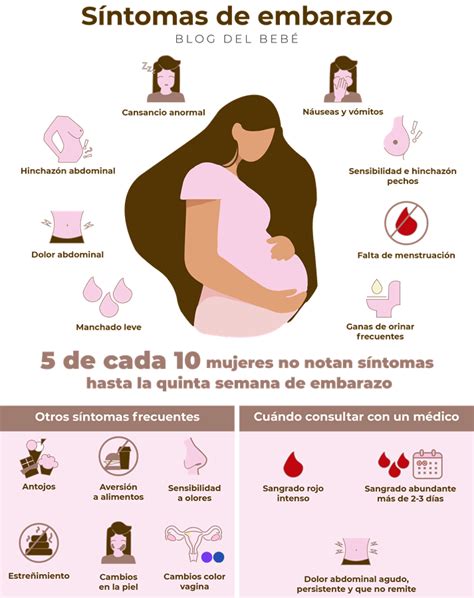
La betaespera es el tiempo entre la transferencia embrionaria y la prueba de embarazo (análisis de beta-hCG), que dura aproximadamente 9-11 días tras una FIV. Durante este periodo, es recomendable mantener la rutina diaria y evitar la obsesión por el resultado. Los síntomas comunes en esta fase, relacionados con la medicación hormonal, incluyen hinchazón, sangrado leve, náuseas, aumento del flujo vaginal, cambios en los senos, fatiga y micción frecuente. Estos síntomas suelen ser más leves que en FIV con óvulos propios debido a las dosis hormonales.
Síntomas del Embarazo por Ovodonación
Tras la implantación del embrión, se inicia la producción de beta-hCG, detectada en la prueba de embarazo. El aumento progresivo de esta hormona, junto con otros cambios hormonales, es responsable de los primeros síntomas de embarazo como náuseas, vómitos, aumento de la frecuencia urinaria, cansancio y mayor sensibilidad olfativa. A medida que el embarazo avanza, aparecen otros síntomas como cambios en los pechos, acné, ardor estomacal y aumento de peso.
Es importante recordar que cada mujer experimenta el embarazo de forma distinta. En embarazos por ovodonación, especialmente si la mujer tiene una edad biológicamente avanzada, los síntomas pueden ser más intensos y el riesgo de complicaciones como la preeclampsia o la diabetes gestacional puede aumentar, requiriendo un seguimiento riguroso.
Consideraciones Emocionales: Duelo Genético
Asumir la donación de óvulos implica renunciar a la herencia genética propia, lo cual puede generar dudas y problemas emocionales. Es crucial que la decisión de someterse a este tratamiento sea firme y consciente, consultando todas las inquietudes con profesionales médicos y psicológicos. Muchas clínicas ofrecen apoyo psicológico especializado para ayudar a las parejas a transitar este proceso. Con el avance de la gestación y, especialmente, tras el nacimiento del bebé, la importancia de la carga genética tiende a disminuir, dando paso a la realidad de la paternidad definida por la crianza y la educación.
Placenta Previa y su Relación con la Reproducción Asistida
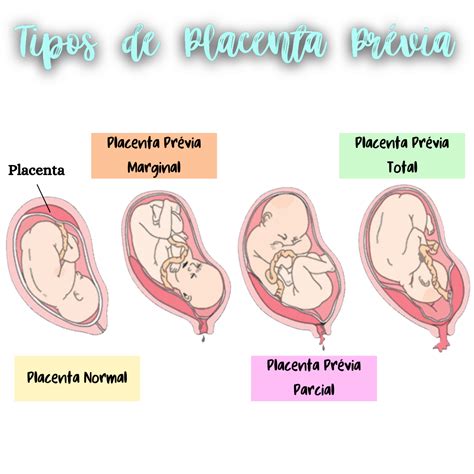
La placenta previa es una complicación del embarazo en la que la placenta se implanta en la parte baja del útero, cubriendo parcial o totalmente el cuello uterino. El diagnóstico se realiza mediante ecografía y, a menudo, se normaliza a medida que el útero crece.
Tipos de Placenta Previa
- Placenta de inserción baja: Se sitúa en el segmento inferior del útero sin alcanzar la abertura cervical.
- Placenta previa marginal: Rodea el cuello uterino sin cubrirlo.
- Placenta previa parcial: Cubre una parte de la abertura cervical.
- Placenta previa total (oclusiva): Cubre completamente la abertura cervical.
Causas y Diagnóstico
Aunque la causa exacta es desconocida, existen factores de riesgo como malformaciones uterinas, embarazos múltiples, edad materna avanzada, tabaquismo y antecedentes de cesáreas o abortos. El diagnóstico se realiza por ecografía, y un 30% de los casos detectados antes de la semana 24 se resuelven espontáneamente.
Síntomas y Tratamiento
El principal síntoma es el sangrado vaginal indoloro de sangre roja brillante, que puede aparecer a partir de las 20 semanas de gestación. El tratamiento varía según la intensidad del sangrado y el tipo de placenta previa, pudiendo incluir reposo, abstinencia sexual y, en casos de sangrado abundante, hospitalización. La actividad física debe limitarse, y se deben evitar los tactos vaginales.
Parto con Placenta Previa
El tipo de parto dependerá de la gravedad de la placenta previa. En casos sin complicaciones, se puede programar un parto vaginal o cesárea alrededor de la semana 37. Sin embargo, la mayoría de los casos de placenta previa parcial o total requieren una cesárea para evitar hemorragias peligrosas. Si hay sangrados abundantes o factores de riesgo, la cesárea se puede realizar antes de la semana 37, pudiendo ser necesaria la administración de corticosteroides para la maduración pulmonar fetal.
Las mujeres que conciben mediante técnicas de reproducción asistida, como la FIV, tienen un riesgo significativamente mayor de desarrollar placenta previa en comparación con embarazos naturales. Esto se ha observado incluso en subgrupos de mujeres con un embarazo espontáneo y otro por FIV, donde el riesgo se triplica en la gestación asistida. Se postula que la estimulación hormonal en los tratamientos de reproducción puede predisponer a una implantación más baja del embrión.
Asociación entre Criopreservación Embrionaria y Preeclampsia
Estudios recientes sugieren una posible asociación entre la transferencia de embriones congelados (criotransferencia) y un mayor riesgo de preeclampsia, una condición caracterizada por hipertensión y proteínas en la orina después de la semana 20 de gestación. Esta asociación se ha observado con embriones derivados de óvulos propios, pero no de forma concluyente con embriones de donante en algunos estudios. Sin embargo, los embarazos por ovodonación, ya sean con embriones frescos o congelados, parecen estar asociados a un riesgo incrementado de preeclampsia en comparación con embarazos con embriones propios.
Aunque el mecanismo exacto no se comprende completamente, se hipotetiza que la vitrificación embrionaria podría afectar a factores de crecimiento vascular o que los niveles elevados de estradiol en los tratamientos de reproducción asistida podrían contribuir al riesgo. Se recomienda un seguimiento gestacional más cuidadoso en pacientes embarazadas tras criotransferencia o ovodonación, prestando especial atención al riesgo de preeclampsia.
¿Qué causa la preeclampsia? ¿Cómo se trata?
Preguntas Frecuentes
Ovodonación
- ¿Cuándo recurrir a la ovodonación? Cuando existen alteraciones genéticas en los óvulos propios, fracasos repetidos de FIV, mala calidad ovocitaria, fallo ovárico precoz, ausencia de ovarios o por edad materna avanzada.
- ¿Las tasas de éxito son elevadas? Sí, las tasas de embarazo por ovodonación alcanzan el 60% tras la primera transferencia, pudiendo aumentar hasta el 90% en intentos posteriores, con una tasa de parto cercana al 40%.
- ¿El bebé se parecerá a la receptora? Se busca compatibilidad en grupo sanguíneo y características fenotípicas (raza, estatura, color de pelo y ojos).
- ¿Hay riesgo de enfermedades hereditarias? Las donantes son sometidas a rigurosos cribados genéticos para minimizar este riesgo.
- ¿Cómo se vive el embarazo tras la infertilidad? Puede ser un periodo de gran felicidad pero también de ansiedad, requiriendo apoyo emocional.
Placenta Previa
- ¿Cuáles son los síntomas? El principal es el sangrado vaginal indoloro.
- ¿Es posible un parto vaginal? Depende del tipo de placenta previa; si la placenta está a más de 2 cm del orificio cervical, es posible, pero se puede requerir cesárea de urgencia.
- ¿Qué cuidados se recomiendan? Reposo, evitar esfuerzos físicos, abstinencia sexual y acudir a urgencias ante cualquier sangrado.
- ¿Qué complicaciones pueden surgir? Sangrado intenso, parto prematuro, placenta accreta y necesidad de histerectomía.
- ¿Qué es la placenta previa oclusiva? Cubre completamente el cuello uterino, requiriendo siempre cesárea.
tags: #placenta #previa #embarazo #fiv #ovodonacion