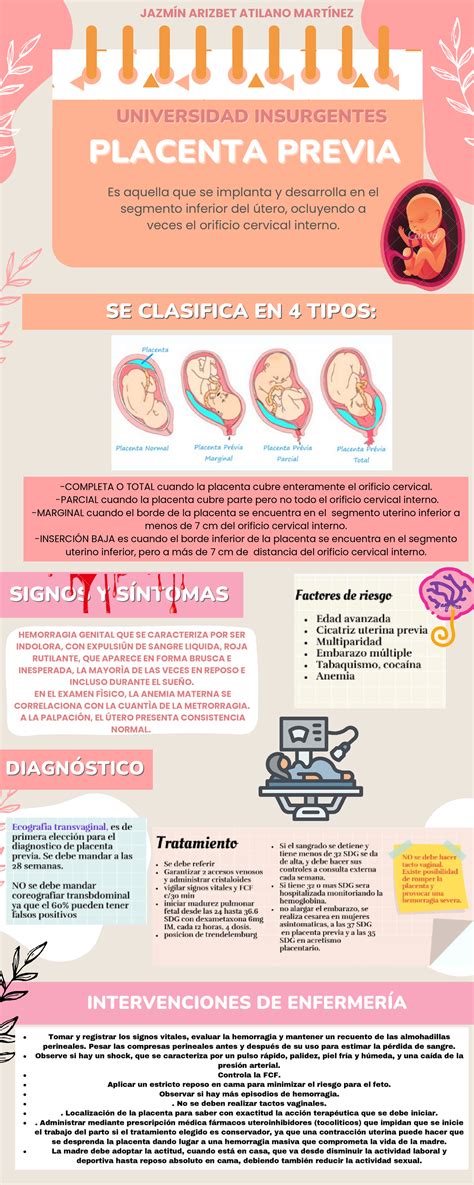
La placenta previa es una complicación del embarazo que se caracteriza por la implantación de la placenta en la parte inferior del útero, cubriendo parcial o totalmente el orificio del cuello uterino. Esta condición puede presentarse en aproximadamente 1 de cada 200 gestaciones, y su incidencia ha ido en aumento.
Durante un embarazo normal, la placenta se desplaza en el útero a medida que este crece. Sin embargo, en la placenta previa, la implantación en la porción inferior del útero puede generar complicaciones. La placenta baja se define como aquella que se encuentra a menos de 2 cm de la abertura del cuello del útero, y aunque a menudo tienden a desplazarse hacia arriba a medida que el útero se desarrolla (a partir de las 32 semanas), en algunos casos persisten como placenta previa.
Las causas exactas de la placenta previa aún se desconocen, pero se barajan diversas hipótesis. Entre los factores de riesgo se incluyen:
- Causas uterinas: la porción inferior del útero es más delgada y menos musculosa que la superior, lo que podría no ser el sitio ideal para la implantación placentaria.
- Causas placentarias.
- Traumatismos previos en el útero y su vascularización.
- Antecedentes de cirugías uterinas, como cesáreas previas o legrados.
- Embarazos múltiples.
- Edad materna avanzada (mayor de 35 años).
- Tabaquismo y consumo de cocaína.
- Fertilización in vitro.
- Placenta previa en un embarazo anterior.
- Útero anormalmente formado.
- Cicatrización del revestimiento del útero.
- Embarazos previos múltiples.
- Gestación de un varón.
- Mujeres afroamericanas o de antecedentes étnicos no blancos.
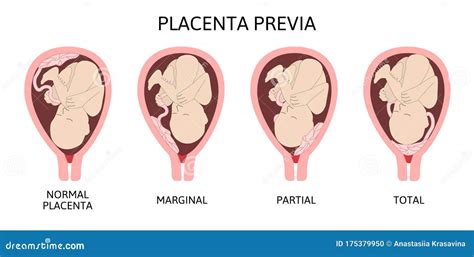
Tipos de Placenta Previa
Existen diferentes clasificaciones de la placenta previa, basadas en la extensión de la cobertura del cuello uterino:
- Placenta previa total: La placenta cubre completamente el orificio cervical interno.
- Placenta previa parcial: La placenta cubre parcialmente el orificio cervical interno.
- Placenta previa marginal: La placenta se encuentra al borde del orificio cervical interno, pero sin cubrirlo.
- Placenta baja: La placenta está cerca del cuello uterino, a menos de 2 cm de la abertura.
Síntomas y Diagnóstico
El síntoma principal y más característico de la placenta previa es el sangrado vaginal repentino, indoloro y de sangre roja y líquida. Este sangrado suele presentarse a partir de la semana 20 de gestación, y es más común en el tercer trimestre.
Entre el 70% y el 80% de los casos, el sangrado es el único síntoma. Sin embargo, en un 10% a 20% de los casos, puede ir acompañado de contracciones uterinas dolorosas. Aunque el sangrado puede detenerse espontáneamente con reposo, es habitual que reaparezca días o semanas después, con episodios de mayor intensidad y menor intervalo entre ellos.
Una tercera parte de los casos presenta sangrado antes de la semana 30, lo que conlleva un mayor riesgo de transfusiones sanguíneas, partos prematuros y mortalidad perinatal.
El diagnóstico de la placenta previa es fundamentalmente clínico y se confirma mediante ecografía. Si no se ha realizado una ecografía en el segundo trimestre y la embarazada presenta sangrado vaginal después de la semana 20, es crucial realizar una ecografía para determinar la localización de la placenta antes de cualquier exploración vaginal, para evitar hemorragias.
Inicialmente, se realiza una ecografía abdominal con la vejiga parcialmente llena de orina para localizar la placenta. La resonancia magnética también puede ser un método útil para el diagnóstico.
Placenta Previa: Causas, Síntomas y Tratamiento | Todo lo que Necesitas Saber
Consecuencias y Riesgos
La placenta previa puede acarrear diversas complicaciones tanto para la madre como para el feto:
Consecuencias para la Madre:
- Hemorragias vaginales intensas: La principal complicación es el sangrado profuso, que puede ser potencialmente mortal. El sangrado ocurre cuando el segmento inferior del útero se afina y estira, provocando pequeños desprendimientos del borde placentario y la exposición de vasos sanguíneos.
- Necesidad de transfusiones sanguíneas: Debido a la pérdida de sangre, pueden ser necesarias transfusiones.
- Parto prematuro: En muchos casos, el sangrado se asocia a contracciones y parto pretérmino.
- Histerectomía: En casos de sangrado incontrolable o placenta accreta (adherencia excesiva al útero), puede ser necesaria la extirpación del útero.
- Mayor riesgo de complicaciones: Las mujeres con placenta previa tienen un mayor riesgo de sufrir hemorragias postparto, necesitar ligaduras de arterias uterinas o ilíacas, o embolizaciones pélvicas.
Consecuencias para el Feto:
- Retraso del crecimiento intrauterino: La implantación anómala de la placenta puede afectar el suministro de nutrientes y oxígeno al feto.
- Mala presentación fetal: La ubicación de la placenta en la parte inferior del útero puede impedir que el feto adopte la posición cefálica (de cabeza) normal.
- Parto prematuro: El riesgo de nacer antes de las 37 semanas de gestación es elevado.
- Anomalías congénitas.
- Mortalidad perinatal: Aunque ha disminuido significativamente gracias a los avances médicos, el riesgo de mortalidad neonatal persiste.
- Vasa previa y cordón umbilical velamentoso: Estas son complicaciones graves relacionadas con la inserción anómala de los vasos del cordón umbilical.
Manejo y Tratamiento
El manejo de la placenta previa se enfoca en minimizar los riesgos y garantizar la salud materna y fetal. Las recomendaciones generales incluyen:
- Modificación de la actividad: Las pacientes deben evitar las relaciones sexuales, el ejercicio físico intenso y disminuir su actividad general a partir de las 20 semanas de gestación, especialmente en el tercer trimestre.
- Reposo: En caso de sangrado, se recomienda reposo absoluto. Si las hemorragias son frecuentes o intensas, puede ser necesaria la hospitalización para una monitorización cuidadosa.
- Tratamiento farmacológico:
- Corticoides: Si la edad gestacional está entre las semanas 23 y 34, se administran corticoides para acelerar la maduración de los pulmones fetales. También pueden usarse en el período pretérmino tardío (semanas 34-36) si no se recibieron previamente.
- Suplementos de hierro: Para corregir la posible anemia derivada de las hemorragias.
- Rhogam: Si la madre tiene sangre Rh negativo, se administra inmunoglobulina Rho(D) profiláctica.
- Seguimiento ecográfico: Se requieren ecografías periódicas para monitorizar la posición de la placenta.
Parto
La vía del parto dependerá de varios factores:
- Cesárea: Es el procedimiento de elección en casos de placenta previa total o parcial, y en situaciones de sangrado grave o inestabilidad materno-fetal. Las cesáreas de urgencia en pacientes inestables se realizan bajo anestesia general.
- Parto vaginal: Algunos autores consideran la posibilidad del parto vaginal en placentas marginales cuando la distancia entre el borde placentario y el orificio cervical es mayor de 2 cm, tras una cuidadosa evaluación y decisión compartida con la paciente. Sin embargo, los riesgos suelen ser considerables y la cesárea es la opción más frecuente.
Si la edad gestacional es mayor de 34 semanas y el sangrado es moderado o progresivo, se considera la cesárea, especialmente si se han administrado corticoides. Si no se administraron, se puede realizar una amniocentesis para valorar la madurez pulmonar fetal antes de decidir.
Las placentas previas estables, sin sangrado o con sangrado mínimo, suelen llevarse a término hasta las 36-37 semanas de gestación para programar el parto.
Placenta Anterior
La placenta anterior se refiere a la implantación de la placenta en la pared frontal del útero. Si bien no es una placenta previa, su ubicación puede tener algunas implicaciones:
- Menor percepción de movimientos fetales: La placenta anterior puede actuar como un amortiguador, haciendo que los movimientos del feto sean menos perceptibles para la madre.
- Diagnóstico: Se diagnostica durante ecografías prenatales de rutina.
- Manejo: En la mayoría de los casos, no requiere un tratamiento específico y el pronóstico suele ser positivo. Sin embargo, se requiere un seguimiento prenatal regular.
Es fundamental que ante cualquier sangrado vaginal durante el embarazo, se acuda de inmediato al ginecólogo para un diagnóstico preciso y un manejo adecuado, garantizando la seguridad de la madre y del feto.