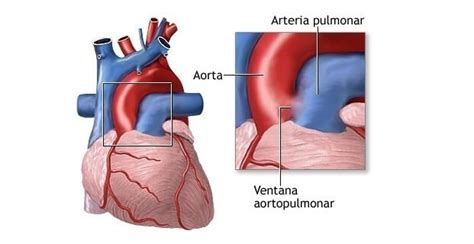
El ductus arterioso persistente (DAP) es una patología frecuente en el recién nacido prematuro, afectando al 30% de los neonatos de menos de 30 semanas de edad gestacional y a más del 60% de los menores de 28 semanas. Esta estructura vascular, esencial durante el periodo fetal para conectar la aorta con la arteria pulmonar, suele cerrarse espontáneamente tras el nacimiento. Cuando esto no ocurre, se produce un cortocircuito de izquierda a derecha, provocando hiperaflujo pulmonar, sobrecarga de las cavidades cardíacas e hipoperfusión sistémica (fenómeno de "robo ductal").
Estrategias de manejo clínico
Actualmente, el manejo del DAP en prematuros es objeto de debate. Aunque históricamente se abogaba por un tratamiento activo, en las últimas décadas se ha considerado un enfoque conservador. Sin embargo, la persistencia de un DAP hemodinámicamente significativo (hsPDA) puede incrementar el riesgo de displasia broncopulmonar e hipertensión pulmonar.
Opciones terapéuticas disponibles
- Tratamiento conservador: Incluye la restricción de líquidos y el uso de diuréticos mientras se espera el cierre espontáneo.
- Tratamiento farmacológico: Utiliza inhibidores de la ciclooxigenasa (indometacina, ibuprofeno) o paracetamol, especialmente indicados cuando el cierre farmacológico es temprano.
- Cierre percutáneo: Realizado mediante cateterismo, consiste en insertar un dispositivo oclusor, como el Amplatzer Piccolo Occluder.
- Cierre quirúrgico: Reservado para casos donde el tratamiento médico ha fracasado o está contraindicado.
Comparativa de abordajes quirúrgicos: Técnica Extrapleural vs. Transpleural
El cierre quirúrgico convencional (abordaje transpleural) es un procedimiento agresivo y no exento de complicaciones. Con el objetivo de minimizar el trauma quirúrgico, se ha evaluado el abordaje extrapleural (EP) vía minitoracotomía posterior.
Ventajas potenciales del abordaje extrapleural
Este método ofrece beneficios teóricos frente al abordaje clásico (TP):
- Excelente visualización del DAP y estructuras adyacentes, como el nervio laríngeo recurrente.
- Mantenimiento de la integridad del espacio pleural.
- Eliminación de la necesidad de insertar un tubo de drenaje torácico.
Resultados clínicos
En un estudio de cohortes retrospectivo que incluyó a 48 pacientes (30 en grupo TP y 18 en grupo EP), se observó que, aunque no hubo diferencias significativas en la incidencia de complicaciones agudas, mortalidad o dependencia de oxígeno a las 36 semanas, el abordaje extrapleural demostró beneficios a corto plazo:
| Variable de seguimiento | Abordaje Transpleural (TP) | Abordaje Extrapleural (EP) |
|---|---|---|
| Tiempo hasta extubación (días) | 11,5 | 2,7 (p=0,03) |
| Días hasta retirada de oxígeno | 36,3 | 28,9 |
| Días hasta alta hospitalaria | 67,5 | 53,2 |
El tiempo hasta la extubación alcanzó una diferencia estadísticamente significativa a favor del grupo extrapleural, lo cual sugiere una recuperación respiratoria más rápida en estos pacientes. Además, la ausencia de drenaje torácico en el grupo EP no aumentó las complicaciones como neumotórax o quilotórax.
Consideraciones sobre la cirugía temprana
La evidencia sugiere que el cierre quirúrgico temprano (antes del 10º-14º día posnatal) tras el fracaso del tratamiento médico podría reducir el riesgo de enterocolitis necrotizante, hemorragia intraventricular severa y displasia broncopulmonar. Por el contrario, el cierre quirúrgico secundario tardío en recién nacidos extremadamente prematuros (<28 semanas) se ha relacionado con un mayor riesgo de síndrome cardíaco posligadura y lesión renal aguda.
Persistencia del conducto arterioso
A pesar de los resultados alentadores de las técnicas mínimamente invasivas, la decisión terapéutica debe ser individualizada, considerando siempre la fragilidad extrema de estos pacientes y el balance entre los beneficios de la intervención y los posibles efectos perjudiciales del trauma quirúrgico.
tags: #operacion #prematuros #ductus